奥瑞姆自我护理训练对脊髓损伤患者院外日常生活活动能力及情绪状态的影响
王婷 邹朝君
据估计,全世界每年新发生脊髓损伤患者约50万例,而脊髓损伤的截瘫患者总计达250万例[1]。脊髓损伤所致的截瘫,会使患者丧失部分或全部生活自理能力,对其造成极大的身心压力,引起严重的焦虑、抑郁、悲观等情绪,进而影响其康复及生活质量。据国外统计,脊髓损伤患者一生的治疗费用平均在75万美元以上,美国每年对脊髓损伤患者的花费达60亿美元[2-4]。对脊髓损伤幸存者进行功能康复和日常生活活动能力改善训练,对减轻患者生活障碍、降低医疗负担具有重要意义[1]。美国护理专家奥瑞姆提出了奥瑞姆自我护理模式,他认为护理是预防自理缺陷发展并为自理缺陷者提供治疗性自理的活动,是帮助人获得自护能力的过程;同时提出了3个护理系统,即完全补偿系统、部分补偿系统、教育支持系统[5]。近年来,该护理模式在多种疾病康复中得到了运用[6],但在脊髓损伤患者康复中鲜有报道。目前,脊髓损伤患者的康复治疗已从医院康复、社区康复逐渐扩展到家庭康复、自我照护和康复。当脊髓损伤患者病情进入康复期后,过度依赖护理或其他辅助会妨碍患者的独立,并影响其生活质量,同时会导致患者长期处于焦虑、自卑中,缺乏正确的自我认识。而自我护理方法就是指导患者学会在功能障碍的情况下如何自己照顾自己,康复护士再给予必要的护理援助,即变“替代护理”为“自我护理”。因此,笔者对脊髓损伤患者进行奥瑞姆自我护理训练,观察其对患者出院后日常生活活动能力及情绪的影响,并与常规护理比较,现将结果报道如下。
1 对象和方法
1.1 对象 选取2015年6月至2017年6月本院收治的96例脊髓损伤患者为研究对象。纳入标准:(1)经影像学检查确诊;(2)存在明显的外伤史,且患者存在不同程度的感觉、运动及肌功能障碍;(3)患者日常生活能力评分55~75分;(4)签署知情同意书。排除合并严重心肝肾功能不全、恶性肿瘤、严重内科疾病、神经系统疾病及脑损伤而不能配合完成实验者。按电脑随机化法分为两组,分别采取不同护理模式。其中观察组48例,采取奥瑞姆自我护理训练;对照组48例,采取常规护理方法。两组患者性别、年龄、损伤部位比较,差异均无统计学意义(均P>0.05),见表1。本研究经医院医学伦理委员会审批通过。
1.2 护理方法
1.2.1 常规护理方法 对照组予常规护理干预,包括心理护理、术后饮食指导、活动指导、并发症护理;同时向患者及其家属发放《脊髓损伤后康复护理手册》;患者出院后由主治医生与责任护士共同制定合适的后续康复治疗方案,并嘱咐患者定期回院复查。
表1 两组患者一般资料比较
1.2.2 奥瑞姆自我护理训练 观察组予奥瑞姆自我护理训练。(1)对于完全没有自理能力者,由护士辅助完成,包括呼吸道管理、病情观察、营养管理、环境管理、生活管理及康复护理等;同时指导患者家属正确掌握患肢被动训练、肢体摆放方法及生活护理方法,使其在日常生活中为患者提供护理。(2)对于有部分自理能力者,①日常生活指导:指导患者选择合适体位进食,指导家属准备富含纤维素、易消化的食物,嘱患者多饮水以促进排尿、排便,嘱患者养成每天按时排便的习惯,对于排便效果不理想者可予缓泻剂或开塞露。对于留置导尿管的患者,可通过夹闭导尿管来训练膀胱肌收缩功能,定时开放,逐步恢复膀胱反射。对于能自行排尿的患者,协助其在床上进行排尿。此外,协助患者自行擦洗身体或洗脸,提高患者生活自理能力。②康复护理:协助患者主动进行功能锻炼,指导患者及其家属正确翻身和床上良肢位摆放的方法。(3)对于生活基本自理者,从患者入院初期即培养其自理能力。①日常生活指导:提供便利的就餐环境,协助患者做好个人卫生;提供必要的支撑工具,协助患者起立。通过协助、解说、示范等方法指导患者及其家属进行自我护理。指导患者利用健侧肢体辅助行走、进食及洗漱。在患者入院初期,护理人员进行床边指导,待其完全掌握后,不参与日常护理工作,以减少患者对护理人员的依赖。向患者告知合理饮食、有效咳痰排痰、正常排尿排便对康复的重要性以及意外损伤、坠床对康复的影响等。②康复护理:指导患者主动锻炼、上下肢训练、自行按摩肌肉,训练方法与有部分自理能力者相同,锻炼强度及时间以患者耐受为准。(4)互相借鉴经验,获取相关健康知识:每2周召开1次脊髓损伤病友会,由专业的医护人员提供疾病相关知识讲座及现场咨询,播放操作视频,强化患者自我管理能力;请自我管理成功的患者现身说法,互相借鉴经验。(5)心理情绪的关注与管理:护理人员在患者入院时及入院后每2周进行抑郁自评量表(SDS)、焦虑自评量表(SAS)评估,密切关注患者情绪及行为变化,及时予以针对性的护理措施,指导其掌握调整情绪的方法;增加与患者的有效沟通,增加患者信心,促使其完成自我护理。专职护士每周给予引导式心理干预1次,每次时间不少于20min,必要时请心理医生会诊。(6)重视家庭功能及社会支持对患者的影响。
1.3 观察指标 在干预前及出院后3、6、12个月,比较两组患者功能性评定量表、日常生活能力量表(ADL)、SDS、SAS评分及并发症(感染、压疮)发生率等指标。
1.3.1 功能性评定量表 用于评定患者功能障碍严重程度,内容包括躯体运动功能、认知功能2大类6个方面,采用7分制,总分18~126分,分值越高表示独立能力越强。其中126分为完全独立,108~125分为基本独立,90~107分为有条件的独立,72~89分为轻度依赖,54~71分为中度依赖,36~53分为重度依赖,19~35分为极重度依赖,18分为完全依赖。
1.3.2 ADL 用于评定患者日常活动完成能力,内容包括体位转移技术、穿脱衣服技能、饮食技能、如厕技能、洗漱技能等,总分100分。≤40分为重度功能障碍,41~59分为中度功能障碍,≥60分为轻度功能障碍。
1.3.3 SDS 用于评价患者抑郁程度,内容包括20个反映抑郁主观感受的项目,每个项目按症状出现频次分为4级,总分100分。<50分为无抑郁,50~59分为轻度抑郁,60~69分为中度抑郁,>70分为重度抑郁。
1.3.4 SAS 用于评价患者焦虑程度,内容包括20个项目,每个项目按症状出现频次分为4级,总分100分。<50分为无焦虑,50~60分为轻度焦虑,61~70为中度焦虑,>70分为重度焦虑。
1.4 统计学处理 应用SPSS 19.0统计软件。计量资料用表示,组间比较采用两独立样本t检验;计数资料组间比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组患者干预前后功能性评定量表评分比较 干预前,两组患者功能性评定量表评分比较差异无统计学意义(P >0.05);出院后 3、6、12个月,观察组功能性评定量表评分均高于对照组,差异均有统计学意义(均P<0.05),见表 2。

表2 两组患者干预前后功能性评定量表评分比较(分)
2.2 两组患者干预前后ADL评分比较 干预前,两组患者ADL评分比较差异无统计学意义(P>0.05);出院后3、6、12个月,观察组ADL评分均高于对照组,差异均有统计学意义(均P<0.05),见表3。

表3 两组患者干预前后ADL评分比较(分)
2.3 两组患者干预前后SDS评分比较 干预前,两组患者SDS评分比较差异无统计学意义(P>0.05);出院后3、6、12个月,观察组SDS评分均低于对照组,差异均有统计学意义(均P<0.05),见表4。

表4 两组患者干预前后SDS评分比较(分)
2.4 两组患者干预前后SAS评分比较 干预前,两组患者SAS评分比较差异无统计学意义(P>0.05);出院3、6、12个月后,观察组SAS评分均低于对照组,差异均有统计学意义(均P<0.05),见表5。
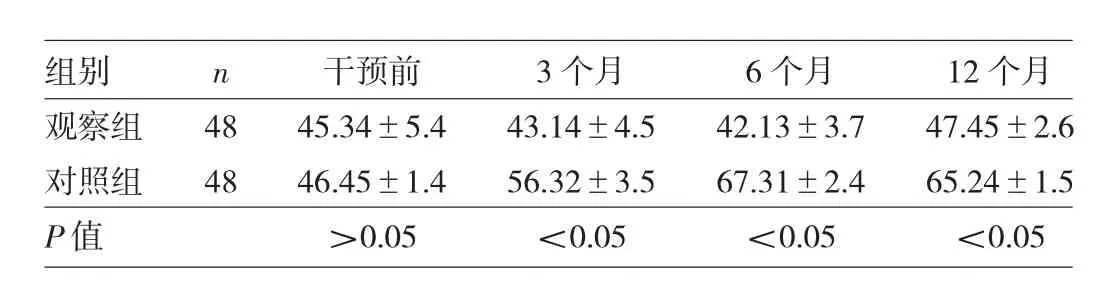
表5 两组患者干预前后SAS评分比较(分)
2.5 两组患者干预前后并发症发生率比较 干预前,观察组、对照组并发症发生率为4.9%、5.1%,两组比较差异无统计学意义(P>0.05);观察组出院后3、6、12个月并发症发生率为10.5%、15.7%、18.4%,均低于对照组的12.8%、28.2%、38.4%,差异均有统计学意义(均P<0.05)。
3 讨论
脊髓损伤是指疾病、外伤等原因引起的脊髓功能及结构损伤,从而引起患者感觉、运动、自主神经功能障碍的疾病,严重影响着患者社会活动及日常自理能力[3]。脊髓损伤患者受伤后自护能力明显下降,大多数需要在医护人员及家属的照顾下完成基本生活活动。常规护理方法虽然能基本满足患者的需求,但是患者出院后中止,后续康复就不能继续展开。康复护理的最终目标是促进、维持及恢复个体的自理能力,使患者最大程度地回归家庭、社会。在患者住院期间,医护人员应对患者进行全面评估,最大程度地增强患者的独立性。本研究实施奥瑞姆自我护理训练的患者出院后3、6、12个月功能性评定量表、ADL评分均高于对照组。自我护理训练能使患者感觉到独立的重要性,自觉从被动的治疗及护理转变为积极主动参与护理,提升自我照顾责任感及主观能动性。患者自觉在日常生活中进行康复训练,减少对他人的依赖,既能提高健康活动能力,又充分发挥了自我保健能力。
脊髓损伤起病急、病情重,不仅使患者的生理功能受损,还会对患者心理造成隐形伤害。由于患者自理能力变差、活动功能障碍、排泄功能异常、需要长期卧床等,其生活质量明显下降。研究发现,自我护理训练能有效改善患者的生活质量以及其身心、精神、社会等多方面的主观感觉[6-7]。本研究结果表明,观察组出院后3、6、12个月SDS、SAS评分及并发症发生率均低于对照组。提示自我护理训练能使患者更好地掌握生活能力及康复知识并用于实际生活,减少负性情绪,改变消极观念,增强自理能力,从而促进康复,提高生活质量。
综上所述,奥瑞姆自我护理训练能有效改善脊髓损伤患者院外日常生活能力,缓解其焦虑、抑郁的情绪,增强患者康复的信心,使患者从被动的治疗及护理转变为主动自我管理。

