IOL master 700和Lenstar测量眼轴的结果比较
曲 勃, 刘丹霞, 张 旺, 秦 宇, 黄 婷, 2, 陆 璐
(1. 中国医科大学附属第四医院 中国医科大学眼科医院 辽宁省晶状体重点实验室, 辽宁 沈阳, 110001;2. 重庆爱尔麦格眼科医院, 重庆, 400060)
青光眼是一种不可逆致盲眼病,在中国,原发性闭角型青光眼(PACG)是最主要类型。国际地域性和眼科流行病学组[1]根据房角形态、功能及损伤程度将其分为可疑原发房角关闭、原发性房角关闭和原发性闭角型青光眼。以往研究[2-3]证明,可疑原发房角关闭不给予治疗, 22%可发生原发性房角关闭,而28.5%的原发性房角关闭会进展为原发性闭角型青光眼。Wang[4]对中国青光眼患者发病情况进行了长达10年的随访研究,多因素分析发现,房角关闭的高风险因素包括眼轴短、浅前房、较大的晶状体厚度以及窄房角。研究发现,眼轴长度与前房深度具有显著相关性,而眼轴、晶状体厚度及晶状体位置三者共同决定着浅前房的存在。流行病学[5]发现,眼轴较短者往往合并位置靠前且较厚的晶状体,而眼轴较长者往往晶状体较薄且位置靠后。原发性闭角型青光眼患者正是存在着这样不协调的解剖因素,即眼轴相对较短、晶状体较厚合并位置靠前[6]。同时,晶状体的不正常增厚及浅前房结构眼球中晶状体随年龄正常增厚也是诱发房角关闭的危险因素。Markowitz等[7]以晶体厚度/眼轴长度系数对眼前节动态改变做了定量研究,以探讨闭角型青光眼的评价标准。由于成年人眼轴长度基本不变,而晶体随年龄增长逐渐增厚,因此晶体厚度/眼轴长度系数可作为闭角型青光眼早期定量诊断标准。此外,眼轴长度作为原发性闭角型青光眼的独立危险因素,其测量的准确性对于病情评估及治疗都有重要意义。本研究采用Lenstar、IOL master 700对患者眼轴(AL)进行测量,并对2种仪器测量结果进行差异性、相关性和一致性检验。
1 资料与方法
1.1 一般资料
纳入2018年5—7月中国医科大学附属第四医院、中国医科大学眼科医院就诊的患者94例,每例患者随机取一眼纳入研究,共纳入94眼。其中男、女分别为44例(44眼)、50例(50眼),患者年龄22~78岁,平均(55.13±15.97)岁。其中,闭角型青光眼20例(20眼),开角型青光眼11例(11眼),高眼压症6例(6眼),屈光不正17例(17眼),老年性白内障30例(30眼),人工晶体眼9例(9眼),无晶状体眼1例(1眼)。
纳入患者进行常规眼科检查(包括视力、裂隙灯下眼前节及眼底检查、眼压、综合验光等)以及Lenstar 与IOL master700检查。纳入标准: 年龄18~80岁; 性别不限; 裸眼视力>0.1,能固视并配合检查; 平均眼压10~22 mmHg。排除标准: 既往眼部外伤史; 既往眼部屈光手术史; 既往眼部炎症病史或处于炎症活动期者; 有翼状胬肉、角膜瘢痕等影响眼前段观察的疾病。患者所用仪器包括IOL master(700,德国Zeiss公司)、Lenstar(LS 900, 瑞士Haag-Streit AG公司)。
1.2 测量方法
1.2.1 测量要点: 先行Lenstar检查,之后进行IOL master检查。检查时间间隔约5 min; 同一操作者完成同一患者的所有检查; 所有操作检查环境亮度相同。
1.2.2 Lenstar检查方法: 患者取坐位,额部贴靠前额托,下颌置于颌托上,遮盖对侧眼,嘱其注视前方红色注视灯,每次对焦完成后,嘱患者瞬目,保证泪膜完整。测量共3次,每次记录AL值,取其平均值。
1.2.3 IOL master检查: 患者取坐位,额部贴靠前额托,下颌置于下颌支架上,嘱其睁大双眼,注视前方窗口内注视灯,自动对焦后测得数据,共测量3次,选取测量最清晰图像,分析记录AL值。
1.3 统计学分析
采用SPSS 25.0软件对数据进行分析。描述性结果用平均数±标准差表示。符合正态分布且方差齐的数据采用配对t检验; 相关性及一致性分别采用Pearson相关分析和Bland-Altman分析。以P<0.05为差异有统计学意义。
2 结 果
2.1 Lenstar、IOL master 700检查测量AL的差异性分析
本研究采用Lenstar测量AL的平均值为(23.64±1.44) mm, IOL master 700检查得测量值为(23.63±1.44) mm。 2组数据方差齐,均符合正态分布,对Lenstar、IOL master 700测量AL的结果采用配对t检验。分析结果显示, 2种测量方式差异无统计学意义(P>0.05)。
2.2 Lenstar、IOL master 700检查测量AL的相关性分析
采用Pearson相关性分析对Lenstar、IOL master 700测量AL的结果进行了相关性分析。测量结果表明,2种测量方式具有高度相关性(r=1.000,P<0.001), 如图1。
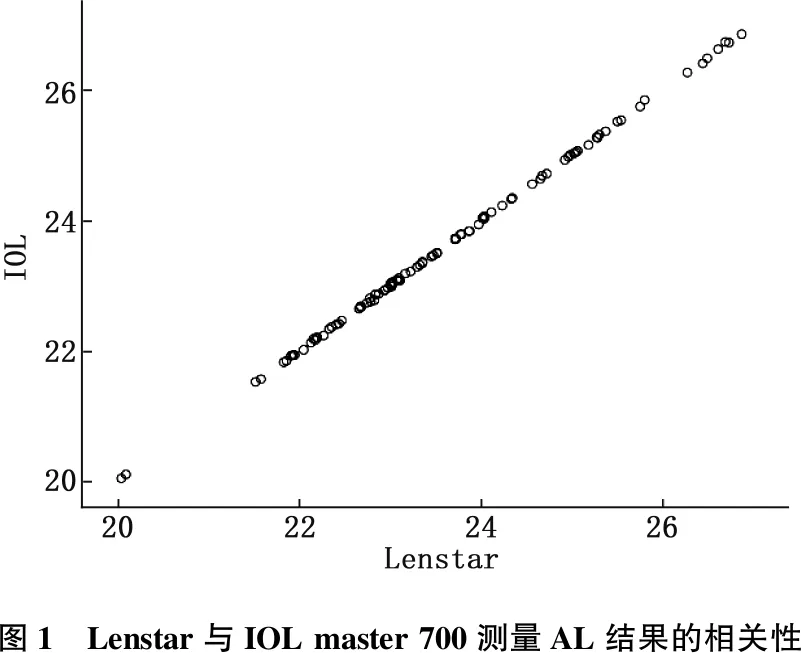
图1 Lenstar与IOL master 700测量AL结果的相关性
2.3 Lenstar、IOL master 700检查测量AL的一致性分析
采用Bland-Altman图分析2种仪器测量AL的一致性,结果表明, 94个点中有3个点(3/94, 约3.19%)位于置信区间外。Bland-Altman图表明,有大于95%的数据点位于95%一致性区间内,而且置信区间相对较窄,相差的幅度不大,可被临床接受。提示Lenstar及IOL master 700两种仪器测量AL结果的一致性较好,如图2。
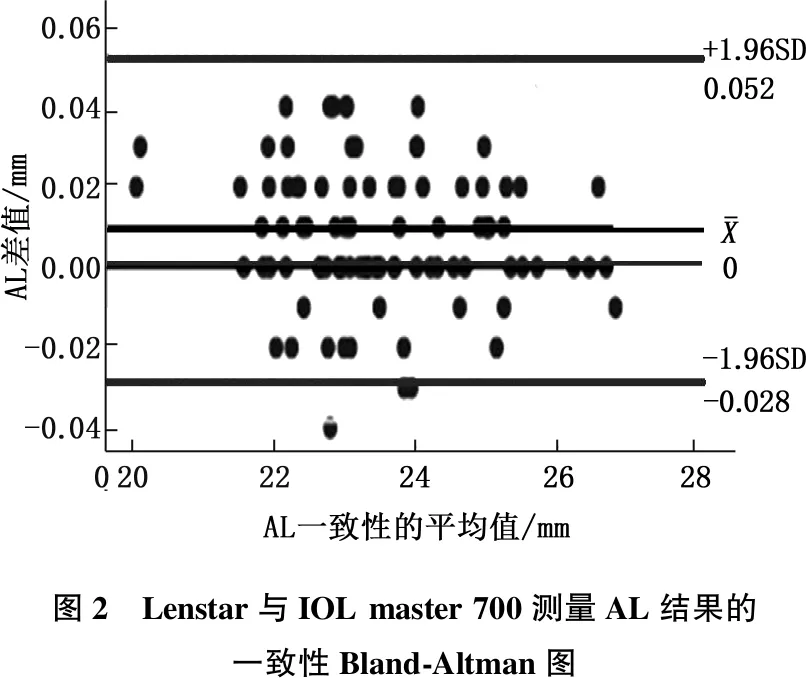
图2 Lenstar与IOL master 700测量AL结果的一致性Bland-Altman图
3 讨 论
Lenstar LS900是一种新型的基于低相干光反射(OLCR)原理研制而成的非接触式眼部生物测量仪,由德国Wave-light公司和瑞士Haag-Streit 公司联合生产。 除AL, 还可以测量角膜中央角膜厚度(CCT)、前房深度(ACD)、晶状体厚度(LD)等多种眼球生物参数。Shammas等[8]认为, Lenstar 测量具有很好重复性。Lenstar LS900的测量能够一次测出AL、CCT、ACD、LD而无需重新定位视轴[10], 机器会自动监测受检者的固视与眨眼运动,从而确保结果的可靠性。但测量时间较长,约为IOL-master的2倍,对屈光介质混浊明显者测量结果可信度较差[11]。
IOL master 700采用扫频源光学相干层析成像(SS-OCT)技术研发而成。目前发表的几项研究[12-13]结果表明, IOL master 700与其他装置的一致性总体上良好,包括在后囊膜下和核致密性白内障的眼睛中,测量IOL master 700具有较高的重复性和成功率。SS-OCT扫描眼睛与快速循环,可调谐波长的激光源,提供更好的信噪比、组织穿透性和图像质量[14]。IOL master 700首次将扫频OCT技术整合至光学生物测量仪中,可视化呈现出全眼轴的OCT图像及眼底黄斑区的结构,具有固视确认、扫频光源、可视化测量特点。
原发性闭角型青光眼患者存在明显眼前节解剖结构异常,即小而扁平的角膜、窄房角、浅前房、厚晶状体等,这些均为大家所熟知的危险因素,而短眼轴又是所有因素中的主要致病原因。个别患者眼轴过短(<20~19 mm), 临床上将其归为真性小眼球,其治疗过程及预后与通常原发性闭角型青光眼有很大不同,术后并发症发生率和严重程度远远高于常规患者。因此,要求医生在术前、术中及术后特殊对待,给予术前最充分的评估、术中最有效的预防措施、术后最恰当的药物治疗。这些都依赖于患者眼轴准确的测量。另外,研究[15]发现,白内障甚至透明晶体摘除是治疗原发性闭角型青光眼最具性价比的手术方式,白内障手术人工晶体度数预算的准确性是达到术后最佳效果的保证,而其中眼轴测量正是其中重要参数之一。Lenstar和IOL master 700对眼轴测量的一致性、无差异性及相关性减少了晶体计算的误差,为原发性闭角型青光眼患者术后视觉质量提供了可靠的依据。
本研究比较了Lenstar和IOL master 700对眼轴AL的测量的差异性、相关性及一致性。结果显示, Lenstar及IOL master 700无显著差异,但具有高度相关性和良好的一致性。说明在临床研究中, 2种测量方式测量AL时是可相互替代的。同时,检验了2种测量仪器测量的重复性,取得了良好的结果。每位患者仅纳入1只眼,每台设备重复测量,增加了本研究统计分析的有效性。
对闭角型青光眼患者进行早期筛查中,如何对包括眼轴在内的眼部各个参数进行整合分析,从而得到最快速、有效的结果,并给予准确的预判,是重中之重。随着精准医学的发展,临床上会有更多、更有效的方法和设备帮助临床工作者准确筛查和评估房角关闭的风险,对于避免过度治疗和漏诊都具有重要意义。

