彩色多普勒超声Adler分级与宫颈癌临床病理参数的相关性*
杜阳春, 肖艳菊, 郑红雨, 王小燕, 许春梅, 陈海宁
广西壮族自治区人民医院超声科(广西南宁 530021)
由于环境污染、社会压力、生活方式的变化,以及更年期并发症增多、流产过多等多种因素的影响,宫颈疾病的发病率逐年升高,宫颈癌已成为妇科常见的恶性肿瘤,严重危害女性的生命及健康,宫颈癌的早发现、早治疗是逆转此病结局的最佳方式。经阴道彩色多普勒超声(TV-CDFI) Adler分级可准确判断病灶大小、浸润范围及血供情况,在乳腺、甲状腺方面的应用较为广泛[1-2]。在宫颈病变方面的应用较为少见。为使临床医生更加明确宫颈癌的血供情况,便于超声医生和临床医生间的沟通,本研究就宫颈癌TV-CDFI Adler分级特点与其临床病理参数的相关性进行了初步探讨。
1 资料与方法
1.1 一般资料 选取2017年1月至2018年8月在广西壮族自治区人民医院经病理确诊的宫颈癌患者124例,年龄31~86岁,平均(53.96±10.32)岁,所有患者均接受TV-CDFI检查。宫颈癌的临床分期参考国际妇产科联盟(International Federation of Gynecology and Obstetrics,FIGO)宫颈癌分期[3]。本研究经医学伦理委员会对研究设计和检查过程进行审核和批准,向所有患者介绍研究目的及方法,并与所有受试者签署知情同意书。
1.2 纳入及排除标准 纳入标准:(1)有手术病理或活检结果;(2)无其他恶性肿瘤史或放化疗史;(3)有完整的临床资料;(4)无宫颈手术史。排除标准:(1)子宫先天畸形;(2)凝血功能障碍;(3)严重心、肝、肾脏功能不全;(4)其他手术禁忌证;(5)不能配合研究及失访病例。
1.3 方法
1.3.1 TV-CDFI检查 选择美国GE Voluson E10彩色多普勒超声诊断仪,配备阴超探头RIC5-9-D。检查前嘱受试者排空直肠和膀胱,取截石位,经阴道超声检查子宫及双侧附件区,明确病灶部位、数目、大小、形态、边界、回声及其与周围组织的关系;然后再启用彩色多普勒血流成像模式,观察宫颈病灶内部及周围血流情况,对血流进行Adler分级[4](将病灶血流信号分为3级。0级:无明显血流信号;1级:探及1~2处细小血管,管径<1 mm;2级:探及2~3条小血管;3级:探及>4条血管,或血管交织成网络状)。
1.3.2 微血管密度(MVD)测定 采用甲醛固定及石蜡包埋的方法处理病变组织,切片后应用Weidner[5]介绍的方法对病变组织内MVD进行计数,微血管认定标准:以棕褐色染色的内皮细胞或细胞团为独立计数单位,血管腔不作为必要条件。下列条件不做独立计数:血管腔>8个红细胞面积;血管周围平滑肌包绕;血管结构相连。具体方法如下:选择具有代表性的组织切片,在低倍镜(×40)选取病变组织内微血管密集处,再换为高倍镜(×400)对MVD进行计数,选择3个视野进行计数,取其均值。
1.3.3 糖类抗原CA125、CA199测定 患者在治疗前采集晨间静脉血5 mL,不抗凝,室温静置,离心、分离血清部分,2~8℃贮存待检。采用电化学发光法检测血清CA125、CA199水平,电化学发光仪及检测试剂盒由罗氏公司生产,操作过程严格按照说明书进行。

2 结果
2.1 宫颈超声声像图特征 Alder 0级2例,宫颈形态正常,彩色多普勒未见明显血流信号显示;1级25例,宫颈形态正常或轻度增厚,宫颈内回声略增强,彩色多普勒探及1~2处细小点状血流信号;2级66例,表现为宫颈体积不均质增大,或不均匀增厚,内回声分布不均,彩色多普勒探及2~3处条状血流信号,见图1;3级31例,在2级病变的基础上出现宫旁及宫外浸润转移,彩色多普勒显示丰富网状血流信号,见图2。
2.2 Adler分级与临床分期的分布情况 随着Adler分级的增加,宫颈癌临床分期不断增加,其分布情况见表1;以临床分期为标准,Adler分级预测宫颈癌临床分期≥Ⅱ期的ROC曲线下面积为0.915(P<0.05),其敏感度、特异度、阳性预测值、阴性预测值、Youden指数分别为99.32%、76%、85.98%、98.69%、0.75,临界值>1,见图3。
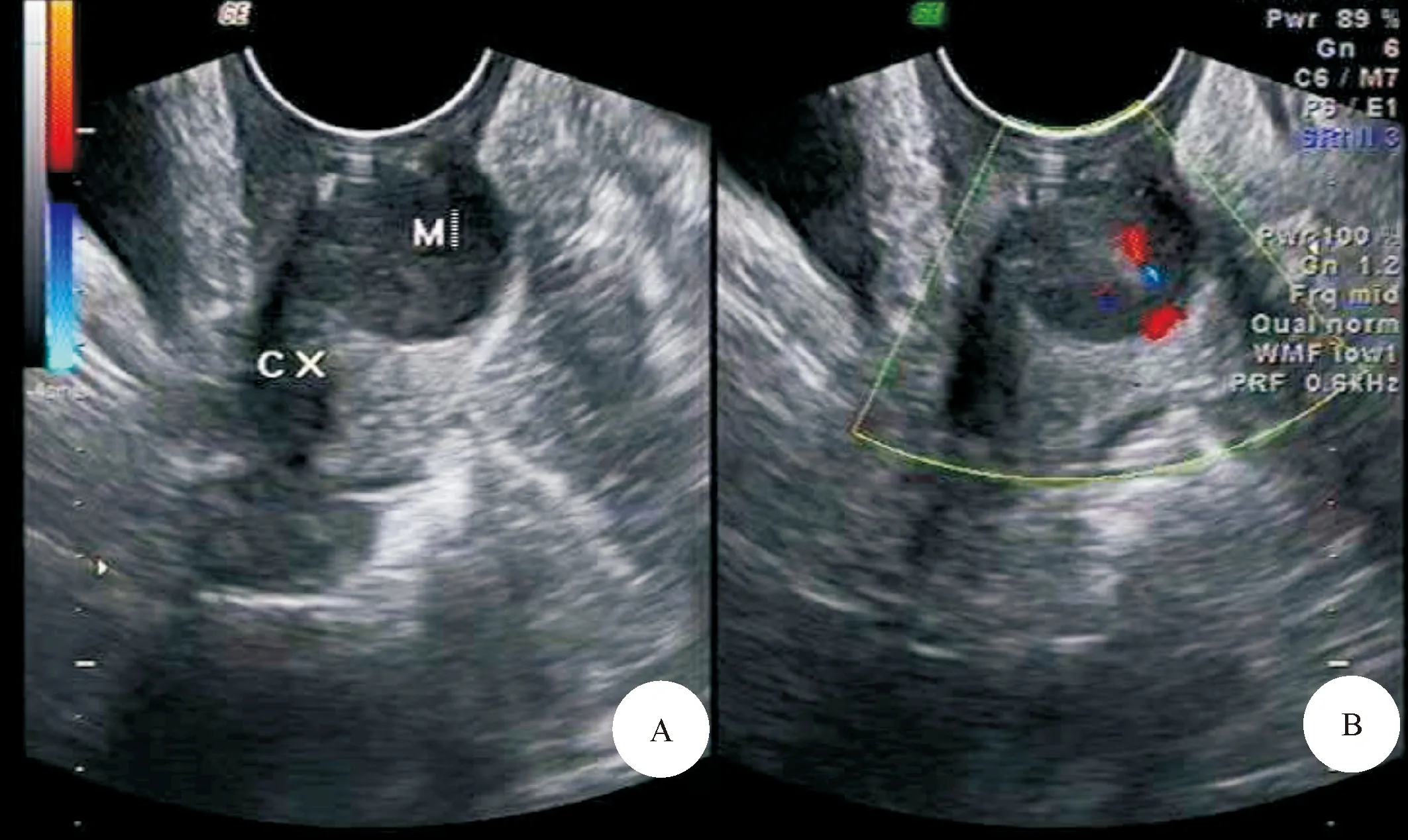
A:宫颈病灶的二位灰阶声像图,CX-宫颈,M-肿块;B:彩色多普勒声像图,Adler分级2级
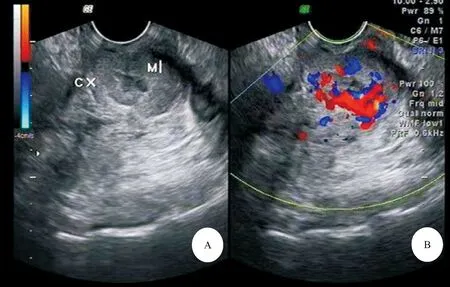
A:宫颈病灶的二位灰阶声像图,CX-宫颈,M-肿块;B:彩色多普勒声像图,Adler分级3级
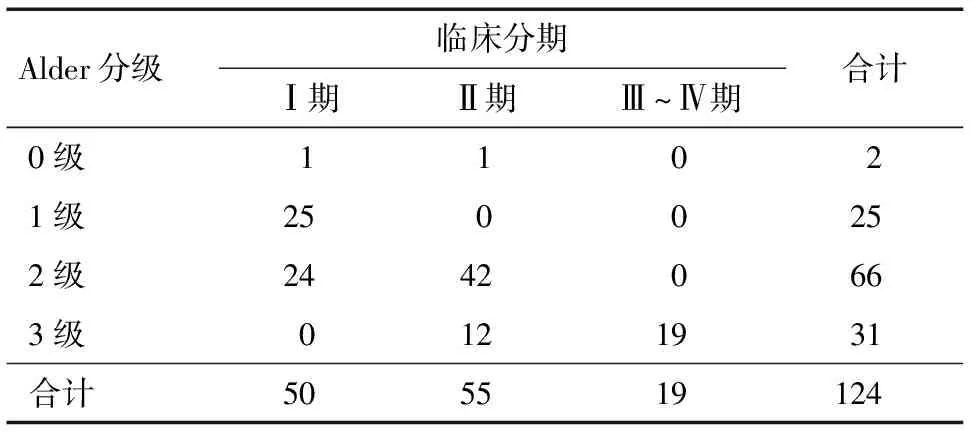
表1 Adler分级与临床分期的分布情况 例
2.3 肿块大小、CA125、CA199、MVD计数同Adler分级、病理参数的关系 不同Adler分级之间肿块大小、MVD计数比较差异有统计学意义(P<0.05);腺癌患者的CA125、CA199 水平均显著高于鳞癌患者,差异有统计学意义(P<0.05);鳞癌亚型角化型与非角化型之间MVD计数比较差异有统计学意义(P<0.05)。见表2。
2.4 Adler分级与临床病理参数的相关性分析结果 Adler分级与临床分期、肿块大小、鳞癌亚型及MVD计数呈正相关,差异有统计学意义(P<0.05);Adler分级与病理类型、CA125及CA199水平无相关性(P>0.05)。见表3。

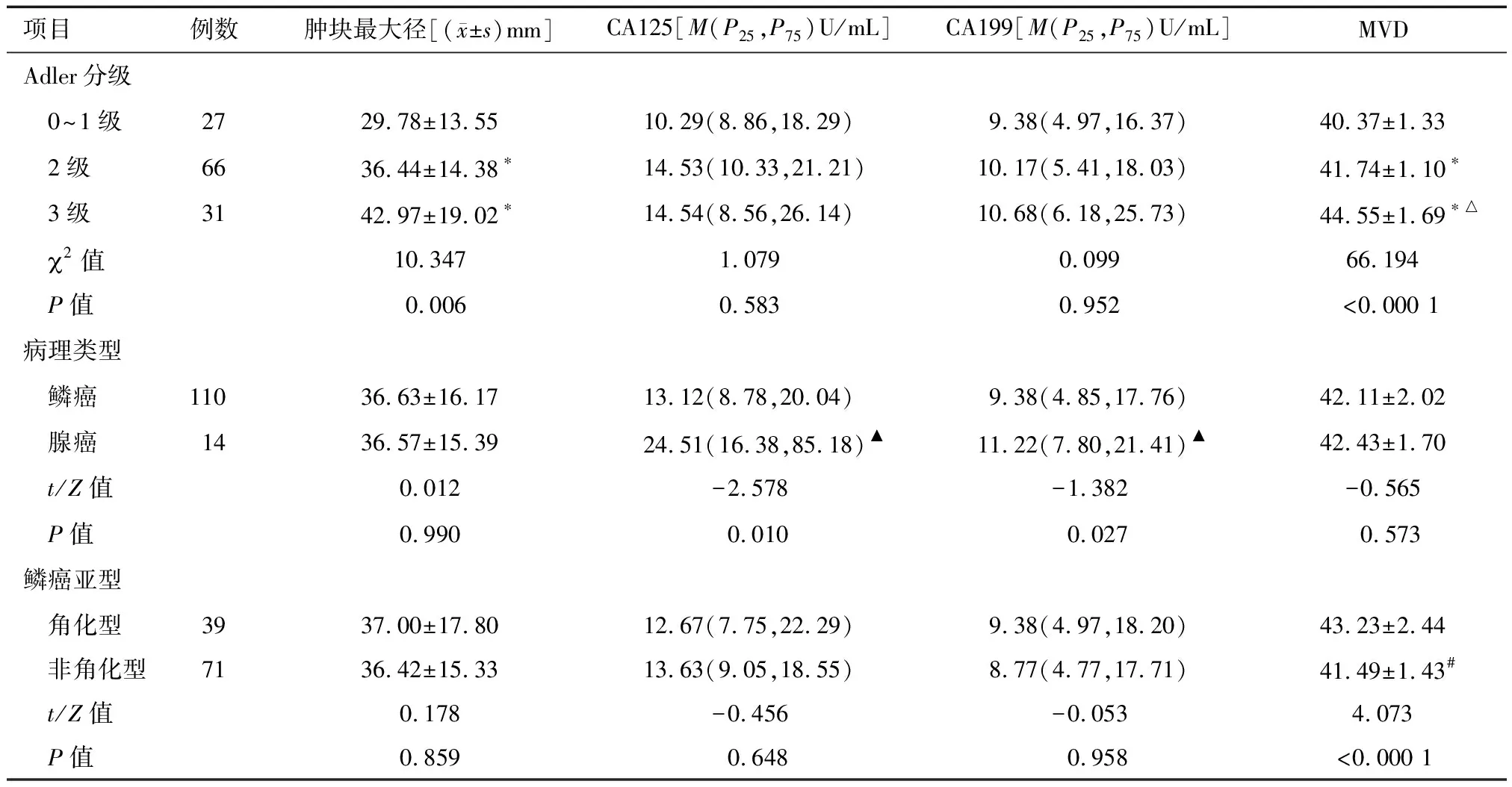
项目例数肿块最大径[(x±s)mm]CA125[M(P25,P75)U/mL]CA199[M(P25,P75)U/mL]MVDAdler分级 0~1级2729.78±13.5510.29(8.86,18.29)9.38(4.97,16.37)40.37±1.33 2级6636.44±14.38∗14.53(10.33,21.21)10.17(5.41,18.03)41.74±1.10∗ 3级3142.97±19.02∗14.54(8.56,26.14)10.68(6.18,25.73)44.55±1.69∗△ 2值10.3471.0790.09966.194 P值0.0060.5830.952<0.000 1病理类型 鳞癌110 36.63±16.17 13.12(8.78,20.04)9.38(4.85,17.76)42.11±2.02 腺癌1436.57±15.39 24.51(16.38,85.18)▲11.22(7.80,21.41)▲42.43±1.70 t/Z值0.012-2.578-1.382-0.565 P值0.9900.0100.0270.573鳞癌亚型 角化型3937.00±17.8012.67(7.75,22.29)9.38(4.97,18.20)43.23±2.44 非角化型7136.42±15.3313.63(9.05,18.55)8.77(4.77,17.71)41.49±1.43# t/Z值0.178-0.456-0.0534.073 P值0.8590.6480.958<0.000 1
*与0~1级比较P<0.05;△与2级比较P<0.05;▲与鳞癌比较P<0.05;#与角化型比较P<0.05
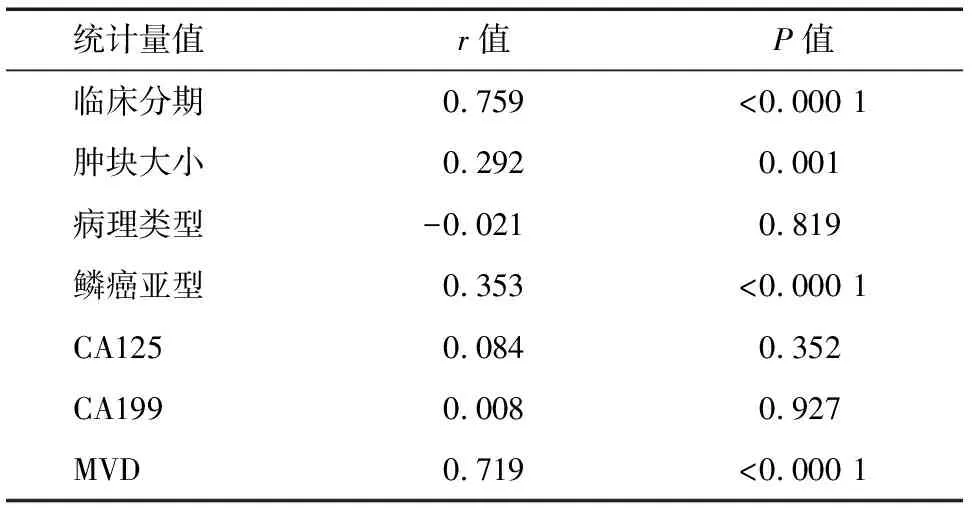
表3 Adler分级与临床病理参数的相关性结果
2.5 Adler分级预测宫颈鳞癌亚型(角化型与非角化型)的情况 以病理结果为标准,Adler分级预测宫颈鳞癌亚型的ROC曲线下面积为0.733(P<0.05),其敏感度、特异度、阳性预测值、阴性预测值、Youden指数分别为52.38%、89.02%、70.99%、78.47%、0.41,临界值>2,见图3。
3 讨论
TV-CDFI技术因其具有无创、廉价、操作方便、可重复性强、软组织分辨率高等优点,能够清晰显示子宫各层结构,对病变进行准确的定位和定性诊断,并可以观察病变的血流动力学特征[6],是目前妇产科疾病诊疗中应用最广泛,较为成熟的影像学检查方法之一。本研究中Adler 0~1级病变宫颈形态及回声变化较小,彩色多普勒血流信号显示少;Adler 2级和3级病变宫颈体积明显增大,形态不规则,回声特征也更加典型,呈不均匀回声,内可见片状低回声,彩色多普勒显示条状或网状丰富血流信号。随着Adler分级不断增加,宫颈肿块不断增大,彩色多普勒血流信号的显示也不断增多,Spearman秩相关分析显示Adler分级与肿块大小呈正相关(r=0.292,P=0.001),且不同Adler分级之间宫颈肿块大小比较差异有统计学意义,说明Adler分级技术有望在临床上用于反映宫颈癌的血流丰富程度。
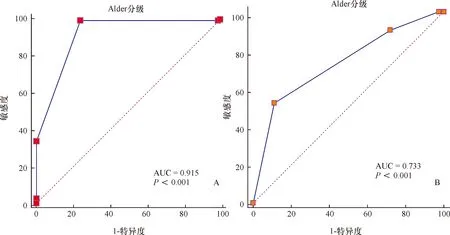
A:以临床分期为标准;B:以病理结果为标准
恶性肿瘤的发生、增殖、侵袭及转移依赖于肿瘤新生血管的生成,宫颈癌增殖速度快,细胞分裂生长活跃,与其内肿瘤血管的增殖密切相关。在彩色多普勒超声图像上,肿瘤组织内常存在丰富的不同形式的血流信号,与其内丰富的血管网相对应,与肿瘤血管特殊的结构及血流特征有关。MVD计数是一种反映组织内血管分布的指标,具有很高的敏感性,常用于评价肿瘤组织内血管生成的能力,是目前评估肿瘤血管生成状态的金标准[7]。本研究中,Spearman秩相关分析显示Adler分级与MVD计数具有较高的相关性(r=0.719,P<0.000 1),且各Adler分级之间MVD计数两两比较差异有统计学意义,说明Adler分级能够反映宫颈肿瘤病变内微血管密度特征,在一定程度上能够预测肿瘤侵袭及转移的能力,与谷小乐等[8]的研究相符。
宫颈癌临床分期最早始于1928年,经过7次修订,目前,国际上最常使用的宫颈癌分期是FIGO 1994年制定的,2009年第19届FIGO会议对该分期进行相应调整使其更适于临床诊断及治疗[3]。宫颈癌临床分期对确定治疗方案,统一疗效对比和估计预后有非常重要的意义。本研究中,Spearman秩相关分析显示Adler分级与临床分期呈正相关,且相关性较高(r=0.759,P<0.000 1);由于宫颈癌手术治疗只适合于早期癌Ⅰ~ⅡA期,所以本研究以临床分期为标准,得出Adler分级预测宫颈癌临床分期≥Ⅱ期的ROC曲线下面积为0.915,P<0.05,其敏感度、特异度、阳性预测值、阴性预测值、Youden指数分别为99.32%、76%、85.98%、98.69%、0.75,临界值>1,说明当Adler分级为0、1时,提示宫颈癌临床分期为Ⅰ,当Adler分级为2、3时,提示宫颈癌临床分期≥Ⅱ期,从而为临床医师在宫颈癌的临床分期、诊疗方式的选择及预后的预测等方面提供帮助。
宫颈癌病理组织学类型中,鳞癌多见,本研究中,鳞癌110例,腺癌14例,Spearman秩相关分析显示Adler分级与病理组织学类型没有相关性,且宫颈鳞癌与腺癌之间肿块大小、MVD计数相比差异无统计学意义,与曾宪瑞[9]研究有些出入,他认为宫颈腺癌MVD计数高于鳞癌,差异有统计学意义,可能是与本研究中腺癌例数太少所导致的偏倚有关。
世界卫生组织(world health organization,WHO)将宫颈鳞状细胞癌根据组织内是否存在角质化形态特征分为角化型、非角化型两个亚型,但角化型宫颈鳞癌与患者预后的关系一直存在着争议。一项大数据研究结果表明,与非角化型宫颈鳞癌相比,角化型宫颈鳞癌生存率显著减低,对放疗不敏感,对于未被治疗的患者或晚期患者来说,预后非常差[10]。本研究中,Spearman秩相关分析显示Adler分级与鳞癌亚型呈正相关(r=0.353,P<0.000 1);且角化型与非角化型宫颈鳞癌相比,MVD计数差异有统计学意义;为了进一步探讨,本研究以病理结果为标准,Adler分级预测宫颈鳞癌亚型的ROC曲线下面积为0.733(P<0.05),其敏感度、特异度、阳性预测值、阴性预测值、Youden指数分别为52.38%、89.02%、70.99%、78.47%、0.41,临界值>2,说明当Adler分级≤2时,非角化型宫颈鳞癌的可能性大,Adler分级为3时,角化型宫颈鳞癌的可能性大,因此有望将该技术作为预测宫颈癌患者预后的一个可靠指标。
随着肿瘤标志物研究的不断进展,其在临床疾病诊疗中的地位愈加重要。研究表明,宫颈癌也和肿瘤标志物水平关系密切[11-12]。以往报道糖类抗原CA125和CA199在多种恶性肿瘤中呈高水平表达[13-14],本研究旨在分析CA125、CA199与Adler分级的相关性,以降低宫颈癌的漏诊率或者误诊率,同时对宫颈癌的术前评估提供指导。本研究中,腺癌患者的CA125、CA199水平均显著高于鳞癌患者,差异有统计学意义,与以往研究相符[15]。但Spearman秩相关分析显示Adler分级与CA125、CA199无相关性,由于本研究中样本例数不够大,他们之间的关系需继续收集数据、增大样本量加以论证。
由于本研究样本量不够大,临床分期较为粗略,同时由于Adler分级的评判存在着主观因素,不同的操作者及不同的参数设定等都有可能使检查结果出现偏倚。总之,本研究已体现出了Adler分级在宫颈癌诊疗中的价值,随着超声技术的不断发展和临床应用的不断拓展,彩色多普勒超声 Adler分级技术将会更广泛的应用于临床。

