血清TK1在不同分子分型、病理分期乳腺癌中的表达及其临床意义△
欧林洋 李 敏 黄仁峰 杨传盛
(广东省韶关市粤北人民医院头颈乳腺外科 韶关 512000)
乳腺癌是当今发病率最高的女性恶性肿瘤[1],国家癌症中心最新统计数据显示,乳腺癌占女性新发肿瘤总数的15%,成为低于45岁女性由于恶性肿瘤死亡的首要病因[2]。乳腺癌生物标志物的研究有助于恶性肿瘤的风险和转移情况的预测,从而指导该肿瘤的临床治疗。胸苷激酶1(Thymidine Kinase 1,TK1)是衡量细胞增殖活性的相关指标之一,能监测恶性肿瘤的病情进展,预测疗效[3]。当前乳腺癌诊断、治疗和预后的检测指标较少,大量文献显示TK1与乳腺癌的发生发展密切相关[4],乳腺癌患者血清TK1表达与乳腺癌诊断、疗效评价及预后判断的关系也一直倍受关注。为进一步了解血清TK1在乳腺癌中的应用,我们应用酶联免疫双抗夹心法检测乳腺肿瘤患者血清TK1水平,探究血清TK1在不同分子分型、病理分期乳腺癌中的表达及其临床意义,报道如下。
1 研究方法
1.1 临床资料
选取2017年1月~2018年6月韶关市粤北人民医院头颈乳腺外科收治的乳腺肿瘤患者160例。所有患者均为女性,年龄18~83岁,中位年龄41岁,平均年龄(40.78±4.22)岁。乳腺癌临床病例均由手术或粗针穿刺病理确诊,排除其余肿瘤性疾病。所有患者均未进行放射治疗和内分泌治疗,其中乳腺良性肿瘤40例为乳腺良性肿瘤组,乳腺癌120例为乳腺癌组;同时选择40例健康体检人群作为对照组。对患者进行全程追踪观察,所有患者有知情权并签署知情同意书。
1.2 主要仪器与试剂
TK1检测仪:科华酶标仪,型号为KHB st-360。
试剂:胸苷激酶1测定试剂盒(酶联免疫法),深圳市安群生物工程有限公司,粤械注准20162400408。
1.3 方法
1.3.1病理分期的确定
按AJCC2003版确定分期,记录乳腺癌组患者的病理分期(pTNM)并分组,分为0期组、I期组、II期组、III期组。
1.3.2分子分型的确定
参照《中国抗癌协会乳腺癌诊治指南与规范》[5]中的乳腺癌分型,乳腺癌病理蜡块通过免疫组织化学染色将乳腺癌按以下4个标准进行分子分型(免疫组化HER-2(++)时行HER-2/Neu基因的ISH检测):Luminal A型(ER/PR阳性且PR高表达,HER-2阴性,Ki-67低表达);Luminal B型(Luminal B样HER-2阴性:ER/PR阳性,HER-2阴性,且Ki-67高表达或PR低表达;Luminal B样HER-2阳性:ER/PR阳性,HER-2阳性,任何状态的Ki-67);ERBB2+型(HER-2阳性)和Basal-like型(ER阴性,PR阴性,HER-2阴性)。
1.3.3血清TK1检测
所有对象于清晨8时空腹抽肘静脉血5mL,不抗凝,静置后以4000r·min-1离心10min,分离血清,按照编号分装于离心管内置于2~8℃冷藏保存待测。使用前恢复到室温(20~30℃)检测。严格按照试剂盒说明书步骤操作,采用酶联免疫双抗夹心法检测血清胸苷激酶1(TK1)水平。记录所有病例的TK1数值,比较健康对照组、良性肿瘤组与乳腺癌组血清TK1水平差异,比较不同年龄、HER-2阴性阳性、有无淋巴结转移血清TK1水平差异。
1.4 数据处理及质量控制方法
采用SPSS20.0进行统计学分析。计量资料多组比较采用单因素方差分析,组间两两比较采用SNK法,两组间计量资料比较采用t检验;计数资料比较采用χ2法检验。以P<0.05表示有统计学意义。严格按照试剂盒说明操作,优化实验条件,采用盲法统计结果,消除系统误差。
2 结果
2.1 正常对照组、乳腺良性肿瘤组和乳腺癌组血清TK1比较
正常对照组和乳腺良性肿瘤组血清TK1相比无显著统计学意义(P>0.05)。乳腺癌各期血清TK1水平均较乳腺良性肿瘤组高,差异具有统计学意义(P<0.05);乳腺癌II期以及III期患者血清TK1水平高于0期、I期患者,差异具有统计学意义(P<0.05),见表1。
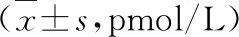
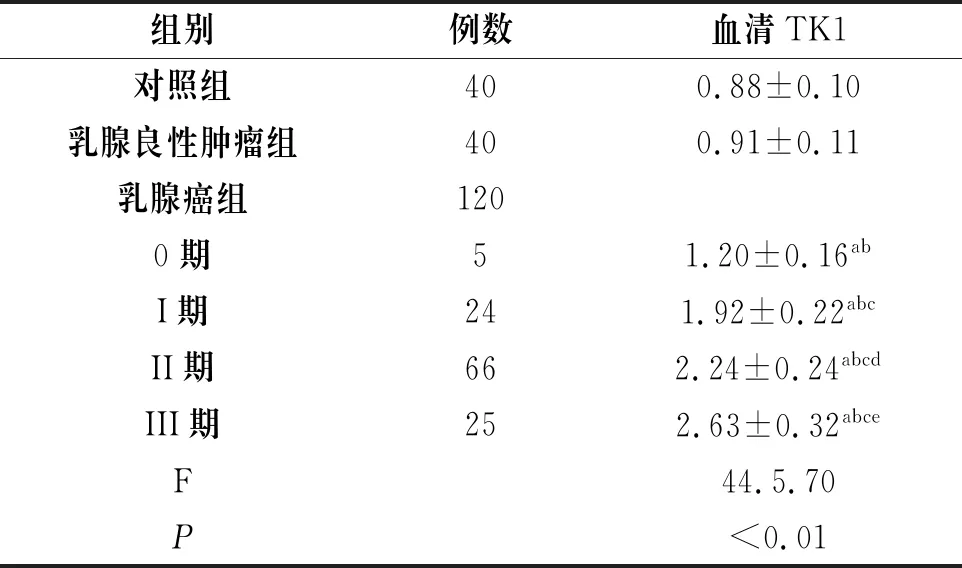
组别例数血清TK1对照组400.88±0.10乳腺良性肿瘤组400.91±0.11乳腺癌组1200期51.20±0.16abI期241.92±0.22abcII期662.24±0.24abcdIII期252.63±0.32abceF44.5.70P<0.01
注:a、b、c、d、e分别表示该组与对照组、良性组、0期、I期、II期比较,P<0.05。
2.2 血清TK1与乳腺癌临床病理特征的关系
血清TK1水平与乳腺癌患者年龄、HER-2无显著统计学意义(P>0.05),与有无淋巴结转移差异具有统计学意义(P<0.05),见表2。
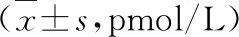
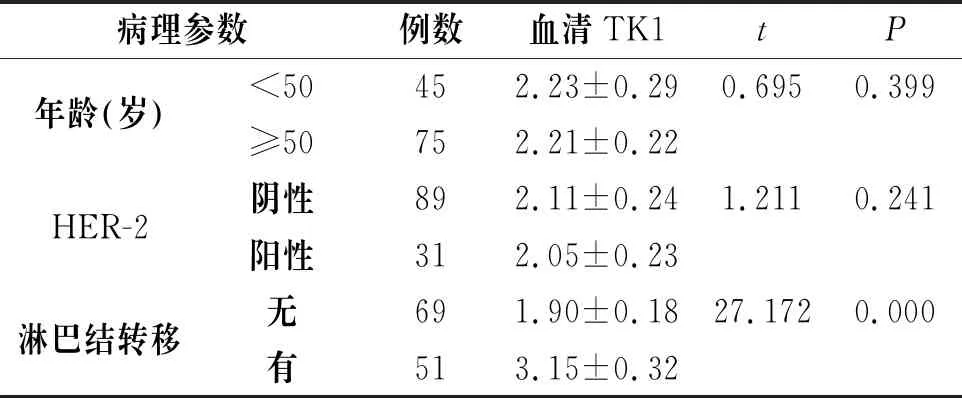
病理参数例数血清TK1tP年龄(岁)<50452.23±0.290.6950.399≥50752.21±0.22HER-2阴性892.11±0.241.2110.241阳性312.05±0.23淋巴结转移无691.90±0.1827.1720.000有513.15±0.32
2.3 TK1在不同乳腺癌分子分型组织中表达与临床病理参数关系
乳腺癌组织中TK1表达与HER-2表达具有相关性(P<0.05),但与年龄、淋巴结转移不存在相关性(P>0.05),见表3。
表3 不同分子分型乳腺癌TK1的表达与病理参数的关系

病理参数分类nluminalA型LuminalB型ERBB2+型Basal-like型χ2P年龄<50岁48122826≥50岁7212359165.1850.159HER-2阴性882442022阳性3202111048.4090.000淋巴结转移无621430612有5810335100.9500.813
3 讨论
乳腺癌是严重危害全球妇女的身心健康的常见的恶性肿瘤之一,其分子分型及病理分期是本病重要的预后指标[7],当前分子诊断技术已应用于乳腺癌的诊断,并得到各国学者的认同,不同分子分型是乳腺癌治疗方案、预后评估的重要依据[8]。胸苷激酶(TK)是能够催化脱氧胸苷转化为脱氧-1-磷酸胸苷酸的限速酶,是评价细胞增殖活性的关键指标[9]。细胞中位于细胞质内的称为细胞质胸苷激酶(TK1),是一种与细胞增殖关系密切的S期特殊酶,曾有研究表明[10],TK1水平随肿瘤细胞增殖而升高,是能监测恶性肿瘤细胞增殖度的关键血清学细胞增殖标志物之一。秦子淋等[11]研究人员通过对乳腺癌和健康体检患者血清TK1表达差异进行比较,结果提示术前乳腺癌患者、乳腺癌良性肿瘤患者和健康制原则相比,血清TK1较高有差异;张宏宾等[12]研究人员通过对乳腺癌患者化疗前和新辅助化疗后2周期的血清TK1浓度进行比较发现,TK1能够作为观察乳腺癌新辅助化疗的重要指标;刘昕等[13]研究人员发现血清TK1水平的高低可以做乳腺癌转移和复发风险大小的指标[13]。我们研究表明,血清TK1在对照组(主要包含对照组和乳腺良性肿瘤组)与乳腺癌患者具有显著差异,提示当血清TK1水平超过2.0pmol/L,可能是机体出现乳腺癌的警戒值,可应用于人群内乳腺癌的普查和筛选,对乳腺良性疾病和乳腺癌患者、健康人群区分具有一定的临床意义。此外研究发现,乳腺癌II期以及III期患者血清TK1水平高于0期、I期患者,提示血清TK1能够反映乳腺癌的进程[14]。在乳腺癌的不同病理指标中,HER-2是与乳腺癌关系较为密切的癌基因,其阳性表达多见于分化较差和浸润性乳腺癌。研究表明,血清TK1水平与HER-2无显著统计学意义,但与有无淋巴结转移差异具有统计学意义,提示随着患者存在癌转移,血清TK1水平趋向具有重要意义的升高,淋巴结转移对乳腺癌预后有影响,淋巴结转移越多,肿瘤越大,组织学分级越高,则越易发生局部复发及远端转移,与凌臻栋等[15]相关研究相近。应用其可以作为治疗风险评估、预后评估的重要指标,有助于医师对治疗方案的选择。
综上所述,TK1与乳腺癌的发生发展具有密切联系,是一个简单可靠的乳腺癌预后评估辅助指标。基于当前研究较为局限,样本量较少,影响调查准确性,TK1是否可以作为乳腺癌候选标志物仍需要进一步增加检测数,有关不同分子分型的乳腺癌患者预后情况也需要继续完善临床研究。

