血清乳酸脱氢酶和β2-微球蛋白检测在多发性骨髓瘤疗效判断及预后中的意义
杨淑娴 葛秋霞 娄鉴芳
(南京医科大学第一附属医院检验学部,江苏 南京 210029)
多发性骨髓瘤(multiple myeloma,MM)作为一种B细胞来源的浆细胞恶性增殖性疾病,具有多种不同的临床过程和预后结果,其特点是骨髓中产生单克隆免疫球蛋白的异常浆细胞出现异常恶性增生,并产生大量的单克隆免疫球蛋白。MM约占全部血液系统恶性肿瘤的10%,目前其发病率已跃升为血液系统恶性肿瘤的第2位[1]。乳酸脱氢酶(lactic dehydrogenase, LDH)是一种重要的糖酵解酶,在人体组织器官内广泛存在,在出现某些恶性肿瘤(包括血液系统恶性疾病)时LDH表达增加,相应地血清LDH水平亦可增加,反映了肿瘤的增殖活性。β2-微球蛋白(β2-MG)是小分子量蛋白,由机体有核细胞(其中淋巴细胞占主要部分)合成并分泌,其在恶性肿瘤细胞中含量可出现显著增加,临床上可协助一些恶性肿瘤疾病的诊断及判断治疗效果和预后[2]。本研究中我们回顾性分析了我院收治的74例初诊MM患者的血清LDH和β2-MG水平的变化,对其与临床分期、治疗预后的关系进行了探讨,报告如下。
1 资料与方法
1.1 研究对象 选择2013年7月-2016年7月南京医科大学附属第一医院血液科收治的MM患者74例,均经骨髓病理学诊断证实为MM。男39例,女35例;年龄 38~75岁,中位年龄56岁。其中 IgG型32例,IgA型20例,IgD型3例,LC型中κ型7例、λ型5例,未分类7例。采用国际分期系统(ISS)对患者进行分期,Ⅰ~Ⅱ期27例,Ⅲ期47例。74例患者均为初治患者,确诊后均接受化疗,既往未接受任何放疗、化疗。全部纳入病例经相关检查已除外有可能引起血清β2-MG、LDH水平升高的一些疾病如肝肾功能异常、缺血性心脏病、骨骼肌损伤等。健康对照组30例,男15例,女15例;年龄36~71岁,中位年龄55岁,均为健康体检者。
1.2 观察指标与方法 ①LDH和β2-MG水平:患者于化疗前3 d及化疗两周期后,采集清晨空腹非抗凝静脉血,3 000 r/min离心5 min,取上层血清。LDH采用美国贝克曼AU5800全自动生化分析仪检测,其正常参考值范围为140~271 U/L;β2-MG采用德国西门子BNII全自动蛋白分析仪检测,其正常参考值范围为1.09~2.53 mg/L。LDH和β2-MG的参考范围均无性别差异。超出正常参考值上限为指标阳性。LDH和β2-MG联合检测为并联检测,其中任一指标阳性即为联合检测阳性。②预后:随访2年,观察LDH和β2-MG阳性者及阴性者的生存情况。
1.3 统计学处理 采用SPSS 17.0统计软件进行数据分析,方差齐性,数据以±s表示,组间比较采用单因素方差分析,方差不齐组间比较采用SNK法;率采用Kaplan-Meier法及Logrank检验进行分析,P<0.05为差异有统计学意义。
2 结 果
2.1 MM患者与正常对照组血清β2-MG、LDH水平比较 以LDH、β2-MG检测值高于正常参考值范围上限者为阳性,MM患者LDH的阳性率为76.0%(56例),而β2-MG的阳性率为51.4%(38例)。MM患者β2-MG和LDH联合检测的阳性率为87.8%(65例)。MM患者血清LDH、β2-MG水平均明显高于正常参考范围,与健康对照组相比有显著统计学差异(P<0.05),并且水平的高低与临床分期相关,Ⅲ期MM患者的血清LDH、β2-MG水平均显著高于Ⅰ~Ⅱ期的MM患者(P<0.05)。见表1。
表1 不同分期MM患者治疗前与健康对照组血清LDH和β2-MG水平的比较()
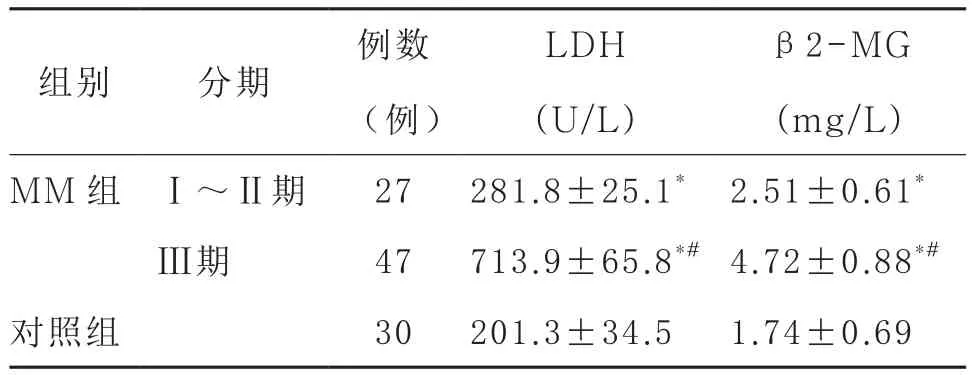
表1 不同分期MM患者治疗前与健康对照组血清LDH和β2-MG水平的比较()
注:与健康对照组比较:*P<0.05;与MM组Ⅰ~Ⅱ期比较:#P<0.05
β2-MG(mg/L)MM组 Ⅰ~Ⅱ期 27 281.8±25.1* 2.51±0.61*Ⅲ期 47 713.9±65.8*#4.72±0.88*#对照组 30 201.3±34.5 1.74±0.69组别 分期例数(例)LDH(U/L)
2.2 不同分型MM的血清LDH、β2-MG水平平74例MM中IgG型最常见,为32例,IgA型20例,IgD型3例,LC型中κ型7例、λ型5例,未分类7例。因IgD型、LC型、未分类例数过少,故将IgG型与IgA型的血清LDH、β2-MG水平进行比较,显示二者水平在两组间并无显著差 异(P>0.05)。 但IgG型、IgA型MM患 者血清LDH、β2-MG水平均显著高于健康对照组(P<0.05)。见表2。
表2 不同分型MM与健康对照组血清LDH和β2-MG水平的比较()

表2 不同分型MM与健康对照组血清LDH和β2-MG水平的比较()
注:与健康对照组比较:*P<0.05
分型 例数 LDH(U/L) β2-MG(mg/L)IgG 型 32 398.6±50.5* 3.33±1.0*IgA 型 20 415.1±34.4* 3.53±0.72*健康对照组 30 201.3±34.5 1.74±0.69
2.3 治疗效果与血清LDH和β2-MG水平的关系系疗效判定主要采用国际骨髓瘤工作组(IMWG)2011 年制订的疗效标准[3],对31例预后为完全缓解及43例未完全缓解患者血清LDH、β2-MG水平的研究显示,完全缓解患者治疗后LDH、β2-MG水平较治疗前均出现显著下降,差异具有统计学意义(P<0.05);而未完全缓解患者治疗后二者水平较治疗前无明显差异(P>0.05)。见表3。
表3 MM患者治疗前后LDH、β2-MG水平的变化()
注:与本组治疗前比较:*P<0.05
组别 例数(例)LDH(U/L) β2-MG(mg/L)治疗前 治疗后 治疗前 治疗后完全缓解 31 310.2±93.3 181.4±61.5* 2.82±1.00 1.83±0.71*未完全缓解 43 333.4±54.8 345.1±42.7* 2.67±0.74 2.35±0.89*
2.4 不同血清LDH、β2-MG水平的MM患者生存率的比较 对患者进行为期2年的随访,治疗前LDH与β2-MG联合检测为阳性的患者,其中位生存时间为26个月,而联合检测为阴性患者的中位生存时间为43个月。生存分析显示两组间的生存率差异有统计学意义,前者明显短于后者(P<0.05)。见图1。
3 讨 论
多发性骨髓瘤是一类恶性的浆细胞增殖性疾病,患者中通常中高危占较多比例,复发率、病死率均较高。LDH、钙离子、血肌酐、血清β2-MG等生化指标对于MM 的诊断和治疗预后具有一定程度的判断作用。本研究观察了LDH和β2-MG在MM患者治疗前后的变化。当细胞损伤或能量代谢障碍时,广泛存在于机体细胞胞质中的LDH释放增多,血清LDH出现相应增高。因此器官病变、某些恶性肿瘤情况下血清LDH水平显著增高,LDH在某种程度上可以反映肿瘤的增生和负荷情况,MM患者血清中也可见LDH明显增高。Gkotzamanidou等[4]分析203例MM患者治疗前的LDH水平发现,LDH水平升高的患者中位生存期及总生存期显著低于LDH正常的患者,提示高水平血清LDH是高危MM的重要因素。
本研究中74例MM患者中LDH增高56例(75.7%),最高者超过1 000 U/L,提示肿瘤负荷重,多发转移倾向大,恶性程度高,与临床症状和表现一致,且中高危分期较低危分期水平呈现显著增高。已有研究表明,低水平LDH的MM患者较高水平LDH的患者中位生存时间更长,预后更好[5]。且无论处于哪一分期,MM患者血清LDH水平较健康对照组均明显增高,并且分期越晚,LDH水平越高;说明肿瘤负荷重、恶性程度高时,LDH增高程度更显著。研究显示LDH是判断MM预后的具有独立性的重要因素之一,血清LDH> 350 U/L是与较低的总生存期相关的独立影响因子[5-6],与本研究情况相符。
但由于单一标志检测的阳性率有限,在协助临床诊断时,通常会考虑多指标联合检测,可以更有效地对患者的相对生存风险进行分析[7]。β2-MG是一种非特异性肿瘤标志物,几乎在所有的正常有核细胞与肿瘤细胞表面均存在,在代谢活跃的恶性肿瘤细胞其表达尤为显著,显示与肿瘤负荷相关。最近推出的用于MM国际分期系统(R-ISS)的修订中整合了LDH和β2-MG这两个指标[8]。Tian等[9]对β2-MG的水平进行分析后发现,MM患者的血清β2-MG浓度在髓外病变者中明显高于无髓外病变者,高水平β2-MG提示生存期较短;持续增高的β2-MG通常伴随着病情的恶化,而治疗后β2-MG显著下降者病情则趋向稳定,且β2-MG水平明显升高组治疗缓解后复发率亦明显高于β2-MG正常组,其髓外浸润的比例更高。
本研究中,我们发现ISS分期Ⅲ期的MM患者血清LDH及β2-MG水平均显著高于Ⅰ/Ⅱ期患者,证实了两者血清水平与肿瘤负荷相关。对例数较多的IgG型和IgA型MM患者进行二者的水平比较发现,IgA型的LDH、β2-MG水平虽较IgG型稍高但并无统计学差异;而其他分型的MM由于例数过少,缺乏统计学价值,需在未来进一步探讨。在治疗后完全缓解的患者中,血清LDH及β2-MG水平均出现了极其显著的下降。而无论治疗前LDH、β2-MG水平升高的程度如何,只要治疗后出现显著下降者其预后仍相对较好。提示对患者血清LDH、β2-MG水平动态监测可作为MM进展或缓解的评估标准之一。
单一标志物的检测很难反应肿瘤病理生理学行为方面的复杂性,联合检测现已成为共识。通过选择肿瘤标志物联合检测有利于恶性肿瘤的临床评价。本研究中,MM患者血清LDH及β2-MG联合检测阳性率显著高于二者中任一项阳性率,显示两指标的联合检测在评价MM临床分期方面有重要的临床价值,检测其动态水平变化可预测疗效及判断预后。

