穿腮腺入路手术治疗成人髁状突骨折效果分析
廖 涛,曹裕中,谢思根,邱成端
下颌骨位置突出,容易碰撞发生骨折。髁状突是下颌骨骨折的好发部位,常常因下颌骨其他部位受力,发生应力集中而导致间接骨折,造成一定程度的骨折移位,因此髁状突骨折在颌面部骨折中占有重要比例[1]。髁状突因其解剖位置的特殊性,手术暴露相对困难,操作空间有限,尤其是髁状突囊内、颈部骨折,传统的耳屏前、颌后手术切口入路,难以很好地显露骨折端,进行复位固定。针对这种情况,我院对40例髁状突骨折患者,采用经腮腺入路直视下骨折复位固定,获得良好的效果。
1 资料与方法
1.1一般资料 2015年6月~2018年4月我科对40例髁状突骨折患者采用穿腮腺入路手术治疗。其中,男26例,女14例;平均年龄32(18~61)岁;髁状突矢状骨折12例,髁状突颈部骨折15例,髁颈下骨折13例;双侧骨折8例,左侧骨折15例,右侧骨折17例;合并下颌骨其他部位骨折13例。受伤原因:高处坠落伤12例,机动车交通事故14例,直接暴力打击8例,其他6例。所有患者均在2周内行手术治疗。
1.2手术方法 所有患者手术均在全麻下进行。患者取仰卧位,头偏向健侧,常规消毒铺巾。手术切口以耳垂为中心,向上沿耳屏前、向下绕耳垂向颌后,取一小“S”型切口(图1)。切开皮肤、皮下组织,沿腮腺咬肌筋膜浅面分离翻瓣,先纵向打开腮腺咬肌筋膜,逐层分离、结扎腮腺组织,至面神经、下颌后静脉平面,再适当向前切开、结扎腺体组织,充分显露面神经平面及手术操作视野;发现面神经向前分支,一般是颧颞支、颊支,根据骨折部位,选择开窗位置,打开咬肌至骨面,向上、下充分推剥后,将神经拉向一侧,显露髁状突断端及乙状切迹。术中可通过燕尾挺推乙状切迹向下扩大复位空间,或者于升支部外侧置入一小牵引钉(采用宁波慈北医疗器械公司的颌间牵引钉),利用12号针头经下颌角外侧皮肤穿刺,引导钢丝进入后,结扎牵引钉并向下牵引下颌骨,打开空间(图2)。拼对咬合关系、复位骨块后,对于髁状突颈部及颈下骨折,予两块微型钛板坚固内固定(髁状突前后缘各放置一块)。髁状突矢状骨折予两枚2.0 mm长钉,拉力固定大块骨块,一颗与髁状突横轴方向平行,另一颗与骨折面垂直,两颗螺钉形成一定的夹角,骨块稳定且具有明显的抗旋转性。冲洗创面,充分止血,逐层缝合伤口,修复腮腺咬肌筋膜,常规放置橡皮引流条2~3 d,术后弹力套加压包扎,1周后拆线,指导张口功能训练,术后定期随访。
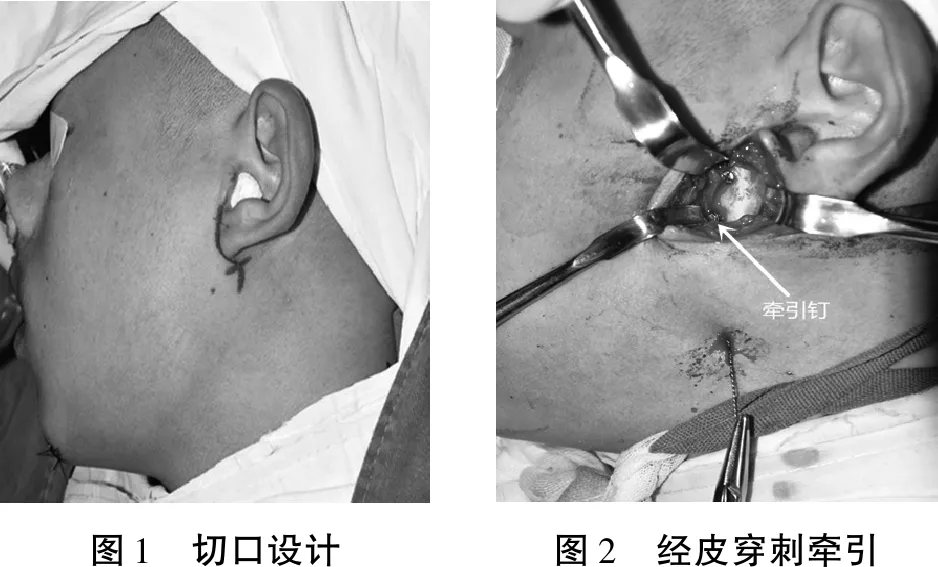
图1 切口设计图2 经皮穿刺牵引
2 结 果
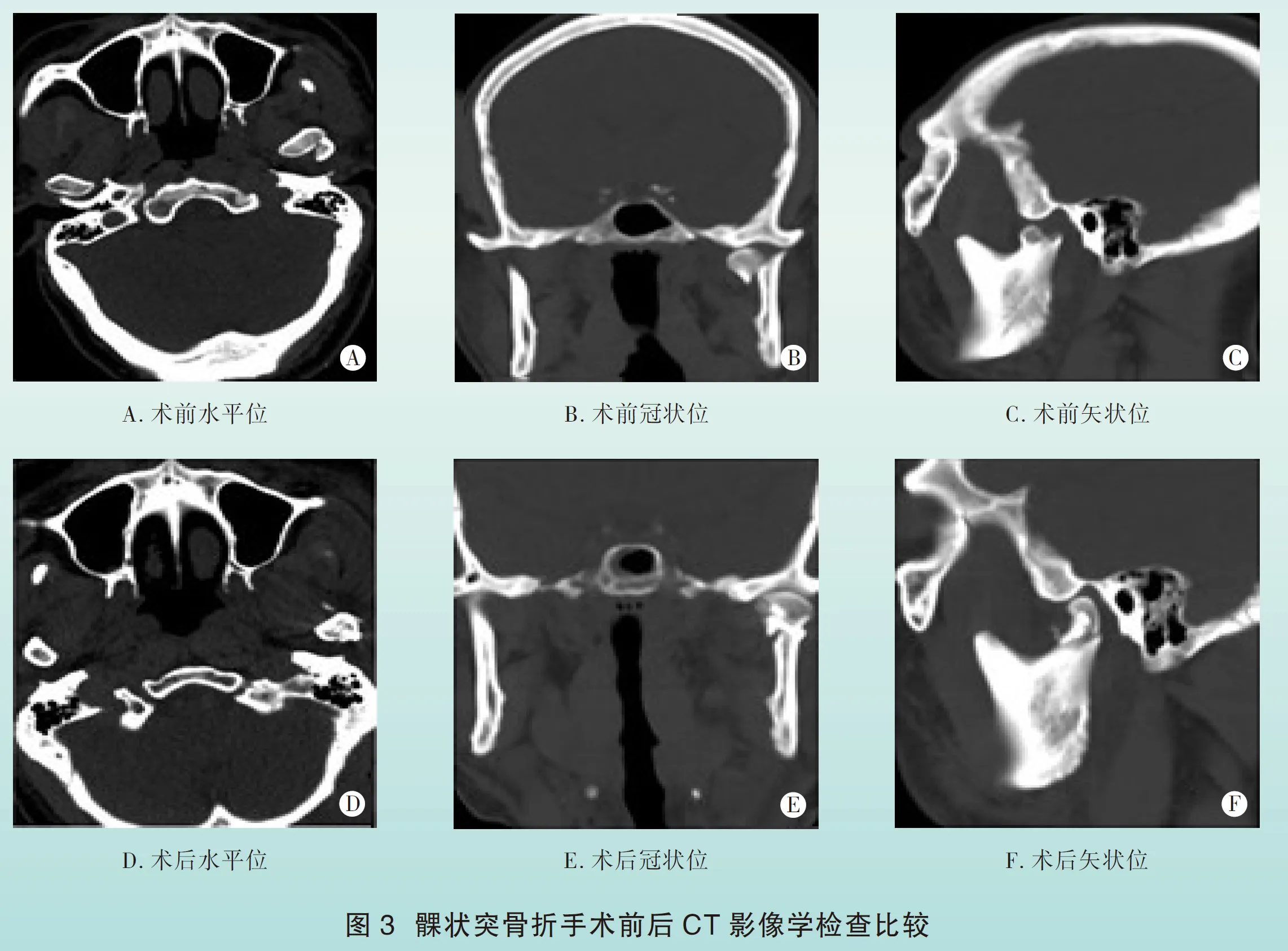
2.1术后情况及影像学资料 术后40例患者伤口均一期愈合,无涎漏发生,患者主观感觉满意。术后8例患者出现面神经颧颞支损伤,经House-Brackmann分级评定[2],Ⅱ级6例,Ⅲ级2例。术后1周指导患者行张口训练,张口度恢复至25 mm以上,较术前明显改善(术前张口度<20 mm);36例术后咬合关系基本恢复,4例合并下颌骨其他部位骨折患者,出现咬合关系轻度紊乱,予颌间牵引钉弹性牵引。术后1周内复查CT,骨块复位理想,钛板、钛钉固定在位,无螺钉松动、骨块移位现象发生。髁状突骨折手术前后CT影像学检查比较,见图3(封4)。
2.2随访情况及并发症 术后1、3、6个月定期随访,无味觉出汗综合征、关节强直病例。其中,8例患者术后出现面神经障碍,均于术后1~3个月内恢复正常;术后1个月后复查,张口度均进一步改善,恢复至32~45 mm,张口无明显偏斜畸形;4例患者术后咬合关系紊乱,经颌间弹性牵引,均恢复正常;术后6个月复查,骨折端愈合好,无钛板断裂、钛钉松动移位现象发生。
3 讨 论
髁状突作为颌骨唯一联动关节的重要组成部分,其周围具有特殊的解剖结构、血管、神经及肌肉组织,且髁状突作为下颌骨的生发中心,具有一定的生长改建能力。儿童具有较强的生长能力及可塑性,髁状突骨折经保守治疗,能取得较好效果[3]。但随着年龄的增长,成人髁状突的改建能力随之变差,其下颌功能的恢复只是咀嚼肌适应性调整的结果,而不是髁状突解剖位置的重建,骨折错位愈合,关节形态不佳,加上患者依从性的不确定性,张口训练不到位,后期易引起颞下颌关节紊乱病、关节粘连或强直等后遗症。而手术治疗可使髁突在解剖复位基础上获得痊愈,进而恢复关节形态和功能。一项多中心前瞻性随机对照研究结果认为,对于成人髁状突骨折,不论髁状突骨折部位,只要骨折成角超过10°,或下颌支高度缩短2 mm,均需行开放复位内固定术[4]。对于髁状突矢状骨折,骨块较大,骨块明显移位,脱出关节窝,具有明显功能障碍者,应行手术治疗,特别是矢状骨折线经过关节面外1/3至颈部内侧,碎骨块发生位移,这类骨折使用保守治疗多发生关节强直[5]。本组病例均遵循以上标准,选择符合手术适应证患者。
传统的髁状突骨折手术一般有两种手术入路:一种是耳前角形切口,另一种为颌下颌后切口。耳前角形切口,对于髁状突高位骨折可获得较佳的视野,但术中需打开关节囊,对于髁状突低位骨折,向下牵拉受限,显露不充分,切口向下延长,疤痕过长,易损伤面神经。颌下颌后切口,需掀起腮腺下极,骨面广泛剥离,较大力量牵拉周围软组织,易造成面神经的损伤,且术中视野局限,骨折固定难以做到钛钉与接骨板垂直,影响了髁状突的解剖复位和固定稳定性,难以实现对髁状突高位骨折、矢状骨折复位固定。经以耳垂为中心的穿腮腺手术入径,很好地弥补了以上手术方式的不足,具有如下优点:①切口较隐蔽,术后疤痕不明显;②手术距离骨折端路径最短,骨折端能够在直视下拼对复位,较容易实现骨折端的解剖复位;③钉道方向能与骨面垂直,固定牢靠;④术中无需刻意切开关节囊,减少对关节组织结构的损伤;⑤术中解剖标志明确,耳垂平面、髁状突颈部水平,面神经两干分叉越过下颌后静脉向前,解剖关系相对比较恒定,术中易于寻找。根据骨折部位,能够比较从容地选择开窗部位,对面神经加以保护,减少面神经损伤几率,避免手术的盲目性。
髁状突骨折手术中,骨块的复位和固定占据了主要的操作时间。以耳垂为中心穿腮腺路径,提供了较好的手术视野。对于髁颈、髁颈下骨折复位,将明显移位的髁状突头复位回关节窝是关键,由于髁状突周围关节韧带、关节囊等软组织结构的牵引,能够起到良好的稳定作用。骨折端经适当的钳夹、咬合拼对即可对位,微型钛板固定为最佳方式,并尽可能地行双板固定,能更好地分散应力,符合生理情况下髁突的受力。
对于髁状突矢状骨折,由于关节窝的狭窄空间及翼外肌对骨块的牵引,骨块的复位较为困难,在工具应用上可考虑:①应用鼻侧粘膜剥离子,具有一定弧度及角度,方便对向前内下移位骨块的寻找、剥离,将髁突及附着其上的翼外肌向后上复位后,前后两把剥离子行兜底式的稳定骨块。②应用自制小皮钳、小巾钳,能够避开髁状突颈部骨面阻挡,对髁状突移位骨块进行钳夹,向外上复位稳定骨块。③应用下颌骨髁突矢状骨折复位钳,钳嘴的特殊设计,使其可顺利避开关节凹等骨面阻挡,进入关节深面,有效夹持并复位骨碎块[6]。④通过燕尾挺的使用或者安置颌间钉、钢丝穿皮牵引,打开关节窝空间,抵抗下颌升支的短缩,笔者较推崇后一种方法,简单易行,完全不干扰手术操作空间,特别适用髁状突矢状骨折操作。术中操作上需注意:髁状突骨块的复位,应避免对翼外肌附着的过度剥离,避免损伤髁状突软骨,减少术后髁状突吸收的概率,减少术后并发症[7]。髁状突骨块复位稳定后,采用两枚长螺钉,侧向拉力固定,疗效确切,能获得较好的远期效果。术中根据术前的CT测量选择适当长度的螺钉,保证移动骨块内有足够螺钉长度,无需刻意追求双皮质固定;注意拉力道的预备,提高侧向拉力,避免外侧骨皮质折裂;钻孔时使用导向器或穿颊器,避免对神经、血管的意外损伤;两枚螺钉,其中一枚应该与骨折断面垂直,另一枚辅助螺钉与其成一定角度,以获得明显抗旋转力[8]。
髁状突骨折常合并下颌骨其他部位骨折,针对骨折复位顺序,笔者认为应先行髁状突骨折的复位:①符合无菌原则。②针对下颌骨其他部位多发性、粉碎性骨折患者,骨折段难以做到解剖复位,下颌骨弓弧度、宽度恢复不到位,一旦固定,势必影响髁状突原有解剖位置,增加髁状突骨折复位难度,甚至使髁状突无法回到关节窝内,术后势必出现咬合功能的紊乱[9]。③合并下颌骨复杂骨折,先行髁状突骨折复位,可在骨折两端灵活调整情况下,对位对线,达到良好的解剖复位,减少术中咬合关系拼对的不利影响,有利术后咬合关系的调整。
综上所述,经以耳垂为中心穿腮腺入路行髁状突骨折复位,能获得较好的手术视野,解剖标志明确,手术安全可靠,适用多种类型髁状突骨折手术。术中加以合适的手术工具的应用,配合临床医生的操作,骨块能够得到理想的复位。术后能早期行使下颌功能,并发症少,能获得满意的疗效,是比较理想的手术入路。但是随着关节盘复位在髁状突矢状骨折治疗的作用体现,对于有明确关节盘移位,需行关节盘复位的病例,手术切口对关节的整体暴露仍有限,有待进一步改善和探索。

