胃肠道外间质瘤预后因素分析
郑国良 郑志超 赵岩
胃肠间质瘤是独立起源于胃肠道间质干细胞的肿瘤,是胃肠道最常见的间叶源性肿瘤,起源于胃肠道Cajal间质细胞(intestinal cells of Cajal,ICC)或具有ICC分化倾向的多潜能干细胞的肿瘤。约占全部消化道恶性肿瘤的1%[1]。近年来,国内外陆续报道了表达CD117的来源于网膜和肠系膜的原发性肿瘤,命名为胃肠道外间质瘤(extragastrointestinal stromal tumor,EGIST),发病率仅为胃肠道间质瘤的1.5%~6.0%[2-3],其组织形态、免疫表型等与胃肠道间质瘤(GIST)相似,且与GIST具有相似的突变位点和突变频率,但起源于腹腔或腹膜后腔的软组织,与肠壁或内脏浆膜面无关。EGIST常发生在系膜、网膜、腹膜、纵隔和胰腺等[4],大多数被认为是恶性的,但由于其在临床上较为罕见,现有的文献多为个案报道,对EGIST的发病率、预后和遗传背景尚缺少大样本的系统研究[5-6]。本研究通过对辽宁省肿瘤医院2008年1月至2017年5月间收治的47例胃肠道外间质瘤患者的临床及随访资料进行回顾性分析,探讨胃肠道外间质瘤的临床特征、手术治疗及影响其预后的因素。
资料与方法
一、一般资料
EGIST患者男性25例(53.2%),女性22例(46.8%),年龄26~82岁,平均年龄为(56.32±12.28)岁。肿瘤直径4.5~36.0 cm,平均直径为(13.44±6.61)cm,其中直径≥10 cm者32例(68.1%)。肿瘤发生部位:系膜17例(36.2%),腹膜后16例(34%),网膜11例(23.4%),盆腔3例(6.4%)。同时纳入本中心254例GIST患者资料进行对比。
二、临床特征
首发症状包括腹部包块13例(27.7%),体检发现12例(25.5%),腹胀8例(17%),腹痛7例(14.9%),腹部不适4例(8.5%),大便性状改变3例(6.4%)。
三、治疗方法
本组47例患者均行手术治疗,且术前未发现远处转移。肿瘤获得完整切除(R0)25例(53.2%),非R0切除22例(46.8%)。淋巴结清扫11例,均未发现淋巴结转移。术后接受甲磺酸伊马替尼(400 mg/d,瑞士诺华制药公司)至少1年者共26例,剩余21例未行术后靶向治疗(因经济等原因者15例,无法耐受副反应而中断服药者6例)。
四、随访
所有病例通过电话和门诊进行随访,主要观察:总生存率(OS),末次随访日期为2018年3月15日。生存时间定义为自手术治疗之日至末次随访日或死亡日的时长。
五、统计学分析
采用SPSS19.0进行统计学分析,计数资料用卡方检验,应用Kaplan-Meier曲线计算生存率,影响生存率采用Log rank检验,以P<0.05为差异有统计学意义。
结 果
一、术后病理结果
本研究对47例EGISTs的临床病理的因素如年龄、性别、肿瘤大小、组织学类型、核分裂像、CD117表达、CD34表达、Dog-1表达、是否坏死、改良NIH危险度分级与我们中心的254例胃肠间质瘤对比(表1)。结果表明,两组在年龄(χ2=6.394,P<0.011),肿瘤大小(χ2=60.941,P<0.001),组织学类型(χ2=30.081,P<0.001),CD117表达(χ2=52.99,P<0.001),CD34表达(χ2=37.21,P<0.001)和Dog-1表达(χ2=24.57,P<0.001),是否坏死(χ2=10.38,P=0.006),改良NIH危险度分级(χ2=56.12,P<0.001)之间差异有统计学意义。
二、生存分析
总体预后,本组病例术后随访时间10~136个月,中位随访时间38个月,全组患者1、2、3年生存率分别为84.6%、78.3%、63.4%(如图1)。患者因EGIST进展死亡16例(34%),失访者2例。25例接受R0切除的患者术后复发或转移4例(1.6%),其中2例为腹腔多发转移灶,1例小肠单发转移灶,1例肝转移。
三、预后因素分析
本组47例EGIST患者R0切除患者的生存率明显高于非R0切除患者(χ2=5.104,P=0.024)。(如图2)。其中,25例R0切除的患者显示不同核分裂像(如图3)、不同肿瘤直径大小(如图4)、是否伴坏死(如图5)与预后未体现统计学意义(χ2=2.067,P=0.151;χ2=1.355,P=0.244;χ2=0.912,P=0.34)。
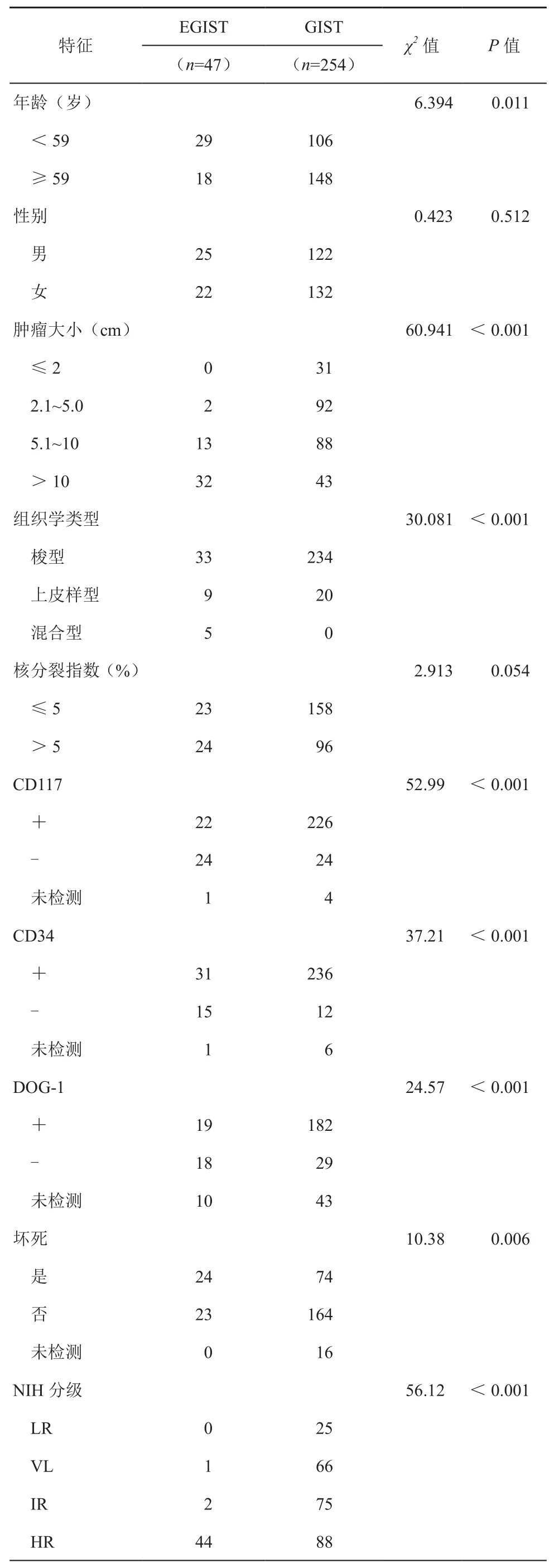
表1 EGIST和GIST的临床病理参数比较(例)
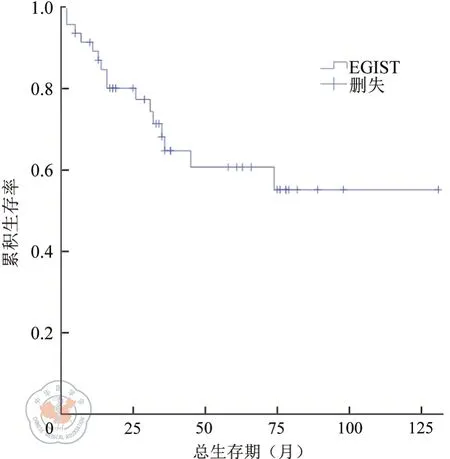
图1 EGIST患者的总生存曲线

图2 EGIST患者肿瘤是否R0切除的生存曲线。
讨 论
胃肠道间质瘤可以发生在消化道的任意部位,从食管到结直肠,约有60%的胃肠道间质瘤发生于胃,约30%发生于小肠,约5%发生于结直肠和食道,仅有5%发生在胃肠道外的网膜、肠系膜、盆腔等部位[4]。本组EGIST共47例,占同时期辽宁省肿瘤医院收治GIST的6.7%,所占比例略高于文献报道。胃肠道外间质瘤的发病无明显性别倾向,与胃间质瘤相似,男性与女性比为1.13:1。发病年龄与胃间质瘤相比明显小,59岁以下的患者占61.7%,中位年龄为56.3岁。胃肠道间质瘤的临床症状及体征没有特异性,而本组EGIST的临床症状以腹部包块、体检、腹胀、腹痛等为主,几乎没有恶心、呕吐或消化道出血等消化道症状。Steigen等[7]研究认为,不同部位的胃肠道间质瘤其临床表现不同,就诊时症状不是影响预后的独立因素。本组病例将47例EGIST按照部位分为系膜17例,腹膜后16例,网膜11例,盆腔3例。
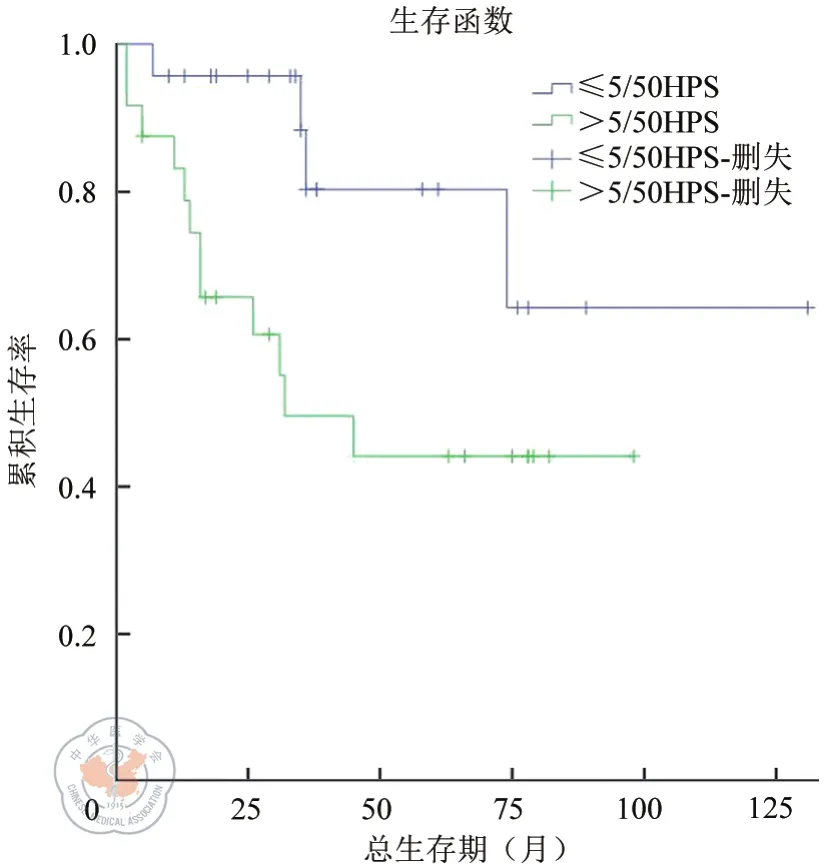
图3 R0切除的EGIST患者肿瘤不同核分裂象的生存曲线。注:χ2=2.067,P=0.151
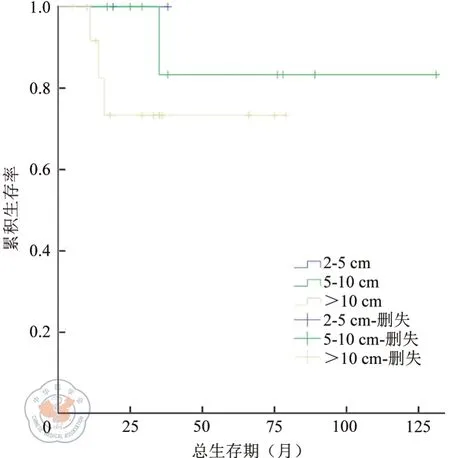
图4 R0切除的EGIST患者肿瘤不同大小的生存曲线。注:χ2=1.355,P=0.244
外科手术切除是无复发转移EGIST的标准治疗,而将肿瘤完整切除是治疗的关键,手术目标尽量达到R0切除,这也是肿瘤治疗的普遍性共识。EGIST患者就诊时肿瘤较大,常广泛侵犯腹腔内邻近组织器官,甚至部分患者已有腹腔种植结节,此时很难达到R0切除。我们将二者进行了对比发现,R0切除较非R0切除的患者生存率显著提高。
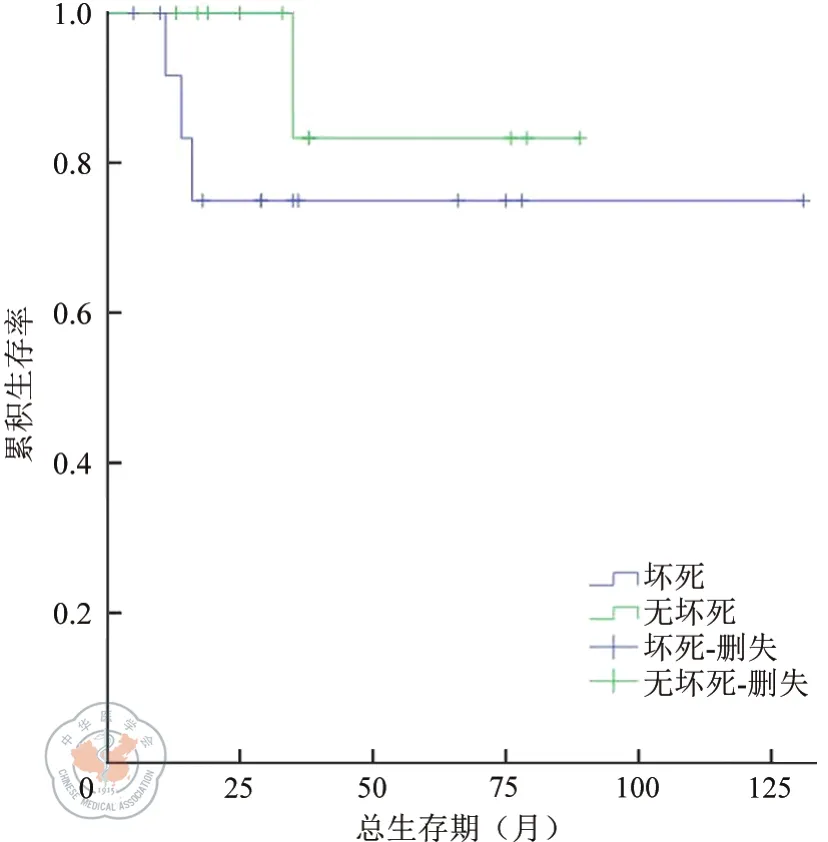
图5 R0切除的EGIST患者肿瘤有无坏死的生存曲线。注:χ2=0.912,P=0.34
胃肠道间质瘤可发生于黏膜下、肌层或浆膜下[8],以发生于外部肌层向腔外生长从而表现为腔外型者多见。腹腔的空间很大[9],因此发生于这些部位的EGIST患者,症状隐匿,不易诊断,首次就诊时肿瘤体积往往较大。当肿瘤体积较大时,由于肿瘤供血不足就表现为肿瘤内部的囊变和坏死。本组R0切除的25例患者中出现囊性坏死的患者有14例,占56%,比例明显高于同期我中心胃GIST(P=0.006)。生存分析显示,肿瘤未出现囊性出血坏死的患者预后尽管优于肿瘤出血坏死的患者,但差异无统计学意义(P>0.05)。
在肿瘤大小方面,大于10 cm的EGIST明显多于胃GIST,可能因为EGIST发生的部位有足够的空间供肿瘤生长,所以肿瘤经过很长一段时间后才出现临床表现,诊断时多数肿瘤直径通常大于10 cm,从而也导致危险度分级明显高于胃GIST。而在25例R0切除的EGIST患者中,不同肿瘤大小与生存时间差异无统计学意义(P>0.05)。
由于胃肠道外间质瘤病例数少,目前现有的数据不能对EGIST患者的预后和生存作出明确判断,但比较公认的是:核分裂像可以作为预测预后的因素。核分裂像越高或肿瘤坏死提示预后不良。本组研究结果虽未体现统计学差异(P>0.05),但也体现了这种趋势。
虽然EGIST发病率较低,对于其生物学特性及治疗尚缺乏大样本证实,我们认为在评估EGIST预后时需结合是否R0切除、肿瘤大小、核分裂像、肿瘤有无出血坏死等因素进行综合考虑。

