超声引导下行PICC置管前后静脉血栓防治方法的探讨
游节委,李 赞,廖双梅,隗明枝,胡巧媚,李晓红,黄 晶
(湖北省荆门市中医医院①功能科,②肿瘤血液科,湖北 荆门 448000)
经外周静脉置入中心静脉导管(peripherally inserted central catheter,PICC)是目前临床上较常用的一种给药途径,能为需长期给药或高浓度给药的患者提供方便,但在置管过程中由于各种原因易导致穿刺及导管留置阶段发生许多并发症,如机械性静脉炎、静脉血栓等,此时若处理不当,可能会导致穿刺失败或导管无法继续留置,从而影响患者的治疗[1]。尤其是肿瘤患者,体内普遍存在血液高凝状态[2],置管后血运缓慢,进一步增加了血栓的发生率。有研究[3]表明,中西医结合治疗预防置管后并发症,相比单纯的西药治疗存在一定的优势。为避免血栓形成,维持导管通畅,提高患者的生活质量和生存质量,我院在PICC置管及维护期,对患者采取同步中西医联合抗凝治疗、彩色多普勒超声引导、规范化护理等一系列标准化治疗方案来防治血栓的发生,取得了良好的临床疗效。现报道如下。
1 资料与方法
1.1 一般资料 选取2012年6月至2017年12月在我院拟行PICC置管及维护的血液高凝状态患者(血常规检查血小板>300×109/L)60例,其中男38例,女22例;年龄29~84岁。其中乳腺癌30例,胃癌6例,肺癌20例,肠癌2例,其他2例。随机分为观察组和对照组各30例,2组性别、年龄、病情、病程、血管状况、文化程度等差异均无统计学意义(均P> 0.05)。
1.2 置管步骤 选用巴德公司生产的三向瓣膜式外周静脉中心静脉导管(型号为4F)。与患者交流沟通,消除其紧张情绪,签署《PICC置管知情同意书》;选择预穿刺血管,穿刺前用彩色多普勒超声对穿刺静脉进行纵横切面立体定位。嘱患者平卧于检查床上,穿刺侧手臂外展,与身体呈垂直水平,在超声直视下确定穿刺引导平面,嘱护士沿引导架穿刺进针,直至超声直视下进针至静脉管腔正中,移除引导架,拔出穿刺针内芯,送入PICC管;当导管头端置入20 cm时,协助患者转头、低头,使其下颌靠近穿刺侧肩胛部或彩超探头精准压闭颈内静脉,防止导管进入颈动脉[4]。在送管同时继续在超声指导下连续追踪导管的置入情况,直至导管送至预测长度。穿刺完毕,用肝素生理盐水冲洗穿刺管道,并压迫穿刺部位止血,接上肝素帽,固定导管的体外部分和接口处,完成置管操作。以上操作均由同一组操作人员完成,即1名取得PICC专科护士证书的护士负责置管,1名超声医师负责行血管超声引导。
1.3 方法 观察组:在PICC置管及维护期间行同步中西医联合抗凝治疗,术前3d口服阿司匹林75mg/d,预防堵管的发生,术后给予如意黄金散(厂家:北京同仁堂股份有限公司;生产批号:Z101020906)外敷穿刺部位。对照组:按照常规方法防治静脉血栓,即术前常规给予阿司匹林口服抗凝治疗。1个月为1个疗程。每周复查血常规、凝血功能1次,据病情变化判断是否加用其他抗凝药物治疗。在治疗过程中若发现血栓形成,堵塞导管,可采用10 mL注射器轻柔回抽或使用尿激酶、肝素等溶栓。
1.4 评价方法 ①1个月后检测60例患者的血小板计数及凝血功能[凝血酶原时间(PT)、活化部分凝血活酶时间(APTT)、纤维蛋白原(FIB)]变化情况;②2个月后对60例统一行置管侧上肢静脉血管彩色多普勒超声,判断是否有静脉血栓形成(诊断标准:超声示置管侧上肢静脉病变段无血流信号为完全阻塞;示置管侧上肢病变段彩色血流束变细,充盈缺损或绕行为不完全阻塞)。
1.5 统计学方法 采用SPSS 17.0统计学分析软件对数据行分析处理,首先行正态分布检验,计量资料行t检验,计数资料行χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 2组抗凝治疗前后血小板计数比较(表1) 2组抗凝干预前血小板计数差异无统计学意义(P>0.05);治疗1个月后,观察组血小板计数显著低于对照组(P< 0.05)。
表1 2组抗凝治疗前后血小板计数情况比较 (×109/L,±s)
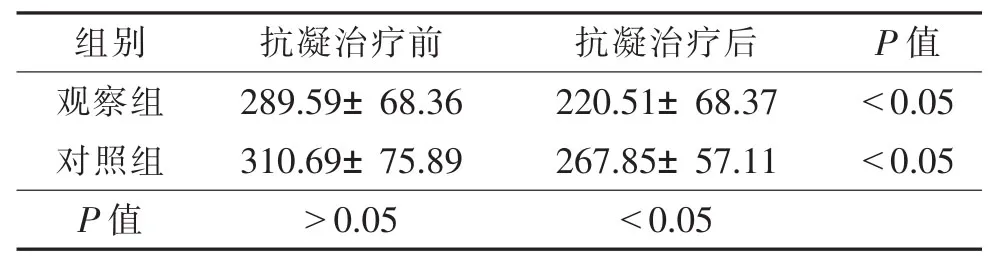
表1 2组抗凝治疗前后血小板计数情况比较 (×109/L,±s)
抗凝治疗后 P值220.51±68.37 <0.05对照组 310.69±75.89 267.85±57.11 <0.05 P值 >0.05 <0.05组别 抗凝治疗前观察组 289.59±68.36
2.2 治疗前后2组凝血功能比较(表2) 抗凝干预前APTT、PT、FIB 2组组间比较差异均无统计学意义(均 P>0.05)。 治疗 1 个月后,观察组 APTT、PT、FIB较治疗前明显降低(均P<0.05);对照组APTT、PT值与治疗前比较差异有统计学意义,FIB值差异无统计学意义(均P>0.05)。
表2 抗凝治疗前后2组置管前后凝血功能的比较 (±s)
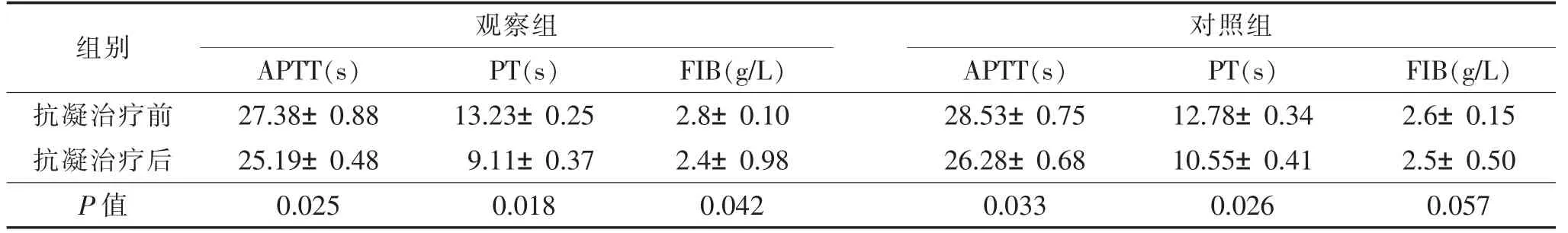
表2 抗凝治疗前后2组置管前后凝血功能的比较 (±s)
注:APTT,活化部分凝血活酶时间;PT,凝血酶原时间;FIB,纤维蛋白原。
对照组APTT(s) PT(s) APTT(s) PT(s) FIB(g/L)抗凝治疗前 27.38±0.88 13.23±0.25 28.53±0.75 12.78±0.34 2.6±0.15抗凝治疗后 25.19±0.48 9.11±0.37 26.28±0.68 10.55±0.41 2.5±0.50组别 观察组0.042 FIB(g/L)2.8±0.10 2.4±0.98 P值 0.025 0.018 0.033 0.026 0.057
2.3 2组抗凝治疗2个月后发生静脉血栓的情况行PICC置管及维护期间同步抗凝治疗2月后,观察组发生静脉血栓1例(3.33%),为穿刺的上肢浅静脉栓塞。对照组发生静脉血栓8例(26.67%),其中上肢浅静脉3例,锁骨下静脉4例,颈静脉1例。
3 讨论
3.1 重视肿瘤患者的血液高凝状态 研究[5]发现,恶性肿瘤患者体内普遍存在血液高凝、高聚情况,且其发生原因多样,可单一或多种因素并存,常见因素有:①血小板病理性增多;②肿瘤血管生成;③肿瘤治疗诊断因素;④化疗药物应用于抗肿瘤的成分复杂;⑤其他因素如家族遗传史、不良生活习惯等。若肿瘤患者具有上述因素,则有极易发生静脉血栓的风险。血小板计数主要反映患者的出血倾向和止血功能;活化的APTT属内源性凝血功能指标;PT可反映外源性凝血系统的功能;血浆FIB是血浆高凝状态的敏感指标。50%的肿瘤患者可检测到凝血指标的异常[6],通过检测患者血常规、凝血功能的变化,可调整其体内的血液高凝状态。因此,对患者PICC置管血栓的早期预防尤其重要,本研究置管前和维护期采取持续抗凝治疗,以减少血栓形成的风险。
3.2 超声引导下行PICC置管术的重要性 PICC置管术在肿瘤患者中的应用越来越广泛,但由于血管定位不准确、操作手法不当损伤血管内皮及患者身体状态等因素,导致静脉血栓的发生,给治疗带来很大的困难。本研究在超声引导下行置管术,可明确穿刺血管的解剖位置,正位处理可提高穿刺成功率,降低导管异位的发生率,减少对血管的损伤,以及患者的痛苦与经济负担。静脉造影术是诊断静脉血栓形成的金标准,但属侵入性操作,费用高,有发生对比剂肾病的风险,且无法避免X线辐射。超声检查具有无创、安全、快捷、费用低等特点,且诊断静脉血栓的敏感度和特异度较高[7],定期监测穿刺部血管,可及时发现血管中血液运行情况及是否有血栓形成,以便及时处理。
3.3 加强肿瘤患者行PICC置管术术前术后的护理肿瘤患者属于PICC置管术的相对禁忌证人群,更需重视其护理。对处于高凝状态的肿瘤患者,置管前应对其进行综合评估,给予中西医抗凝治疗(西药口服与重中药外敷治疗)。本研究中由专业护士行置管操作,严格遵守操作规程,减少对穿刺血管的损伤,减轻患者的痛苦。恶性肿瘤患者发生静脉血栓的时间多在治疗2个月内[8],置管后需告知其相关注意事项。研究[9]表明,口服小剂量阿司匹林可降低堵管的发生率,故术后继续口服阿司匹林。
在中医学中,静脉炎、静脉血栓属于“恶脉”的范畴,上肢静脉血栓形成的典型表现,一般为上肢发红、水肿、穿刺部位及周边的触痛。也有部分患者血栓形成后无明显症状。因穿刺致局部脉络血液运行不畅,瘀血阻滞脉道,不通则痛,局部肿胀。若瘀血久蕴脉道不除,蕴久化热,则局部发红。故本研究中,在口服抗凝药物的同时,给予如意黄金散佐以蜂蜜调匀外敷于患者的穿刺局部,方中姜黄、白芷、黄柏等诸药共奏清热凉血化瘀消肿之效。且局部外敷治疗,药物可直接透皮吸收,充分发挥其功效。本研究中,观察组高凝状态的肿瘤患者实行置管与维护期间同步抗凝干预治疗1个月后,血小板计数显著降低(P<0.05),APTT、PT、FIB 明显降低(均 P<0.05),术后仅发生1例静脉血栓(3.33%)。而采取常规抗凝方案的 30 例,PLT、APTT、PT、FIB 改善均不明显(均P>0.05),术后发生 8 例静脉血栓(26.67%)。
综上所述,以超声引导、中西医结合抗凝治疗、规范化护理这一标准化的治疗方案防治高凝状态肿瘤(PICC置管后),可延长PICC管的使用周期,使其更好地应用于后期治疗。同时,彩超引导简便易行,精准可控,提高了这项操作的安全性及成功率,还可实时监测PICC导管的位置及发生静脉血栓的风险。

