双镜联合与单纯腹腔镜治疗胃间质瘤的临床对比研究
王翀 盛冠男 孟珂伟 杨涛 天津市第一中心医院普外科 (天津 300192)
内容提要: 目的:对比双镜联合与单纯腹腔镜治疗胃间质瘤(GSTs)的效果。方法:选择2016年4月~2017年8月收治的70例GST患者,遵照随机原则分为甲、乙两组,分别给予单纯腹腔镜与双镜(腹腔镜、内镜)治疗,对比两组疗效。结果:乙组术后肛门通气时间与住院时间、术中出血量指标优于甲组(P<0.05);两组患者术后病理检查结果经比较,无明显差异(P>0.05)。结论:和单纯腹腔镜手术治疗相比,双镜联合技术可降低GST患者术后出血量,促进出院。
胃间质瘤(GSTs)为一类始源于消化道的间叶组织,是具有生物学行为的一类恶性肿瘤。可发生在消化道从食管到直肠的任何部位,但胃是本病的高发部位,占60.0~70.0%[1]。因为GSTs对化疗、放疗不敏感,故此临床多采用手术切除治疗,内窥镜技术与腹腔镜技术为当下治疗GSTs的常用方法。针对微小的黏膜下病灶,内窥镜治疗具有检出率高、定位精确、创伤小等优势;针对较大的深层病灶,腹腔镜技术有病灶切除完整、操作视野清晰、术后身体各项机能恢复快速等特征。但是单纯应用内窥镜或腹腔镜治疗GSTs均存在一定弊端,将腹腔镜与内窥镜结合的双镜联合技术有效整合了两种术式的优势,弥补单一手术存在的不足,有利于优化GSTs疗效。本文主要比较双镜联合与腹腔镜治疗GSTs的疗效,具体如下。
1.资料与方法
1.1 一般资料
取2016年4月~2017年8月行切除术治疗的70例GSTs患者,(1)纳入标准:术前均接受超声胃镜等检查,术后病理组织确诊为GSTs,均是初次手术者,肿瘤直径>2cm,患者或其家属对本次研究知情参与,临床资料完整。(2)排除标准:凝血功能异常、其他位置的恶性肿瘤、精神类疾病及拒绝参与者。随机分为(甲组、乙组)两组,甲组(n=35)男19例,女16例;年龄30~74岁,平均(42.7±7.4)岁;肿瘤直径2.1~7.5cm,平均(5.6±1.3)cm。乙组(n=35)男17例,女18例;年龄31~76岁,平均(43.5±7.7)岁;肿瘤直径2.3~7.6cm,平均(5.8±1.5)cm。两组患者以上资料经对比分析,无明显差异(P>0.05)。
1.2 方法
两组患者术前均接受上腹部MRI与增强CT检查等,以明确肿瘤局部方位及侵入的深度。
1.2.1 甲组。给予单纯腹腔镜切除术治疗。全身麻醉,术中取仰卧“人”字体位,操作者站在患者左侧。麻醉成功后,采用四孔法进行手术,在脐穿刺9cm Trocar,建设CO2气腹(压力12~14mmHg),在剑突下穿刺12cm Trocar,在左侧肋缘锁骨中线偏外侧穿刺6cm Trocar,在右侧肋缘及锁骨中线交汇处穿刺9cm Trocar。依照术前超声等相关检查对肿瘤具备部位进行初确定,对肿瘤周边网膜、粘连组织进行游离处理,利用抓钳提取肿瘤所依附的胃壁,整体切除肿块,在腹腔镜引导下进行常规缝合。
1.2.2 乙组。术中麻醉方式、体位与建孔改革同甲组。经孔将胃镜置入腹腔,进行胃镜检查,并用钛夹在胃腔中风确定肿瘤边缘,在腹腔镜引导下利用超声刀游离并肿瘤边界并对其进行标识,直到整体暴露肿瘤,Endo-GIA整体切除肿块(与肿瘤边界相距>2cm,肿瘤结构未破损),对残端进行连续缝合并电凝止血处理,再次进行胃镜检查以探明腹腔中是否存在活动性出血及狭窄等现象。
1.3 观察指标
分别记录两组患者术中指标(手术时间与术中出血量)与术后指标(术后肛门通气时间与住院时间),及术后病理检查情况(核分裂象、恶性潜能分级)。
1.4 统计学分析
选用SPSS16.0软件包处理本次实验数据,±s表示计量资料,率(%)表示计数资料,独立样本t与χ2进行检验,两两比较采用LAD-t检验。差异检测标准:P=0.05。
2.结果
2.1 手术指标检测情况比较
乙组术后肛门通气时间与住院时间短于甲组,术中出血量低于甲组,经对比,组间数据均有较明显差异(P<0.05),见表1。
表1. 两组患者手术指标检测情况比较(±s)

表1. 两组患者手术指标检测情况比较(±s)
组别(n) 手术时间(min) 术中出血量(mL) 术后肛门通气时间(h) 术后住院时间(d)乙组(35) 115.7±29.1 46.7±18.4 17.4±10.4 4.8±0.4甲组(35) 95.2±23.1 59.8±15.5 29.1±12.3 5.5±0.6
2.2 术后病理检查结果
术后病理检查表明,核分裂象、恶性潜能分级差异不显著,无统计学意义(P>0.05),见表2。
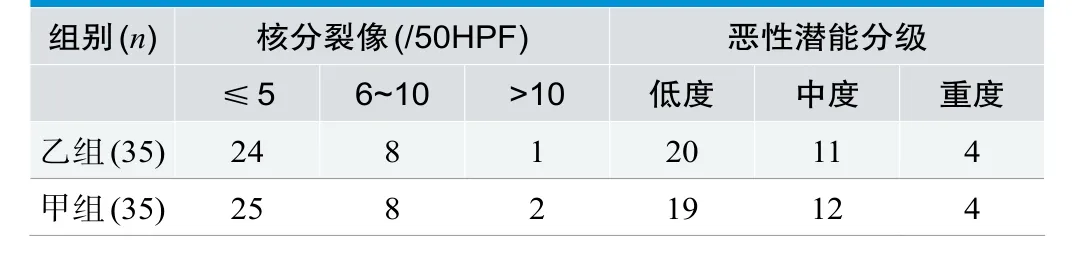
表2. 两组患者术后病理检查结果比较(n)
3.讨论
GSTs为一类较为常见的胃黏膜下肿瘤,血行播散及直接侵入是癌细胞最典型的转移途径,淋巴转移及病灶顺沿胃壁浸润性生长极为罕见,整体切除依然是当下临床治疗GSTs的首选方法,且常规手术治疗期间无需清扫淋巴结,而微创手术基本上迎合了GSTs患者根治的主观需求,对优化患者术后生存质量有促进作用[2]。
伴随着内窥镜技术的发展与改良,GSTs内窥镜切除技术日趋成熟化,特别是针对腹腔中甚至的微小(1~2cm)GSTs的诊疗领域得到广泛性应用。但若单纯应用胃镜治疗直径>5cm的GSTs,整体切除肿瘤存在较大难度,且可能诱发切除深度不足的问题,造成切缘阳性,故此临床针对直径>5cm的GSTs患者,不建议予以单纯胃镜治疗,可见本术式治疗GSTs有一定局限性[3]。腹腔镜手术为治疗腹腔外生长型GSTs的常用术式之一,其多应用胃楔形切除方法,但术中操作者触感反馈效果较差,且本术式针对肿瘤体积微小或腔内生长型GSTs难以准确定位,手术治疗有一定盲目性。且术中腹腔镜探查时间相对较长,增加了患者术中出血量,影响预后。
应用双镜联合技术切除GSTs,能在胃镜直视下进行操作,能有效保留正常胃壁组织,减少对患者造成的创伤,有益于维护胃组织的正常生理功能,降低术后管腔狭窄等并发症发生的风险。在肿瘤整体切除后再进行胃镜探查,能全面评价腹腔中创面出血状况,针对创伤面积较大、渗血明显者,术中可喷洒适量肾上腺素和生理盐水,以降低术后创面出血发生率[4]。
在本次研究中,乙组术后肛门通气时间与住院时间短于甲组,术中出血量低于甲组(P<0.05),而两组患者术后病理检查结果差异不明显(P>0.05)。回顾本次的研究历程,笔者认为双镜联合技术的适应证有:①瘤体直径≤10cm,能够I期切除;②肿瘤边缘清晰,质地匀称,未发生非转移;③瘤体临近幽门或贲门。
综合全文,和单纯腹腔镜手术治疗相比,两种术式术后病理检测结果相似,但双镜联合技术可降低GST患者术后出血量,减缩手术操作时间,促进患者早日出院。

