对老年2型糖尿病住院患者多重用药相互作用的分析及干预研究
曾 艳,张 茹
0 引言
中国老龄化现象日趋严重,根据2011年国家统计局发布的第6次全国人口普查数据,2010年60周岁及以上人口数量占总人口数量的13.26%[1]。糖尿病是老年常见慢性疾病,数据显示,2013年的调查中,我国60岁以上老年人糖尿病的患病率均在20%以上[2]。一项研究显示,老年2型糖尿病患者中,合并原发性高血压者占85.1%,合并心血管疾病者占83.0%,合并脑血管疾病者占65.1%,合并血脂紊乱者占62.2%[3],老年患者合并疾病多,用药种类多。目前,国际上大部分研究把药物种类≥5种判定为多重用药[4-5]。老年患者的多重用药,增加了药物相互作用(Drug-drug interaction,DDI)发生的几率,而且,由于老年人生理机能下降,药物在体内的药动学及药效学会发生一系列变化,更容易引起药物疗效下降或潜在的药物不良反应[6]。本研究主要针对内分泌科住院的老年2型糖尿病多重用药患者,应用Micromedex Solutions(Truven Health Analytics)2.0(Micromedex)和美康公司开发的合理用药软件系统(Prescription Automatic Screening System,PASS)V4软件对这些患者住院期间化学药品的相互作用进行筛查,对于降低疗效或增加不良反应的药物相互作用进行分析和干预,以提高药物治疗效果和减少药品不良反应的发生。
1 资料与方法
1.1 研究对象 选择2017年11月1日至2018年4月30日入院的内分泌科住院2型糖尿病患者。纳入标准:年龄≥60岁、同时使用化学药品(不包括局部用药、皮肤用药、营养剂、溶媒)≥5种(入院第2天)。排除标准:节假日入院的患者。
1.2 资料收集 收集患者的性别、年龄、主要诊断等基本信息和药品的名称、种类数(复方制剂以成分数计算)等用药信息。根据《新编药物学》第16版的分类方法,对涉及的所有药品进行分类[7]。
1.3 药物相互作用筛查方法 分别使用Micromedex和PASS软件对患者的用药进行相互作用的检索,筛选出不良DDIs(后果为疗效下降或不良反应增加),记录DDI的内容、等级、后果。将两种软件的DDI检索结果进行比对,计算匹配率(如两个软件筛查出的DDI内容相同,称之为匹配)。
由于PASS系统对药物数>10种的处方无法进行分析,所以对用药品种超过10种的患者未使用PASS软件进行分析。另外,对于某些药物,PASS或Micromedex的相互作用模块未收录,所以也未对这些药物进行分析。
1.4 评估与干预 根据DDI筛查结果及患者具体情况,对研究对象制定三类干预措施:①修改给药方案;②密切监护:密切监护患者相关症状和指标,出院时进行重点教育;③常规监护:监护模式同其他一般患者。
1.5 统计学方法 利用Microsoft Excel软件和SPSS 21.0软件对患者相关信息进行记录、汇总和统计分析。对DDI进行描述性统计学分析。
2 结果
2.1 一般情况 2017年11月1日至2018年4月30日我院内分泌科住院第2日同时全身性使用化学药品≥5种的老年2型糖尿病住院患者共247例,占所有老年2型糖尿病住院患者的94.3%。其中男138例(55.9%),女109例(44.1%)。年龄60~90(66±10)岁。患者合并疾病2~33(9±5)种,具体见表1。
2.2 多重用药发生情况 患者住院期间服用化学药品5~18(6±3)种,共涉及134种药物,使用频次前10位的药物见表2。各类药物使用情况见表3。
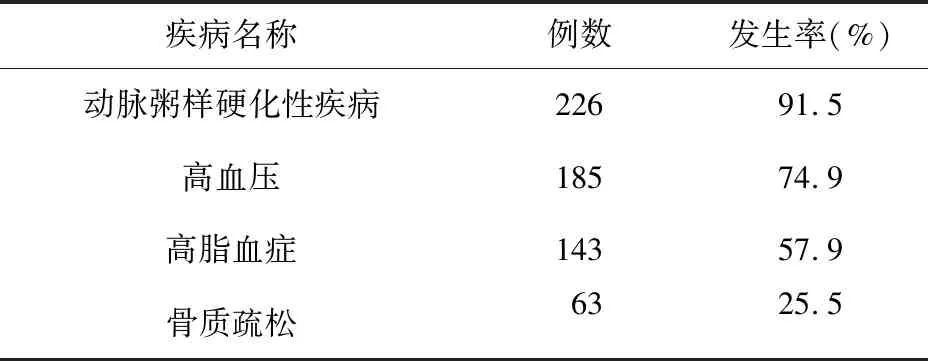
表1 合并疾病情况
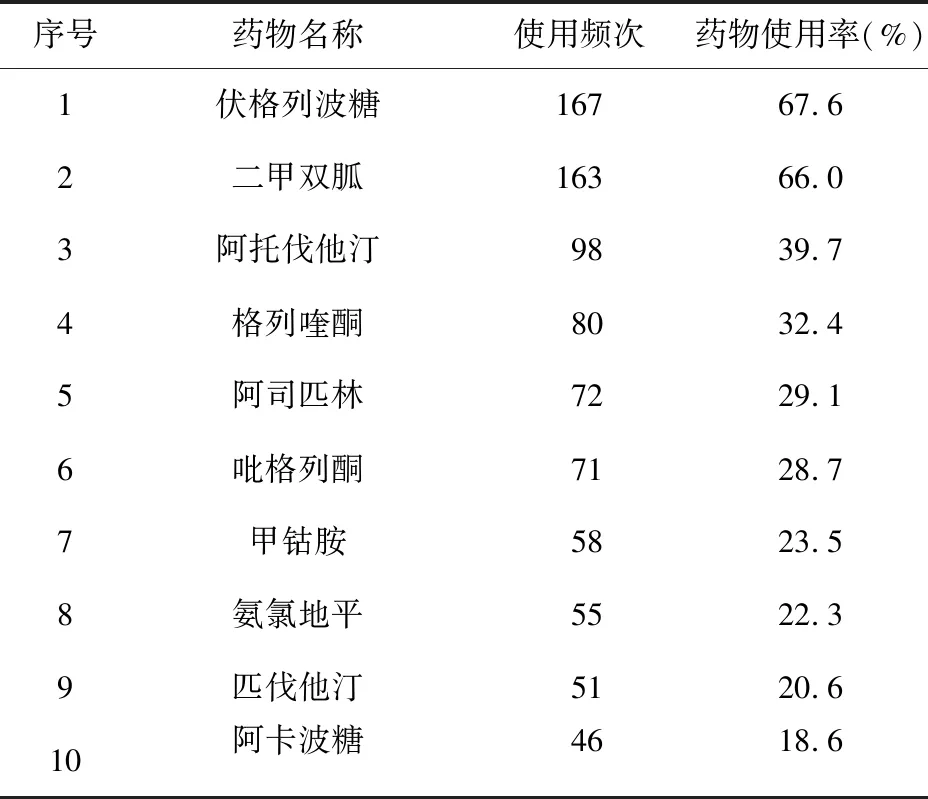
表2 使用频次前10位的药物
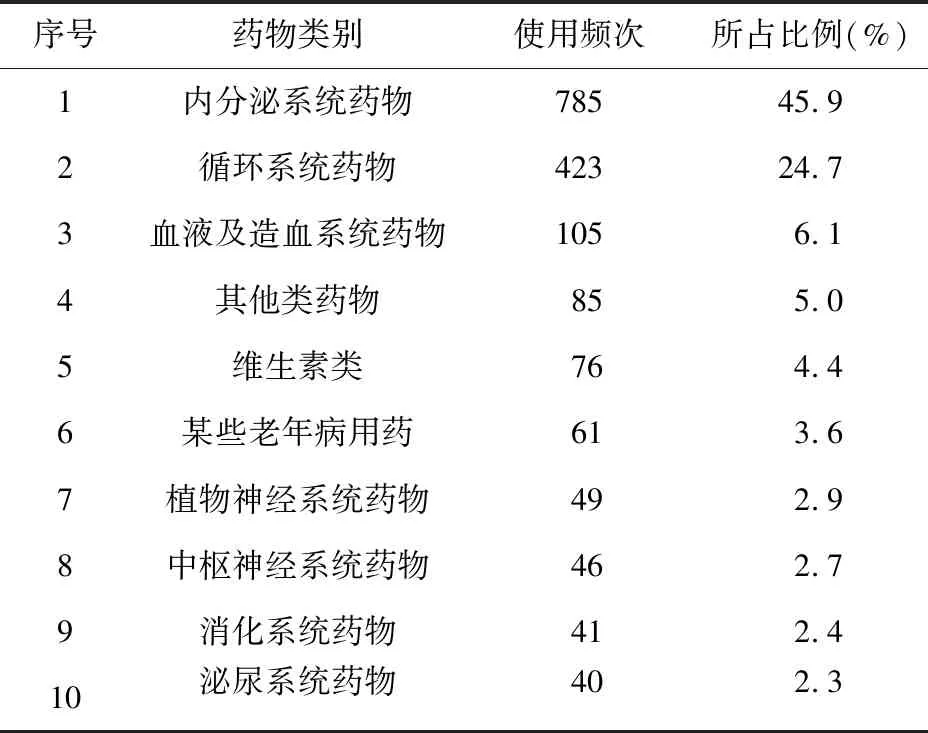
表3 各类药物使用情况
2.3 DDI发生情况 两种软件的DDI筛查结果及比对结果见表4。分别有20种药物和6种药物未被Micromedex和PASS相互作用模块收录,另外有9人次医嘱因用药种数超过10种而无法用PASS软件进行评价。
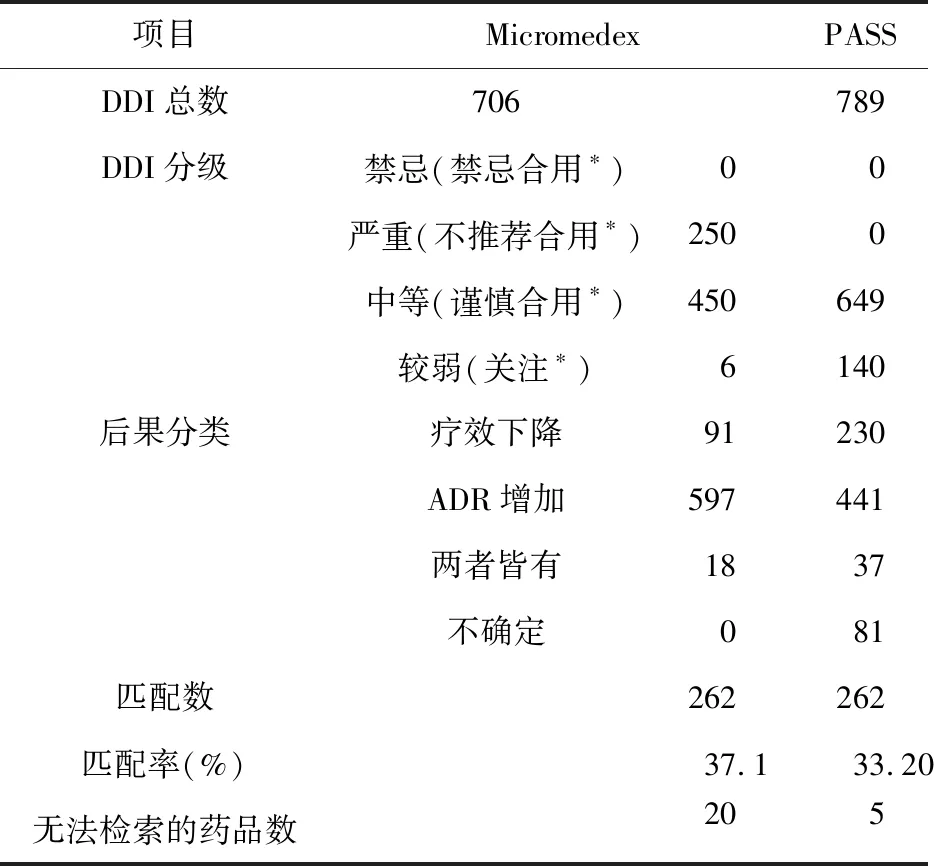
表4 两种软件DDI的检索结果及比对
注:*PASS软件DDI分级标准
整合2种软件DDI筛查结果,共筛查出DDI 1 233条,人均发生DDI条数5.0条,其中可导致疗效下降261条,增加ADR风险867条,两者皆有51条。发生DDI几率(DDI机率=药物发生DDI频次/使用频次)较高的药物具体见表5,各类药物发生DDI频次和几率具体见表6。阿司匹林共筛查出307条DDI,是所有药物中发生DDI次数最多的药物。
2.4 评估与干预 根据DDI的内容及等级,采取不同干预手段的患者人数为:①改变给药方案的患者,共4例次;②密切监护的患者,共150例次;③常规监护的患者,共93例次。
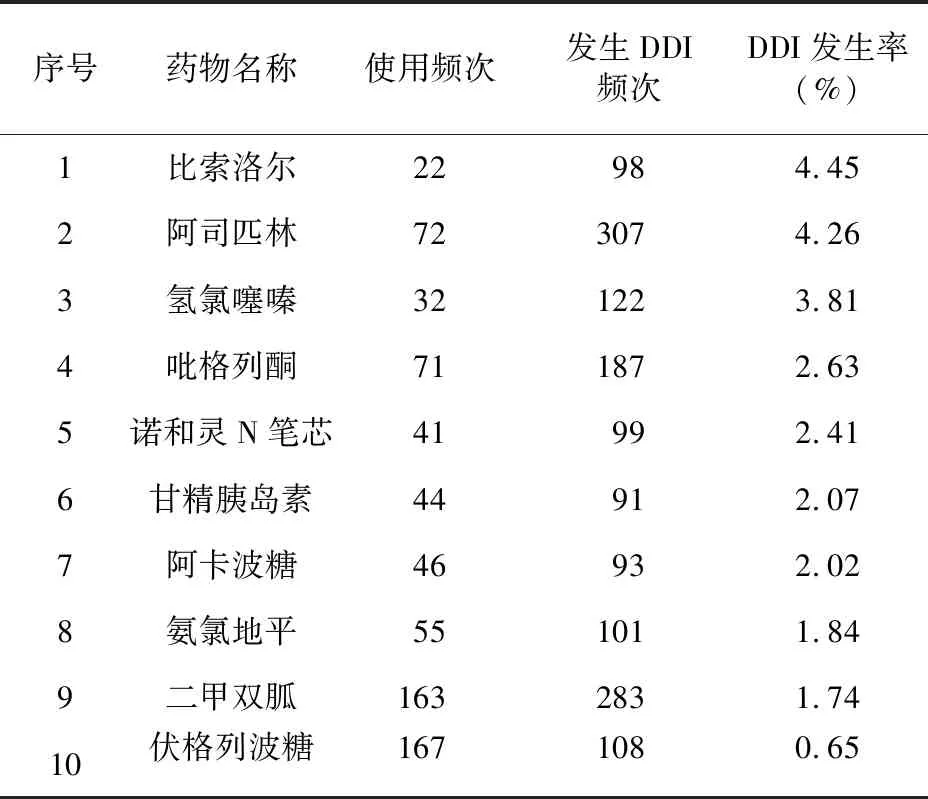
表5 发生DDI几率前10位的药物
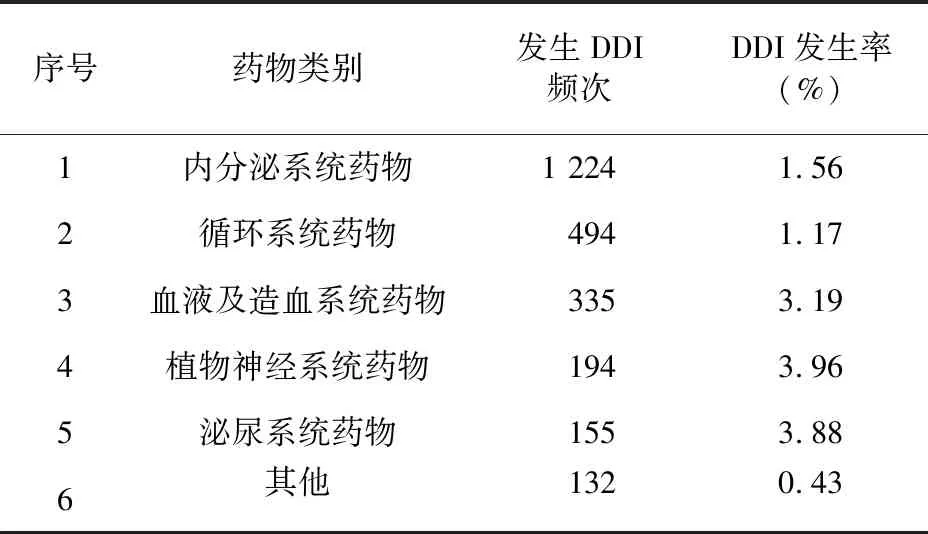
表6 各类药物发生DDI情况
3 讨论
3.1 多重用药的DDI分析 老年人常同时伴有多种疾病,使用多种药物,易导致多重用药的发生。本研究中,患者合并疾病(9±5)种,使用化学药品数(6±3)种,多重用药发生率高达94.3%。多重用药是导致DDI最重要的独立因素。有研究表明,一张处方所含化学药品数越多,DDI的发生率越高[4]。本研究整合2种软件DDI筛查结果,人均发生DDI条数高达5.0条,这些DDI可能对患者的药物疗效和安全造成较大影响。
3.2 利用软件进行DDI检索
3.2.1 两种合理用药软件的特点 Micromedex是美国Truven Health Analytics公司旗下的临床及循证医药学数据库,是在医疗实践中遇到疑问时即查即用的工具[8],主要涵盖FDA批准的处方药和非处方药,以及加拿大和欧洲药品局(EMA)批准的处方药的一个子集。其中 DRUG-REAX®System可同时查询2种或2种以上药物间的相互作用,速度快捷,最终结果按照相互作用严重程度进行排序,但如格列喹酮和胞磷胆碱等未在欧美上市的药品未被收录而无法检索。
PASS是目前国内一个具有高度权威性、完整性和科学性的大型临床医药信息数据库。其中药物收载范围主要为国家基本药物、临床常用药物、国内新上市药物、部分国外已上市而国内尚未上市的药物。对于本研究涉及药品,相对于Micromedex数据库,PASS软件检索药品涵盖范围更广,但仍有少部分药物因缺乏药物相互作用信息而无法检索,而且对于药物数>10种的处方也无法检索,影响最终DDI结果。
通过比较2种软件检索到的DDIs,两者检索的DDI匹配率并不高,所以在临床工作中应尽量结合使用,以提高临床决策的正确性和准确度。
3.2.2 软件检索DDI的优缺点 相对于利用工具书和自身知识、经验进行DDI的筛查,使用电子软件检索DDI操作简便、快捷,效率高,不易漏检,可显著提高药师的工作效率。但是研究也发现,利用软件检索DDI也存在一定的局限性。首先,软件只能检索出药物两两之间的DDI,而患者使用的其他药物也可对二者之间的作用产生影响。例如,患者同时使用卡托普利、螺内酯和呋塞米,使用软件筛查DDI显示,卡托普利和螺内酯可协同产生高血钾,而呋噻米有降低血钾的作用。软件无法综合分析患者整体用药情况,需要药师进行判断。其次,软件提供的DDI信息不够详细、全面。例如,软件筛查结果显示,阿司匹林和依那普利合用可降低依那普利的降压作用。但有研究发现,小剂量阿司匹林并不拮抗依那普利的降压作用,而会产生协同作用[9]。软件无法识别药物的剂量信息,故存在一定的局限性。
3.3 DDI情况分析 研究发现,软件检索出的DDI中,内分泌系统(降糖药为主)、循环系统(他汀类药物为主)、血液及造血系统药物(抗血小板药物为主)发生DDI频次较高,可能与这些药物在2型糖尿病患者中使用率较高有关。
3.3.1 降糖药DDI分析 本研究中,降糖药发生DDI频次达1 000余条。除降糖药联用导致的增加低血糖风险,其他药物也可影响血糖水平。如氢氯噻嗪、钙离子拮抗剂(CCB)、呋塞米、螺内酯、法莫替丁和降糖药合用可导致“降糖作用减弱”,ACEI、ARB、硫辛酸和降糖药合用可“增加发生低血糖的风险”。另外,β受体阻滞剂(如美托洛尔、比索洛尔、卡维地洛)与降糖药合用会“掩盖患者低血糖症状”,喹诺酮类与降糖类药物联用,可导致患者血糖水平波动,增加发生低血糖或高血糖的风险。这些药物均是2型糖尿病患者的常用药物,某些在临床上难以被替代,所以与这些药物联用时,需要更密切地监测血糖,预防严重低血糖的发生。
3.3.2 他汀类药物DDI分析 他汀类药物DDI主要是阿托伐他汀与吡格列酮、氯吡格雷的相互作用。这2类DDI在临床日常工作中均未受到关注。阿托伐他汀主要通过CYP3A4进行代谢,而氯吡格雷可通过CYP3A4/5激活,阿托伐他汀可降低氯吡格雷活性代谢物的生成,导致血小板反应性增高,降低氯吡格雷的疗效。而且这种相互作用具有剂量依赖性,如阿托伐他汀钙的剂量增加至80 mg/d,反而会降低血小板的反应性[10]。阿托伐他汀可降低吡格列酮的血药浓度,但药动学相互作用机制复杂,存在于药物吸收、分布、代谢和排泄的各个阶段[11]。亲水的他汀类药物如普伐他汀、氟伐他汀、瑞舒伐他汀主要不需经CYP3A4代谢,与吡格列酮、氯吡格雷无类似的相互作用。由于这些DDI程度为中等,大部分患者病情稳定,所以未建议临床换用其余他汀类药物。
3.3.3 抗血小板药物DDI分析 本研究中,相互作用发生频次最高的药物为阿司匹林。老年糖尿病患者常伴有ASCVD的危险因素聚集,如肥胖、血脂异常、高血压、高尿酸血症等,并同时存在多种并发症、合并症和老年综合征,心、脑、下肢血管等大血管病变的患病率较高[12]。阿司匹林可用于糖尿病患者心血管疾病的一级预防和二级预防,在这些老年2型糖尿病患者中,除了降糖药物,阿司匹林的使用频次仅次于阿托伐他汀钙。
阿司匹林的DDI主要是阿司匹林与降糖药以及某些降压药的相互作用。检索到的DDI显示,阿司匹林与二甲双胍、伏格列波糖、格列美脲、格列喹酮、胰岛素联用,会增加低血糖的风险。然而,有研究显示,小剂量阿司匹林与格列美脲、吡格列酮联用,并不会显著降低血糖,但大剂量阿司匹林(解热镇痛剂量)会显著增加降糖药的效果。机制可能是阿司匹林与某些降糖药均属于高蛋白结合率的药物,阿司匹林竞争后者的蛋白结合位点,增加降糖药的游离浓度,增强降糖效果。且大剂量阿司匹林可减少肝糖输出,并通过抑制激酶IKKβ,增加胰岛素的敏感性,增加降糖作用[13]。而检索DDI同时显示,阿司匹林与β-受体阻断剂、钙离子拮抗剂、ACE-I、ARB等降压药联用,可降低后者的降压作用。研究发现,小剂量阿司匹林与降压药联用不会显著改变血压,而大剂量阿司匹林对血压的影响目前还存在争议[14]。糖尿病患者联用的多为小剂量阿司匹林(75~100 mg/d),所以对这2类DDI,临床药师未做重点干预。阿司匹林与氯吡格雷的DDI是药师重点评估的内容。糖尿病合并脑梗死、冠心病的部分患者联用阿司匹林和氯吡格雷,两者联用增加出血风险,如消化道出血风险增加2~3倍。对于脑卒中、急性冠状动脉综合征(ACS)患者,阿司匹林和氯吡格雷双联抗血小板治疗的时间要根据患者的具体情况而调整,一般不建议超过1年,且必要时需合用质子泵抑制剂(PPI)[15-17]。故对于上述患者,应仔细了解其既往病史,评估其疾病状态,必要时提醒医生停用其中1种或加用PPI。
DDI结果显示,氨氯地平和氯吡格雷合用,可降低氯吡格雷抗血小板作用,增加血栓形成的风险。有研究显示,两者合用可使血小板聚集危险性增加2.3倍[18]。但两者DDI程度与患者CYP3A5基因是否表达有关[19]。若患者CYP3A5基因不表达,氯吡格雷需通过CYP3A4激活,而氨氯地平抑致CYP3A4活性,使氯吡格雷活化减少,患者发生心血管事件几率增加。目前,对于大部分患者,尚无检测CYP3A5表达的条件,所以需密切监护两者合用的患者,如氯吡格雷疗效明显不佳,可建议更换CCB类药物。
3.3.4 其他 某些DDI与服药时间有一定关系。如阿仑膦酸钠和碳酸钙同时服用会形成难溶性复合物,使阿仑膦酸钠吸收降低,疗效减弱;碳酸钙与格列齐特、格列吡嗪同时服用,碳酸钙会加快前者胃肠道吸收和降血糖作用的起效时间,并可能引发低血糖。琥珀酸亚铁和碳酸氢钠同时使用时,碳酸氢钠可使铁胃肠道吸收减少,降低疗效。对于这些DDI,药师会建议医生开具医嘱时,让患者间隔服用这些药物。
3.4 评估与干预 药师需考虑以下情况对DDI进行评估,进而决定干预措施:①患者是否已发生不良事件;②患者高危因素;③药物可替代性;④药物必要性;⑤其他证据强弱;⑥DDI严重程度;⑦药物联用时间。从而制定对患者的干预手段,进行干预。
如1例患者同时使用帕罗西汀、度洛西汀和坦索罗辛0.4 mg qd。DDI结果显示,帕罗西汀和度洛西汀为CYP2D6抑制剂,均可显著增加坦索罗辛的血药浓度。该患者已因体位性低血压发生过晕厥,但因患者抑郁病情较为严重,抗抑郁药物不宜调整,故药师与医生沟通后将坦索罗辛剂量减半。另一位患者同时使用多潘立酮和普罗布考,两者合用可导致QT间期延长,患者当时胃肠道症状有所缓解,故药师建议其出院前停用多潘立酮。糖尿病合并心衰的患者可能同时使用β1选择性受体阻滞剂和降糖药,而β1选择性受体阻滞剂不宜被替代,所以对于这类患者应采取密切监护:密切监护患者血糖和低血糖症状,同时在对患者出院教育时着重教育患者或家属如何识别低血糖症状及解救低血糖。而对于DDI严重程度较轻、患者已长期服用、未发生不良事件(如小剂量阿司匹林与降糖药或降压药联用实际不会有显著临床影响)的患者,则提供常规监护。
3.5 局限性分析 在对化学药物DDI筛查上,Micromedex存在较多药品未收录进行分析的情况,PASS系统软件无法分析同一张超过10种药物的处方,得到的DDI结果有遗漏。
4 结论
老年2型糖尿病住院患者多重用药发生率高,DDI发生率高。利用合理用药软件Micromedex和PASS软件进行DDI筛查,简便、快捷,效率高,不易漏检,但均存在局限之处,临床药师应结合使用,并根据患者其他具体情况,综合评估判断,协助医生制定准确合理的个体化给药方案,以减少药物不良反应的发生,获得最大疗效。

