rhTPO联合大剂量地塞米松治疗原发性血小板减少症的短中期疗效观察
刘传才,陈文习
0 引言
原发性血小板减少症(ITP)属于自身免疫性出血性疾病,儿童与成人均可发病,且育龄女性患病率较男性更高,此外,老年群体也属于高发人群[1]。ITP主要症状为皮肤黏膜出血,严重情况下甚至诱发颅内出血,随着年龄增长,患者出血危险性增高,部分病例无出血表现,仅存在血小板减少[2]。这类患者相关抗体能对血小板表面糖蛋白进行识别,促进血小板破坏,减少血小板计数[3]。因此,提高血小板计数对改善ITP病情至关重要。在既往研究中,临床将泼尼松视作该病治疗的首选药物,但一旦停止用药后复发率高,不良反应多,总体效果不理想[4]。随着医学研究越来越深入,有学者指出,大剂量使用地塞米松在ITP治疗中安全性较高,不良反应少[5]。近年研究发现,重组人血小板生成素(rhTPO)对血小板生成有促进作用,且作用时间长[6]。为了分析rhTPO联合大剂量地塞米松在ITP中的应用价值,本研究选取90例ITP患者为研究对象,现报道如下。
1 对象与方法
1.1 研究对象 纳入我院2014年3月至2017年3月收治的90例ITP患者进行研究,根据随机数字表法分成观察组与对照组,各45例。对照组男28例,女17例,年龄18~79岁,平均(38.73±10.48)岁;病程1~18个月,平均(8.53±6.43)个月;首发症状:广泛性皮肤出血30例、黏膜出血8例、月经量增加7例;IPT分期:新诊断8例、持续性32例、慢性5例。观察组男29例,女16例,年龄18~77岁,平均(37.14±11.26)岁;病程1~19个月,平均(8.49±6.52)月;首发症状:广泛性皮肤出血28例、黏膜出血10例、月经量增加7例;IPT分期:新诊断10例、持续性31例、慢性4例。研究方案经伦理委员会通过,两组基线资料比较差异无统计学意义(P>0.05)。
1.2 纳入与排除标准
1.2.1 纳入标准 ①年龄≥18岁;②符合中华医学会血液学分会血栓与止血学组[7]制定的《成人原发免疫性血小板减少症诊断与治疗中国专家共识(2012年版)》中的诊断标准,经临床诊断证实;③血小板计数2次测定均<30×109/L;④血细胞形态无异常;⑤首次发病;⑥入院前3个月内无相关药物治疗史;⑦意识清醒,且无认知障碍;⑧知情同意。
1.2.2 排除标准 ①因急性白血病、再生障碍性贫血等其他因素导致血小板减少;②妊娠、哺乳期妇女;③合并严重感染;④消化道出血;⑤糖尿病;⑥顽固性高血压;⑦既往有血栓病史;⑧肺、心、脑、肝、肾等重要脏器损害。
1.3 治疗方法 对照组单纯采用大剂量地塞米松治疗,地塞米松(天津天药药业股份有限公司,国药准字H20033553)每日40 mg,静滴4 d,经治疗后有效则停止给药并进行随访观察,分析疗效。如果无效,则在第11~14天重复给药1次,剂量与上述相同。观察组在对照组基础上加用rhTPO,取300 U/(kg·d) rhTPO(沈阳三生制药有限责任公司,国药准字S20050048)皮下注射,给药1~14 d,疗程内血小板计数超过100×109/L,或其绝对值上升超过50×109/L时即可停止给药。两组均观察3个月,分别在治疗后1、3个月评估疗效。
1.4 观察指标 ①临床疗效:参考《成人原发免疫性血小板减少症诊断与治疗中国专家共识(2012年版)》[7],分别在治疗后1、3个月各评估1次,将疗效分为完全反应、部分反应、无效3个标准。完全反应:血小板计数超过100×109/L,且不存在出血症状;部分反应:血小板计数达治疗前的2倍,或高于30×109/L,且不存在出血症状;无效:血小板计数未达到治疗前的2倍,或低于30×109/L,出血无改善。总有效率=(完全反应+部分反应)/总例数×100%。②观察两组血小板峰值以及平均起效时间。分别在治疗前及治疗后1、3个月采血检测两组血小板计数、白细胞计数、血红蛋白水平。采集4 ml空腹静脉血,经抗凝处理,放置在室温环境下,于2 h内完成检测,仪器为全自动血细胞分析仪(山东博科生物产业源头厂家,HF-3800)。③不良反应:观察两组治疗后3个月的不良反应发生率,包括血糖升高、血压升高、胃部不适、关节疼痛。
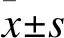
2 结果
2.1 两组治疗后的临床疗效比较 观察组治疗后1、3个月的总有效率分别为82.22%、73.33%,均高于对照组的62.22%、51.11%,差异有统计学意义(P<0.05)。见表1。
2.2 两组血小板峰值、平均起效时间比较 观察组血小板峰值高于对照组,平均起效时间短于对照组,差异有统计学意义(P<0.05)。见表2。
2.3 两组血小板计数、白细胞计数、血红蛋白水平比较 治疗前,两组血小板计数、白细胞计数、血红蛋白水平比较,差异无统计学意义(P>0.05)。治疗后1、3个月,两组血小板计数均升高,且治疗后1个月的血小板计数高于治疗后3个月,同时,观察组治疗后1、3个月的血小板计数高于对照组,差异有统计学意义(P<0.05)。见表3。

表1 两组治疗后1个月的临床疗效比较(例,%)
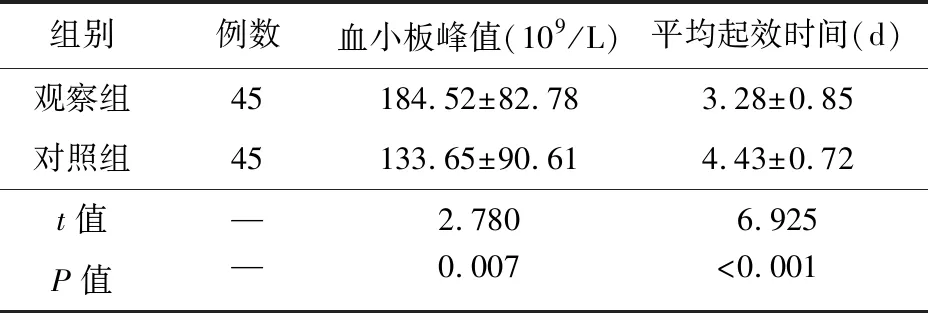
表2 两组血小板峰值、平均起效时间比较
2.4 两组不良反应发生率比较 观察组不良反应发生率为17.78%,对照组为13.33%,两组比较差异无统计学意义(χ2=0.338,P>0.05)。见表4。
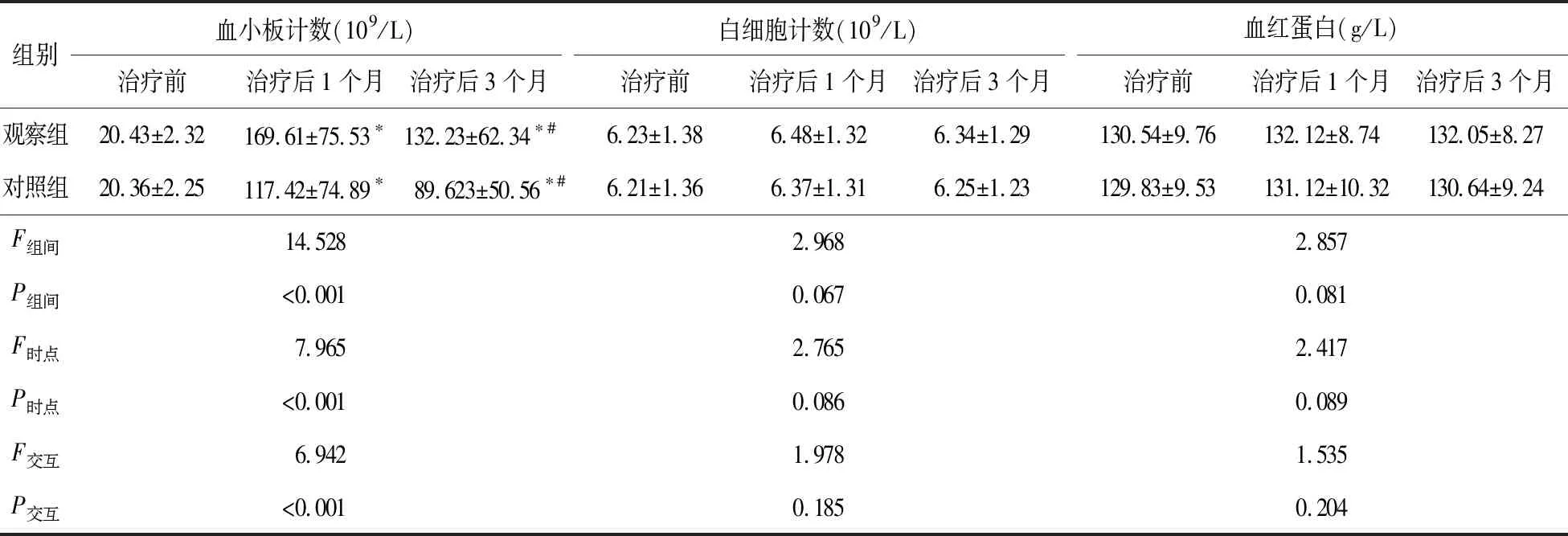
表3 两组血小板计数、白细胞计数、血红蛋白水平比较
注:与治疗前比较,*P<0.05;与治疗1个月比较,#P<0.05

表4 两组不良反应发生率比较(例,%)
3 讨论
ITP发病机制非常复杂,现已证实其可能与感染、免疫、雌激素等因素相关[8]。大部分ITP患者急性发病前有呼吸道感染史,提示感染与ITP发生密切相关[9]。这类患者均存在血小板破坏,导致血小板生成量明显下降。TPO对血小板生成具有调节作用,其主要源于肝脏,能对造血干细胞造成刺激,可以与巨核细胞、血小板表面c-Mpl受体结合。一旦血小板减少,则会导致TPO降解、吸附能力减弱。目前,临床已研发出多种针对IPT的治疗药物,常用药物包括免疫抑制剂、雄激素、免疫球蛋白制剂等,但复发率高,总体效果欠佳[10]。
本研究结果表明,观察组治疗后1、3个月的总有效率高于对照组,表明观察组方案的效果更显著。地塞米松是一种长效糖皮质激素,药物作用时间长,半衰期约48 h,对水盐代谢无明显影响,且不良反应少[11]。临床主张采用10~40 mg地塞米松间断治疗,避免用药时间过长,可减轻药物对脂代谢、糖代谢等影响,同时也能降低发生不良反应的危险性[12]。但有研究指出,单纯采用大剂量地塞米松治疗,效果并不理想。rhTPO能与人体TPO受体结合,并通过作用于巨核细胞,为血小板生成提供良好条件[13]。rhTPO与c-Mpl结合后,导致生物学作用充分发挥,参与巨核细胞增殖、分化过程,而在血小板生长调节因子中,巨核细胞作用最显著[14-16]。因此,与对照组相比,观察组加用rhTPO能提高临床疗效。
通过观察两组血小板峰值与平均起效时间,证实与对照组相比,观察组血小板峰值更高,平均起效时间缩短,表明在大剂量地塞米松基础上加用rhTPO能进一步提高血小板计数水平,且缩短药物起效时间。究其原因可能在于rhTPO联合大剂量地塞米松治疗,能使两种药物药效增强,在短时间内使血小板计数升高,纠正低血小板状态。此外,笔者发现,两组治疗后1、3个月的血小板计数均高于治疗前,表明两种方案均能改善血小板计数,其中观察组高于对照组,提示观察组方案能进一步提高血小板计数。研究表明,地塞米松对免疫反应有抑制作用,能促使血小板破坏减少,而rhTPO则对血小板生成有促进作用,作用时间长,药效维持持久,两药联用时作用时间、机制互补[17]。因此,观察组加用rhTPO取得的疗效更好。
本研究提示,两组治疗前后白细胞计数、血红蛋白水平比较差异无统计学意义,表明rhTPO的应用对白细胞计数、血红蛋白无不良影响。两组治疗后不良反应发生率比较差异无统计学意义,提示rhTPO的应用不会增加不良反应风险,治疗安全可靠。在本研究中,两组治疗后3个月的疗效较治疗前1个月有所下降,这可能是因药物作用减退所致。
综上,本研究证实,与单纯大剂量地塞米松相比,在此基础上加用rhTPO能提高ITP患者的短中期疗效,进一步提高血小板峰值,改善血小板计数,并缩短平均起效时间,不良反应少。除此之外,本研究也存在局限性,如纳入样本量少,仅选取90例患者进行研究,未来将扩大样本量对此进行深入研究。

