口腔运动干预对早产儿经口喂养的影响*
黄朝梅, 高平明, 邵巧仪, 何力, 贾晓琴
(佛山市妇幼保健院 新生儿科, 广东 佛山 528000)
由于高龄产妇生育二胎以及试管婴儿数量增多,致使早产儿的发生率呈上升趋势。为了提高早产儿的存活率以及未来生存质量,早期的营养支持具有重要的作用。虽然肠外营养及管饲喂养能够满足早产儿早期的营养需求[1],然而早产儿的各种神经反射在发育方面具有缺陷,在喂养时容易出现吸吮—吞咽—呼吸失调[2]、降低必须营养的摄入、减缓早期的发育、延长住院时间,甚至有可能对未来造成长期的喂养问题[3]。目前,临床上通常在管饲喂养前后,给予早产儿吸吮无孔橡皮安慰奶嘴及常规口腔管理,直至早产儿达到完全经口喂养结束[4-6],然而其对于口腔内感觉神经的刺激相对而言依然欠缺。口腔运动干预(oral motor interventions,OMI)主要采用按摩的手法对早产儿口腔组织进行物理性刺激,能够锻炼早产儿口腔肌肉,促进吸吮吞咽功能正常发育,最终尽早过渡至经口喂养[7]。OMI在国外早产儿护理中已经被适当应用,然而在国内却鲜有报道,本研究目的在于探讨早产儿OMI对其从管饲喂养过渡到完全经口喂养的效果,以此确定OMI的临床意义,并指导早产儿的喂养。
1 对象及方法
1.1 研究对象
选择2017年1月~2018年6月出生的早产儿共254例。参照《2013年中国新生儿营养支持指南》[8]及《实用新生儿学第四版》[9]设定纳入标准:(1)早产儿,出生体质量1 000~2 500 g,纠正胎龄32周;(2)接受全管饲喂养;(3)Apgar>7分;(4)家长知情同意。排除标准:(1)先天性疾病,如染色体异常、神经系统畸形、先天性心脏病、先天性消化道畸形、支气管及肺发育不良;(2)重度室息、严重感染;(3)严重的小于胎龄儿;(4)其他严重合并症,如坏死性小肠结肠炎等;(5)口腔畸形,如唇裂、腭裂等;(6)其他一些易导致吸吮困难的疾病,如肌松症等。根据随机对照原则分为对照组及干预组。对照组早产儿采用常规早产儿喂养,干预组早产儿采用OMI喂养。两种喂养方式早产儿一般资料比较,差异无统计学意义(P>0.05),见表1。

表1 两组早产儿一般资料比较Tab.1 General information comparison of both groups
1.2 喂养方式
对照组早产儿采用常规早产儿喂养[4],在管饲喂养前后,给予早产儿吸吮无孔橡皮安慰奶嘴及常规口腔管理,直至早产儿能够完全经口喂养;人员固定,采用统一规格奶嘴。干预组早产儿采用OMI喂养,在管饲喂养之前15~20 min进行15 min早产儿OMI,每天1次,直至早产儿能够完全经口喂养;人员固定,采用统一规格奶嘴。具体运动方式主要参考Boiron M等[7]及肖文等[3]报道的喂养方法:早产儿正确体位及精神状态下进行按摩,包括脸颊按摩、上唇按摩、下唇按摩、双唇协调性按摩、舌头按摩、上牙龈按摩、下牙龈按摩及软硬腭按摩。
1.3 观察指标
在采用不同方式喂养后第1、2、3、4周,对两组早产儿进行经口喂养能力评分,采用Fujinaga等[10]的《早产儿准备经口喂养评估量表》进行每周评估,量表由纠正胎龄、行为、口型、口腔反射、非营养吸吮1 min共5个维度18个条目构成,每个条目计分范围为0~2分,各条目相加为总分,最高为36分,评分越高表示经口喂养的耐受性越好。其它观察指标包括:基础达标时间[生后经口喂养奶量达120 mL/(kg·d)所需时间]、肠外静脉营养(parenteral nutrition,PN)使用时间、达全肠道营养(total enteral nutrition,TEN)时间、喂养过渡时间(开始经口喂养至完全经口喂养间隔)、喂养不耐受率、呼吸暂停发生率、消化道并发症发生率、矫正胎龄37周时体格指标增长情况(体质量、身长及头围)。
1.4 统计学方法

2 结果
2.1 喂养能力
两种喂养方式早产儿喂养能力比较,喂养后第2、3、4周,干预组早产儿的喂养能力评分明显高于对照组,差异具有统计学意义(P<0.05),见表2。

表2 两组早产儿喂养能力比较Tab.2 Comparison of feeding ability of both groups
2.2 喂养相关指标
两种喂养方式早产儿喂养相关指标比较,干预组早产儿基础达标时间、PN时间、TEN时间喂养过渡时间短于对照组,喂养不耐受率、呼吸暂停发生率、消化道并发症发生率低于对照组,差异具有统计学意义(P<0.05),见表3。
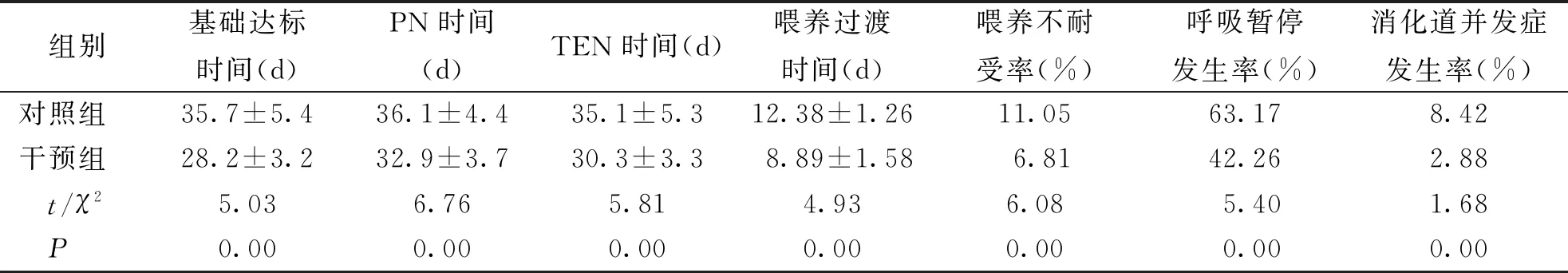
表3 两组早产儿喂养相关指标比较Tab.3 Comparison of feeding conditions in preterm infants with two feeding methods
2.3 体格指标
两种喂养方式早产儿矫正胎龄37周时体格指标增长情况比较,干预组早产儿的体质量、身长、头围明显高于对照组,差异具有统计学意义(P<0.05),见表4。

表4 矫正胎龄37周时早产儿体格指标增长情况Tab.4 Correction of growth in physical indicators of preterm infants at 37 weeks of gestational age
3 讨论
早产儿为出生胎龄早于37周的婴儿,其大脑中枢神经对口腔、咽喉、气道等周围神经的调控功能尚未完全成熟,因此在出生后不具有正常的吸吮及觅食等本能反应,难以进行经口喂养[8],给护士喂养工作带来一定的困难。早产儿一般需借助肠外营养方式辅助肠内营养方式。鼻胃管喂养是肠内营养的主要途径,但是有研究认为长期的鼻胃管喂养方式由于缺少适当的口腔刺激,不利于早产儿的早期发育[6-7]。因此,国内外开始采用OMI作为一个干预措施,并且获得一定的临床成效。
近年来国外学者Touzet S等[11]及Arvedson J等[12]认为通过OMI,有助于改善吸吮-吞咽-呼吸能力,提高早产儿的喂养效率,缩短住院时间。此外,有研究表明OMI干预能够缩短早产儿从开始经口喂养过渡到完全经口喂养所需要的时间,从而增加喂养效率[13-17]。即便如此,目前国内针对于OMI有效性的研究证据较少,且大部分缺乏对早产儿OMI的整体评估。本研究即从喂养能力评分、基础达标时间、TPN使用时间、TEN时间、喂养过渡时间、喂养不耐受率、呼吸暂停发生率、消化道并发症发生率以及矫正胎龄37周时体格指标增长情况等多方位探讨OMI对早产儿的影响,以此确定OMI的临床意义,并指导早产儿喂养的工作。
OMI是对口周及口腔内的按摩手法,主要是按照沿吸吮相关肌肉进行轻按和运动刺激的大体原则,通过外力的辅助引导式运动,帮助早产儿产生肌肉、黏膜对吸吮刺激的吸吮反射运动,并早期适应口腔接触的触觉,产生相应的神经冲动,建立神经反射弧[3-4]。首先采用《早产儿准备经口喂养评估量表》对早产儿进行评估,结果显示在第2周开始干预组早产儿喂养能力评分高于对照组,两者差异具有统计学意义(P<0.05)。说明在给予早产儿OMI的第2周开始其喂养行为、口型、口腔反射、非营养吸吮等能力均出现显著改善。同时,在矫正胎龄37周时通过喂养情况对早产儿进行检测,结果显示干预组基础达标时间、TPN时间、TEN时间、喂养过渡时间、喂养不耐受率、呼吸暂停发生率以及消化道并发症发生率均低于对照组,差异均具有统计学意义(P<0.05),说明OMI能够改善早产儿的消化系统及呼吸系统功能。Rocha A D[18]等及Pinelli J等[19]认为,OMI一方面可持续锻炼口腔、面部肌肉的协调性及力量,利于吸吮运动的发育形成,另一方面可产生口腔躯干感觉的传入促进肠道蠕动、吸收,改善肠道功能。因此,正确的OMI有助于促进早产儿吸吮相关肌肉、相关神经以及胃肠道的发育。此外,在矫正胎龄37周时对早产儿体格指标分析,发现干预组的体质量增长、身长增长以及头围增长均大于对照组,差异均具有统计学意义(P<0.05),说明干预组早产儿的体格指标增长情况明显优于对照组。Asadollahpour F等[20]研究发现,给予早产儿OMI能够提高早产儿口腔吸吮能力,从而有利于早产儿体格系统的增强,因此,接受OMI的早产儿在体质量增长、身长增长以及头围增长方面均出现显著的改善。
综上所述,OMI对早产儿经口喂养能力的改善作用优于常规早产儿喂养。OMI在早产儿早期的恢复、缩短住院时间、减少医疗费用具有一定的促进意义,并且能够提高医疗管理质量,最终产生良好的经济与社会效益。

