乙状窦旁脂肪瘤累及内耳一例
唐欣薇,李静,王振常

图1 横轴面平扫(软组织窗)示右侧乙状窦旁类圆形低度影(箭),边缘清晰。 图2 横轴面CT增强扫描动脉期示病灶边缘强化(箭),右侧乙状窦受压,乙状窦前壁骨质未见明显异常。双侧耳蜗内未见异常。 图3 横轴面T1WI平扫示右侧后颅窝乙状窦内侧软组织肿块影,病变中央部主体呈高信号(箭)。图4 横轴面T2WI脂肪抑制序列图像示病变呈周边高信号,中心低信号(箭)。 图5 横轴面DWI示病灶呈环形高信号(箭)。 图6 横轴面T1WI增强扫描脂肪抑制图像示病灶中心未强化,周边可见不均匀强化(箭)。
病例资料 患者,男,37岁,主因3年前无明显诱因出现眩晕,伴恶心呕吐,20天前饮酒后再次出现上述症状,并伴右耳耳鸣、听力下降,故来我院就诊。查体:患者舌根淋巴结增生,听力学检查左耳正常,右耳未测出气、骨导,其他症状、体征及神经系统症状均为阴性。颞骨CT:右侧乙状窦旁可见类圆形低密度影,病灶大小约1.0 cm×0.9 cm×0.9 cm(前后径×左右径×上下径),邻近乙状窦前壁骨质未见明显异常,平扫、增强扫描CT值分别约-107 HU、-119 HU,增强扫描可见边缘强化,右侧乙状窦受压,其内对比剂填充良好,双侧耳蜗骨质结构未见异常(图1、2)。MRI检查:右侧后颅窝乙状窦区可见异常信号影,病变中央部主体T1WI呈高信号(图3),T2WI+抑脂序列呈周边高信号,中心低信号(图4)。DWI呈环形高信号(图5),增强扫描病灶中心未强化,周边呈环形强化(图6);乙状窦内流空信号好,且右侧耳蜗底周内可见点片状异常信号影,T1WI呈高信号(图3、4),增强扫描耳蜗底周可见轻度强化(图6)。影像学诊断:右侧后颅窝乙状窦区病灶考虑脂肪瘤可能。患者行手术治疗,术中可见肿物位于内淋巴囊区域,色白,质软,去除后颅窝及乙状窦表面骨板,于肿物表面切开,内部为一充满脂肪样物囊袋,囊壁与内淋巴囊壁内侧相连,予以彻底切除,右侧内淋巴囊肿物送病理检查,病理结果示标本中可见纤维肉芽组织2块(直径0.8~1.0 cm),其内可见炎性细胞浸润及血管增生,并可见多核巨细胞反应及钙盐沉着(图7、8)。患者行耳后切口,做耳后肌骨膜瓣,软化乙状窦及后颅窝硬脑膜,结合影像表现及术中情况,诊断为后颅窝脂肪瘤。
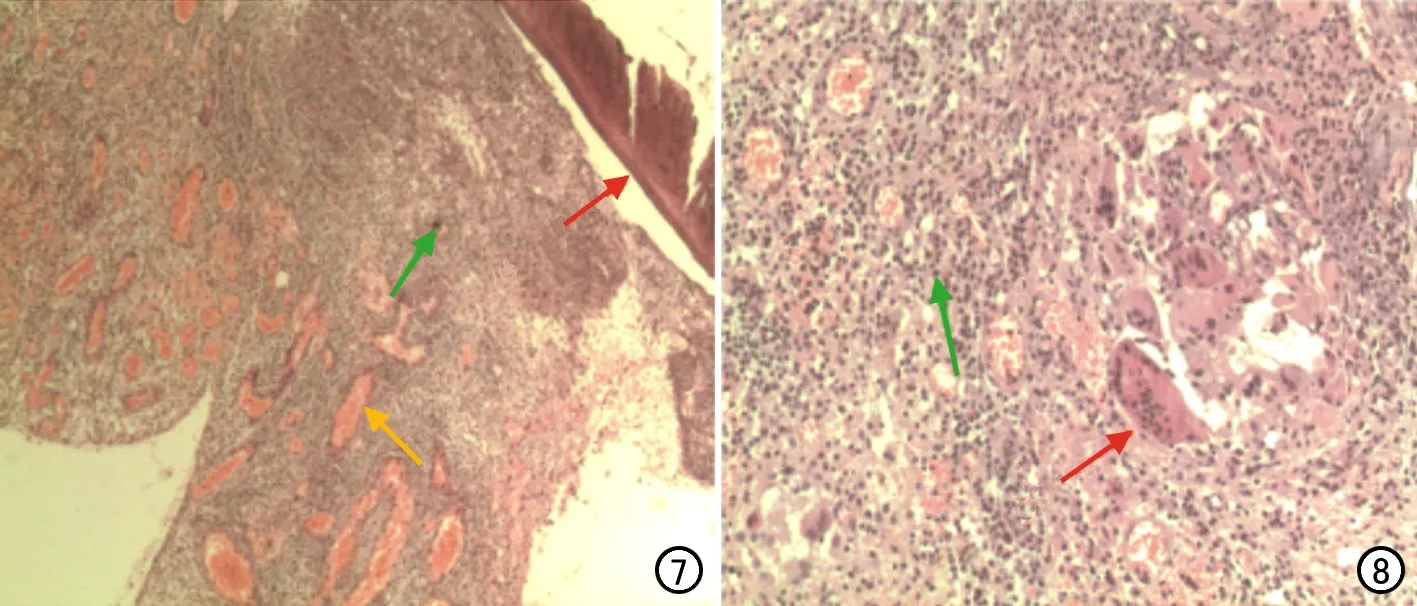
图7 右侧内淋巴囊肿物镜下病理结果:标本中可见纤维肉芽组织2块(直径0.8~1.0cm),其内可见炎性细胞浸润(绿箭)、血管增生(黄箭)及钙盐沉着(红箭)(×40,HE)。 图8 镜下病理示多核巨细胞反应(红箭)及炎性细胞(绿箭)(×100,HE)。
讨论 后颅窝脂肪瘤作为颅内皮样囊肿的一种分类[1],多发生于颅底或后颅窝近中线区,如桥小脑角、中颅窝底鞍旁、后颅窝四脑室等处,其结构特点是被一层由角质上皮所构成的包膜围绕,囊内含有大量角化蛋白、胆固醇结晶及脂肪组织[2]。本例影像学表现不同于普通脂肪瘤,其病灶位于右侧后颅窝乙状窦后内侧,易与内淋巴囊来源肿瘤相混淆。
本例病变耳蜗内可见脂滴信号,考虑为病变破裂所致。搜索国内外文献,较少见脂肪瘤破裂的相关报道,但有学者报道,皮样囊肿破裂后病灶与周围脑组织内可见脂质滴聚集[3]。颅内皮样囊肿破裂较少见,最常见的破裂原因为自发性破裂,有关脂肪瘤为何自发性破裂的研究,国内外也较少报道。笔者查阅脂肪瘤破裂的相关文献,推测脂肪瘤破裂可能与肿瘤直径、位置、脂肪密度有关[4-5],也可能是由于年龄依赖性荷尔蒙的改变引起腺体分泌增多,导致病变短期内快速增长而出现自发破裂。另外,医源性及外伤性因素如劳动、外力打击、局部挤压也是自发破裂的原因[6-7]。此例患者病变邻近耳蜗在MRI上可见异常脂肪信号影,推测是破裂后的乙状窦旁脂肪瘤其内脂滴进入耳蜗形成的,并且脂肪样物质可经蜗窗、前庭窗或局部破坏迷路骨壁侵入或刺激内耳引起迷路炎,导致患者出现眩晕、恶心、呕吐及听力下降等迷路炎症状。
后颅窝脂肪瘤破裂罕见,累及耳蜗的更为少见,其临床表现缺乏特异性[8],但CT、MRI 表现具有一定的特征性,一旦确诊破裂后,为了避免内容物继续溢出而进一步造成损害,应尽早手术治疗[9]。
笔者对此病例及相关脂肪瘤文献进行分析时,发现颅内脂肪瘤破裂进入耳蜗导致听力下降的病例非常少见,该病例提醒临床及影像工作者,颅内脂肪瘤破裂也可能会进入耳蜗,从而出现眩晕、恶心、听力下降等症状。

