控制血糖护理在老年胃癌合并糖尿病患者围术期中的应用
周齐英
(江苏省中医院 江苏 南京 210029)
胃癌的治疗,通常以手术疗法为主,但老年患者机体生理功能减退,加上合并症较多,极易增加手术风险,特别是合并糖尿病的老年胃癌患者,因血糖水平的影响,则会进一步加重手术风险,诱发并发症,不利于预后恢复[1]。所以,加强患者血糖控制效果具有重要意义。本文对我院老年胃癌合并糖尿病患者予以控制血糖护理,取得满意效果,如下。
1.资料与方法
1.1 一般资料
以老年胃癌合并糖尿病患者为研究对象,共60例,随机选自我院2017年5月-2018年5月,均了解本次研究内容,且主动签订知情同意书。按照电脑随机法将其分为对照组30例,男18/女12,年龄60~86岁。研究组30例,男17/女13,年龄62~85岁。对比两组一般资料,差异无显著性(P>0.05)。
1.2 方法
对照组采取常规围手术期护理,如下:(1)术前,安排病房,测量生命体征,联系医生,按照医嘱,协助患者完成常规检查,血尿常规、生化指标、心电图、B超等,为其建立静脉通路,并监测、记录空腹及三餐后2h血糖数值,根据血糖具体数值及医嘱,为其提供糖尿病饮食,尽可能维持血糖在理想范围内。此外,为患者做好术前准备,如备皮、药敏试验、禁食水等。(2)术后护理,继续连接多功能心电监护仪,监测生命体征变化,执行医嘱,提供抗生素,与此同时,做好环境、切口、皮肤等护理,注意观察引流管状况,详细记录引流液的性质、颜色、量,及时发现异常,积极处理,另外,在患者术后7d内,予以全胃肠外营养,术后7~10d,改为肠外营养,注意禁食期间,静脉补充营养物质,在其出院后,交待院外相关注意事项,如监测与控制血糖、定期复查的重要性等。
研究组在上述基础上,加入控制血糖护理,如下:①选取笔直、弹性良好、粗大的血管作为给药途径;②使用胰岛素泵装置,持续皮下输注诺和灵R,即根据患者体重、年龄、血糖水平,确定初始胰岛素用量;③做好穿刺部位护理,每隔3h测量、记录一次血糖数值,适当调整胰岛素用量,避免血糖波动幅度过大,尽可能控制空腹血糖、餐后2h血糖分别为7.3~9.0mmol/L、约8.0mmol/L。
1.3 观察指标
比较两组切口愈合时间及不同时间点(术前、术中、术后)空腹血糖变化,并统计、比较两组并发症(切口感染、肠梗阻、吻合口瘘等)发生情况。
1.4 统计学分析
数据采用SPSS20.0统计软件进行统计学分析,计数资料采用率(%)表示,进行χ2检验,计量资料采用(±s)表示,进行t检验,P<0.05为差异具有统计学意义。
2.结果
2.1 比较两组切口愈合时间及不同时间点血糖变化
研究组切口愈合快,术前、术中、术后血糖控制较好,两组差异显著(P<0.05)。
表 比较两组切口愈合时间及不同时间点血糖变化(±s)
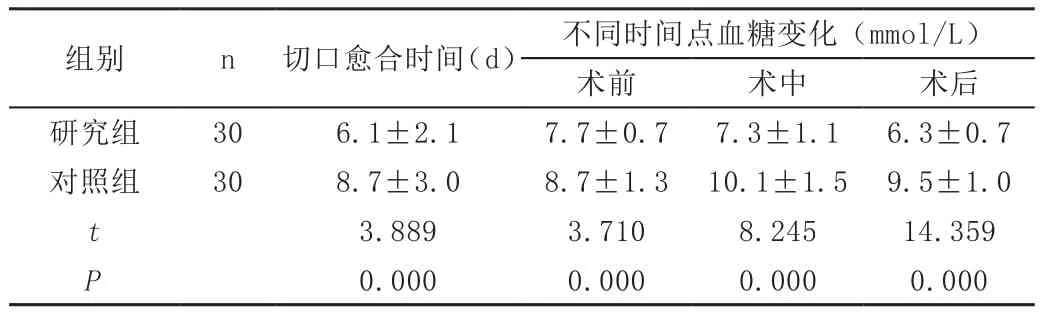
表 比较两组切口愈合时间及不同时间点血糖变化(±s)
组别n切口愈合时间(d)不同时间点血糖变化(mmol/L)术前术中术后研究组306.1±2.17.7±0.77.3±1.16.3±0.7对照组308.7±3.08.7±1.310.1±1.59.5±1.0 t 3.889 3.710 8.245 14.359 P 0.000 0.000 0.000 0.000
2.2 比较两组并发症发生情况
护理后,研究组发生1例切口感染,并发症发生率为3.33%(1/30)。对照组发生3例切口感染,1例肠梗阻,2例吻合口瘘,并发症发生率为20.00%(6/30)。两组对比差异显著(P=0.044<0.05)。
3.讨论
部分研究指出,与老年胃癌患者比较,老年胃癌合并糖尿病患者病死率、术后并发症发生率高出50%[2]。所以,积极控制老年胃癌合并糖尿病患者围手术期血糖变化显得尤为重要。
胰岛素泵装置,是当前用于控制2型糖尿病血糖水平的最佳方法,经皮下输注胰岛素,可以模拟人体胰岛素释放,使其昼夜水平与生理值相接近,由此调节体内胰岛素水平,获取最佳血糖控制效果,以及避免反复皮下注射给患者带来的痛苦,保证患者在整个手术期间能够维持理想的代谢控制状况,减短术前准备时间,加速术后机体康复进程。
魏碧楠[3]在胃癌、糖尿病老年患者实常规护理基础上,加入血糖控制护理,发现患者术前、术中、术后空腹血糖水平得到明显缓解,且术后并发症发生率为7.0%、手术耐受性为97.7%,伤口愈合时间为7.5±2.4d、住院时间为11.7±2.5d,表明控制血糖护理在老年胃癌、糖尿病围手术期中重要地位,对其预后恢复起到了积极的促进作用。本组结果得出,研究组切口愈合时间、不同时间点空腹血糖水平均短/低于对照组(P<0.05),和上述研究成果相一致,说明控制血糖护理有助于稳定患者血糖水平,提升整体康复效果。另外,研究组术后并发症发生率低于对照组(P<0.05),是由于血糖水平的降低,能够减轻血管通透性,避免出现微血管病变及植物神经改变,从而改善机体缺氧状态,提高组织修复力,预防相关并发症的发生。
综上,控制血糖护理对老年胃癌合并糖尿病患者并发症的减少及与血糖恢复水平的提高具有显著作用,值得推广。

