多模式神经电生理监测在体位摆放及颈椎手术过程中的作用
华德河,郝其全,高孟亮,孙中政,王永才,谢震,孙海燕*
随着颈椎手术的开展,如何预防或降低术前及术中脊髓、神经根损伤,保持神经传导通路的完整性日益受到重视。多模式神经电生理监测(MIOM)已被广泛应用于预防脊髓、神经根损伤,然而国内外鲜有术前麻醉后体位摆放对其机械性损伤的相关研究报道。脊髓、神经根损伤可发生在手术的任何阶段,包括术中的减压、内植物的植入、矫形,也可能发生在术前颈部和上肢体位摆放期间[1-6]。因此,在术前麻醉后体位摆放这一早期阶段,应该应用MIOM设备监测神经的完整性,以预防脊髓、神经根损伤或避免加重原有神经症状。国外文献指出,在颈椎手术MIOM中,经颅运动诱发电位(MEP)联合体感诱发电位(SEP)比其单独监测技术预防神经损伤的效果好[7-11]。国内文献同样指出,在颈椎手术中,MIOM应以MEP为主,SEP和肌电图(EMG)为辅[12],这样能够有效预防术中神经根损伤,降低手术风险,提高手术安全性[13]。本研究旨在评估MIOM在体位摆放及颈椎手术过程中监测脊髓及神经功能变化的作用,为手术的安全保驾护航。
1 资料与方法
1.1 一般资料 回顾性收集2016年9月—2017年9月在北大医疗鲁中医院脊柱外科接受颈椎手术的61例患者的资料,其中男43例,女18例;年龄26~85岁,平均(52.6±6.9)岁;疾病诊断:脊髓型颈椎病17例,骨折/脱位12例,神经根型颈椎病11例,颈髓损伤并四肢不全瘫10例,颈腰综合征4例,颈椎管狭窄症2例,后纵韧带骨化2例,颈椎管内硬膜外血肿1例,脊膜瘤1例,寰枢椎脱位1例;颈椎入路的节段:单节段27例(其中C1~C21例,C3~C43例,C4~C56例,C5~C69例,C6~C77例,C7~T11例),双节段22例,三节段12例;颈椎手术入路:前路43例,后路18例。患者均行术前及术中MIOM,数据由SEP、MEP及EMG组成,从术前颈部体位摆放直至手术结束。
1.2 麻醉方法 采用舒芬太尼(2~3 μg/kg)及依托咪酯(0.2~0.3 mg/kg)进行麻醉诱导,随后静脉注射罗库溴铵(0.6~0.8 mg/kg)用于插管。此后没有使用任何神经肌肉阻滞剂。术中通过静脉滴注瑞芬太尼(0.15~0.20 μg·kg-1·min-1)和丙泊酚(4~12 mg·kg-1·h-1)维持麻醉,以利于神经电生理监测[14]。所有患者在麻醉诱导或手术过程中未应用吸入剂。
1.3 监测记录 所有患者采用同一MIOM设备(日本光电MEE-1200C),并由同一神经电生理专业人员全程遵循标准程序进行操作并收集相应数据。
1.3.1 SEP 体感刺激电极均采用皮肤表面的自黏性电极,上肢的表面刺激电极放在腕关节褶部上方的正中神经上,相距大约2 cm,刺激强度25 mA,频率4.7 Hz;下肢的表面刺激电极放在内踝后方的胫后神经经路上,相距大约2 cm,刺激强度30 mA,频率4.7 Hz,其他参数默认常规设置。电极与皮肤之间涂75%乙醇溶液以利于导电,以透明贴膜固定。皮下螺旋塞电极用于记录头皮SEP,旋进头皮固定于FZ、CZ、C3和C4点(按国际脑电图学会制定的10/20导联系统确定)。采用波幅下降>50%或潜伏期延长超过10%为警报标准[12,15]。
1.3.2 MEP MEP均采用经颅电刺激,记录电极采用配对针刺电极,上肢选取拇短展肌和小指展肌、三角肌、肱二头肌和/或肱三头肌,根据不同节段刺入不同关键肌并以贴膜固定,下肢刺入砪展肌。接地电极同样采用针刺电极,刺入胫前肌并以贴膜固定。强度为200 mA,其他参数默认常规设置,刺激电极采用螺旋塞电极,并固定于C1和C2点;各导联连接完毕后进行电阻抗测试,确认各电极接触良好。以振幅迅速降低80%,双侧潜伏期增加10%作为警报标准[12-13,16]。
1.3.3 EMG 自由运行EMG,默认记录不同关键肌静息电活动。
1.3.4 监测方式 患者麻醉后监测1次并作为基线,在体位摆放过程中实时监测SEP及MEP的变化情况,切开皮肤前再监测1次,在椎管减压开始后每5~10 min监测1次,直到减压、融合结束。监测时密切观察SEP及MEP的波幅及潜伏期等波形变化,出现明显异常及时通知手术医师。
1.4 临床疗效评估 采用日本骨科协会评估治疗(JOA)评分评估患者术前、术后7 d脊髓及神经功能,JOA评分越高表示脊髓及神经功能越好,计算JOA评分改善率,JOA评分改善率=(术后JOA评分-术前JOA评分)/(17-术前JOA评分)×100%。
1.5 统计学方法 应用SPSS 17.0统计学软件进行数据分析。计量资料以(±s)表示,患者手术前后JOA评分比较采用配对t检验;计数资料以相对数表示,计算SEP、MEP的灵敏度、特异度、阳性预测值和阴性预测值。灵敏度=真阳性例数/(真阳性例数+假阴性例数)×100%,特异度=真阴性例数/(假阳性例数+真阴性例数)×100%,阳性预测值=真阳性例数/(真阳性例数+假阳性例数)×100%,阴性预测值=真阴性例数/(假阴性例数+真阴性例数)×100%。其中真阳性定义为在体位摆放或手术过程中出现不可逆的SEP和/或MEP警报,且术后出现神经功能障碍;真阴性定义为在体位摆放或手术过程中没有出现SEP和/或MEP警报或重新摆放体位后电位恢复至基线水平,且术后没有出现新的神经功能障碍;假阳性定义为在体位摆放或手术过程中出现SEP和/或MEP警报,但术后没有出现神经功能障碍;假阴性定义为在体位摆放或手术过程中没有出现SEP和/或MEP警报或重新摆放体位后电位恢复至基线水平,但术后出现新的神经功能障碍。以P<0.05为差异有统计学意义。
2 结果
2.1 MIOM结果 61例患者中,6例患者在体位摆放或手术过程中出现MEP警报(MEP突然部分或完全消失),然而SEP未见明显变化(见图1~2);每例患者均排除了潜在信号改变的次要原因,如低血压或任何麻醉干扰。

图1 患者SEP监测结果Figure 1 Monitoring results of SEP in patients
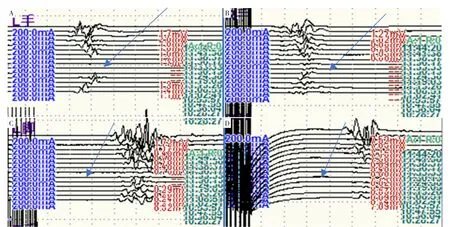
图2 患者MEP监测结果Figure 2 Monitoring results of MEP in patients
6例患者均在体位摆放过程中出现MEP警报,其中5例重新摆放体位后MEP恢复至基线水平且手术操作中均未出现诱发电位警报,1例植骨融合后MEP恢复至基线水平;6例患者术后MEP较基线电位明显升高,术后未出现新的神经功能障碍或原有神经功能障碍加重(见表1)。然而,只有1例患者(行枕骨寰椎融合术)在体位摆放及颈椎手术过程中出现MEP警报,MEP部分消失,SEP正常,术后未出现新的神经功能障碍或原有神经功能障碍加重。
61例患者监测过程中无假阴性或假阳性记录,均未出现EMG异常。
MEP结果:真阳性6例,假阳性0例,假阴性0例,真阴性55例;MEP的灵敏度、特异度、阳性预测值、阴性预测值均为100.0%。SEP结果:真阳性0例,假阳性0例,假阴性6例,真阴性55例;SEP的灵敏度为0,特异度为100.0%,阳性预测值为0,阴性预测值为90.2%。

表1 6例在体位摆放过程中出现MEP警报患者的特点Table 1 Characteristics of 6 patients with MEP alarms during postural placement
2.2 临床疗效 61例患者JOA评分术前为(9.0±4.1)分,术后为(12.4±3.4)分;患者术后JOA评分高于术前,差异有统计学意义(t配对=-27.012,P<0.001)。患者JOA评分改善率为12.5%~75.0%,平均(42.9±17.6)%。
3 讨论
在颈椎体位摆放过程中,颈部脊髓或神经根机械性损伤很可能是由医护工作者对颈部体位摆放不当引起的。正如MORISHITA等[17]发现脊髓型颈椎病患者在颈部体位摆放过程中出现了SEP的恶化,其他作者也描述了类似的发现[18]。同样,KOMBOS等[1]对100例颈前入路手术的患者进行神经电生理监测,35例患者在体位摆放过程中出现了SEP异常变化;PLATA BELLO等[5]和APPEL等[6]报道颈椎手术颈部体位摆放过程中也出现了MEP及SEP的部分消失或警报。因此,术前MIOM在颈椎体位摆放过程中出现基线电位变化,很可能表明脊髓或神经根损伤。此外,SCHWARTZ等[19]已描述在颈前入路仰卧位体位摆放过程中,将臂丛神经损伤作为SEP和/或MEP信号改变的最常见原因。考虑到颈椎手术需要特定的颈部体位,机械性操作可能会造成脊髓或神经根的损伤。本研究结果显示,体位摆放过程中比手术过程中存在更多的警报。这一发现可能很有意义,因为体位摆放阶段并未进行常规监测,而不重视该阶段可能是导致术后神经功能障碍的一个原因。既往文献大多集中在颈椎手术时的神经电生理监测,对体位摆放造成脊髓或神经根损伤研究较少。尽管MIOM已被证实在手术中具有较高的灵敏度和特异度,但在部分报道中其还是存在一些假阴性病例[9,20]。KOMBOS等[1]对100例颈前入路手术的患者进行了神经电生理监测,假阴性率为6%;JONES等[21]同样也报道了2例假阴性的颈前入路手术患者,其术后出现了严重的神经功能障碍;RAYNOR等[22]回顾了1985—2010年接受脊柱手术的12 375名患者,有45名(0.36%)出现假阴性结果。这意味着术中神经电生理监测没有发生警报时,术后亦可能出现神经功能障碍。对于假阴性结果一种可能的解释是,麻醉后没有充分监测体位摆放过程。由此可见,体位摆放是一种危险的操作,在某些情况下甚至比手术本身更容易损伤脊髓或神经根。结合MIOM在识别体位摆放不当所表现出的敏感性以及在颈部体位重新摆放后所表现出的可逆性,术前应用MIOM技术不仅可以识别脊髓或神经根的损伤,而且可以判断最合适的颈椎体位来预防脊髓或神经根的损伤。因此术前体位摆放过程中应重视MIOM。
在颈椎手术过程中,MIOM不仅能够对术中可能造成的神经根损伤进行报警,还能用于评价手术效果。而且,很多学者已经证实:在颈椎手术中,MIOM预防神经根损伤已取得良好效果[7-11]。波幅反应或运动系统受刺激后引起同步性放电神经元的数量多少,由神经元的数量和反应的同步性所决定。潜伏期由神经纤维的传导速度决定,主要反映其传导功能。本研究中,6例出现MEP警报的患者中,1例患者(行枕骨寰椎融合术)在颈椎手术过程中出现MEP警报,MEP波幅部分消失,潜伏期未见异常,SEP正常;术中重新摆放体位及排除血压、麻醉等干扰因素,MEP未见明显变化,由于MEP的完全消失是在植骨融合后出现的,因此手术医生未做唤醒试验,继续手术;在缝合皮下组织时,MEP波幅突然恢复正常,逐渐增高,潜伏期未见明显变化;术后患者躯干、四肢感觉、运动良好,没有出现新的神经功能障碍,且原有神经症状逐渐缓解。针对这1例患者术中再次出现MEP异常,本研究组没有找到具有说服力的证据,这也是今后进一步研究的方向。通过对术前及术后SEP及MEP波幅及潜伏期的比较,可以间接反映手术减压的效果。本组61例患者术后MIOM均未出现异常;其中6例出现监测报警的患者,术后MEP波幅均较术前不同程度升高,潜伏期及SEP未见明显变化;这与术后神经功能评价效果一致,提示MIOM可以很好地反映术后神经功能的恢复情况。
本研究尚存在一些局限性。首先,本研究是一项回顾性研究,样本量较小,且6例患者均出现MEP异常,SEP均正常,尚需多中心、大样本的研究验证。其次,6例出现警报的患者术前均存在不同程度的脊髓及神经根损伤,其他疾病患者是否也会在体位摆放过程中出现MIOM异常,仍需要进一步的观察研究。
综上所述,MIOM技术是预防体位摆放及颈椎手术过程中脊髓、神经根损伤的有效工具。其中MEP监测脊髓及神经根损伤的灵敏度最高;SEP、MEP和EMG联合监测具有互补作用,可降低手术风险,共同提高手术安全性,并为手术疗效评估以及术后神经功能的恢复提供客观依据。

