良性前列腺增生患者前列腺体积与结石的相关性探讨
张新恒,曹建波,蔡娟丽,何小峰
(河南省三门峡市中心医院 泌尿外科,河南 三门峡 472000)
随着人口老龄化日益加剧,老年人的健康生活不断受到人们的关注。良性前列腺增生(benign prostatic hyperplasia,BPH)是一种常见的老年男性疾病,会对患者尿路通畅造成一定程度影响,进而导致排尿困难、泌尿系统感染等一系列症状,严重影响患者的生活质量[1]。而前列腺结石作为一种常见的前列腺疾病,常伴随着BPH发生。大多数前列腺结石并不会对患者生活产生影响,只有较大的结石会造成一定程度下尿路症状[2]。目前关于良性前列腺增生与前列腺结石相关性研究一直是困扰泌尿外科医生的难题。本次研究笔者通过对良性前列腺增生患者前列腺体积与前列腺结石进行相关性分析,现报告如下。
1 资料与方法
1.1 一般资料
选取本院2014年6月- 2016年4月收治的284例良性前列腺增生患者作为研究对象。纳入标准[3]:①年龄>50岁;②合并下尿路症状;③经检测确诊为BPH患者;④均自愿参加并签署知情同意书。排除标准[4]:①合并尿道狭窄、前列腺癌患者;② 合并糖尿病患者;③合并神经性膀胱功能障碍;④治疗1周内有影响下尿路功能药物服用史;⑤有前列腺手术史患者;⑥合并有精神类疾病或意识障碍无法配合治疗患者。根据经直肠前列腺B超诊断结果分为前列腺结石患者231例(81.34%)和非前列腺结石患者53例(68.66%),依次分为观察组和对照组。其中对照组平均年龄为(70.33±8.22)岁,平均病程为(10.97±3.44) 个月,根据合并疾病类型划分,原发性高血压185例,糖尿病79例,冠状动脉粥样硬化性心脏病(冠心病)60例;观察组平均年龄为(70.89±8.30)岁,平均病程为(10.85±3.38) 个月,根据合并疾病类型划分,原发性高血压23 例,糖尿病9例,冠心病5例。两组患者在年龄、合并疾病类型及病程等一般资料比较,差异无统计学意义(P>0.05),故具可比性。
1.2 方法
1.2.1 经直肠前列腺B超诊断 所有患者入院后均行经直肠前列腺B超诊断,频率为5.0~7.5 MHz,探头在直肠腔内进行多平面、变频扫描。仔细观察前列腺大小、形状、内部结构及前列腺结石的部位和大小,测量前列腺最大横径、纵径和前后径,计算前列腺总体积(total prostate volume,TPV)(TPV=0.52×横径×纵径×前后径);再通过测量低回声区的各种径线大小,计算移行带体积(transition zone volume,TZV)(TPV=0.52×横径 ×纵径×前后径);移行区指数(transition zone index,TZI)=TZV/TPV。
1.2.2 尿动力学检查及国际前列腺症状评分测定所有患者入院后均行尿动力学检查,用尿流动力学分析仪测定患者最大尿流率(maximal urinary flow rate,Qmax),并参照国际前列腺症状评分表对患者自身情况进行测评,分别记录结果。具体评价方法为:回答有关排尿症状的7个问题得出。通过向患者询问国际前列腺症状评分(International Prostate Symptom Score,IPSS)表中相关问题确定患者病情的轻重程度。问卷是按照由患者填写的方式设计的,每个问题答案分0~5的6个评分段,患者根据症状的严重程度选出6个评分中的一个分值,然后将7个问题所得的分值相加,为此患者的总分值。总的评分范围是0~35,并按以下标准分为轻、中、重3个类型:0~7为轻度症状;8~19为中度症状;20~35为重度症状。
1.3 分组及观察指标
根据经直肠前列腺B超诊断结果将284例患者分为前列腺结石患者231例和非前列腺结石患者53例,依次分为观察组和对照组。①对比两组患者前列腺总体积(TPV)、移行带体积(TZV)、移行区指数(TZI)、前列腺特异性抗原(prostate specific antigen,PSA)、最大尿流率(Qmax)、国际前列腺症状评分(IPSS)及各径线之间差异;②分析TPV、TZV、TZI、PSA及各径线与前列腺结石发生的相关性[5]。
1.4 统计学方法
所有统计学资料采用SPSS 21.0统计学软件进行数据分析,计量资料以均数±标准差()表示,进行t检验;计数资料以百分比(%)表示,用Mann-Whitney U检验,并进行相关性分析。P<0.05为差异具有统计学意义。
2 结果
2.1 两组患者TPV、TZV、TZI、Qmax、PSA、IPSS及前列腺各径线之间差异性比较
观察组患者Qmax、TPV、TPV-b、TZV-b及IPSS明显高于对照组(P<0.05),两组患者在 TZV、PSA、TZI、TPV-a、TPV-c、TZV-a及TZV-c差异无统计学意义(P>0.05)。见表1。
2.2 两组患者在不同PSA水平对比分析
经过SPSS数据检验分析,两组患者在不同PSA水平下构成比差异无统计学意义(Z=-0.63,P=0.529)。见表 2。
表1 两组临床资料比较 ()
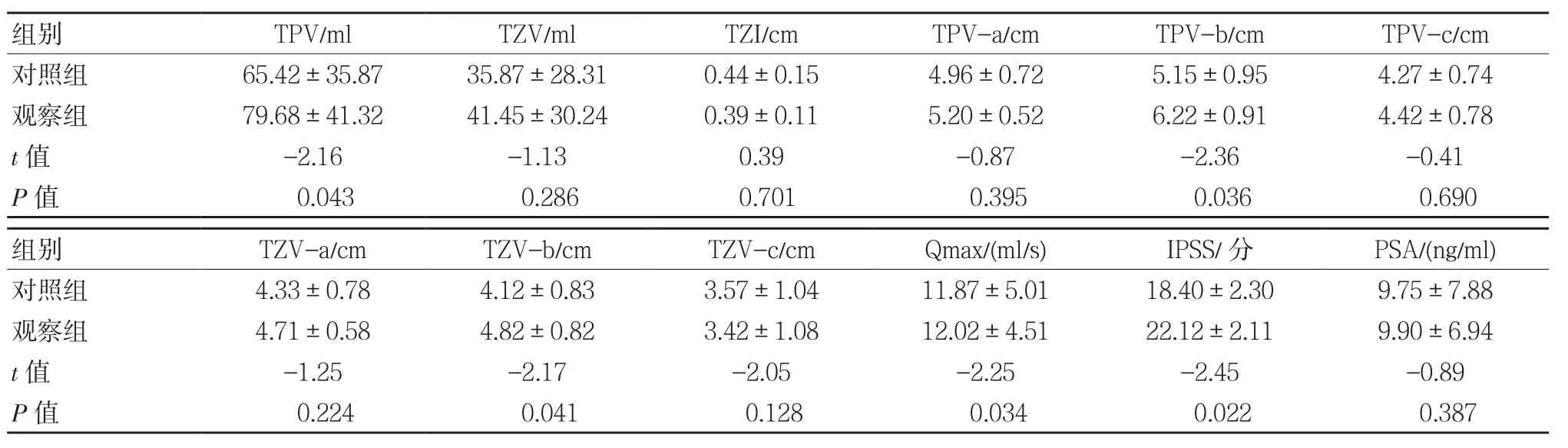
表1 两组临床资料比较 ()
组别 TPV/ml TZV/ml TZI/cm TPV-a/cm TPV-b/cm TPV-c/cm对照组 65.42±35.87 35.87±28.31 0.44±0.15 4.96±0.72 5.15±0.95 4.27±0.74观察组 79.68±41.32 41.45±30.24 0.39±0.11 5.20±0.52 6.22±0.91 4.42±0.78 t值 -2.16 -1.13 0.39 -0.87 -2.36 -0.41 P值 0.043 0.286 0.701 0.395 0.036 0.690组别 TZV-a/cm TZV-b/cm TZV-c/cm Qmax/(ml/s) IPSS/分 PSA/(ng/ml)对照组 4.33±0.78 4.12±0.83 3.57±1.04 11.87±5.01 18.40±2.30 9.75±7.88观察组 4.71±0.58 4.82±0.82 3.42±1.08 12.02±4.51 22.12±2.11 9.90±6.94 t值 -1.25 -2.17 -2.05 -2.25 -2.45 -0.89 P值 0.224 0.041 0.128 0.034 0.022 0.387

表2 不同水平PSA下构成比比较 例(%)
2.3 TPV、TZV与前列腺结石指标相关性分析
相关性分析表明,TPV与Qmax显著相关(t=4.78,P=0.000),TZV与Qmax显著相关(t=4.10,P=0.000),TPV与国际前列腺症状评分(IPSS)显著相关(t=3.87,P=0.003),TZV 与 IPSS 显著相关(t=5.40,P=0.000)。
3 讨论
随着现代生活质量提高,前列腺结石作为一种常见的前列腺疾病,受到人们普遍关注。大量文献显示[6],前列腺结石主要是一些钙化淀粉样小体聚集形成,大部分前列腺结石都处于亚临床状态,只有伴随前列腺增生或其他前列腺疾病才会引起尿潴留等相应的症状。目前对于前列腺结石的治疗普遍采用手术疗法,给患者生活质量造成严重影响[7]。关于前列腺结石的发生机制,医学上尚没有形成统一口径,前期报道普遍认为前列腺结石是由于前列腺液浓缩所致或者是前列腺腺泡和排泄管发生病变,引起尿液反流,最终导致尿液中无机盐在腺体内沉积形成结石[8]。最新研究发现[9],前列腺结石可能是由于泌尿系统感染纳米细菌,导致前列腺沉积纳米细菌分泌的矿化物质,经过长期积累形成结石。肾结石、钙化性主动脉狭窄等多种疾病都与纳米细菌独特的矿化作用有关[10],根据前列腺结石发病率随着年龄逐年增加的特点,可能是因为随着年龄的增加,前列腺感染纳米细菌的几率增加,最终导致前列腺结石的发病率逐年增加。前列腺结石大多伴随前列腺增生而被发现,关于前列腺增生的病理原因,目前尚不清楚,可能与饮食习惯、年龄、家族遗传及低体重指数等多方面因素有关。发病机制目前有人体内性激素失衡、细胞凋亡及上皮间质细胞之间相互作用等多个观点[11]。研究发现[12],将前列腺分为前纤维部、移行区、外周区和中央区4部分,正常人移行区体积仅占前列腺总体积的5%~10%,但是这一比例在良性前列腺增生患者体内达到95%,可将移行区体积(TZV)作为衡量前列腺增生程度的重要临床指标。进而通过研究TPV、TZV等良性前列腺增生临床症状与前列腺结石之间内在联系,确定二者相关性[13]。目前医学上关于这方面报道较少,普遍认为前列腺结石和前列腺增生都是引起下尿路症状的病因,且都与前列腺炎有关,但并不能直接表明前列腺结石与前列腺增生具有相关性[14]。本院通过前列腺体积与前列腺结石对比,再通过前列腺体积与前列腺结石一些临床指标对比,直接分析其相关性。
本次研究发现前列腺结石与前列腺体积密切相关,根据经直肠前列腺B超诊断结果分组,前列腺结石患者和非前列腺结石患者之间TPV、TZV、Qmax、及IPSS存在明显差异(P<0.05),两组患者在不同PSA水平下构成比差异无统计学意义(P>0.05),表明前列腺结石对PSA水平影响程度有限。进一步进行相关性研究发现,TPV、TZV与Qmax之间存在显著负相关,与以往研究结果一致。其中TPV、TZV与IPSS评分之间存在显著正相关,其内在机制是由于前列腺体积增加,引起前列腺患者最大尿流率下降,进而表现为下尿路症状严重,IPSS评分升高。
综上所述,前列腺结石与非结石患者之间Qmax、TPV、IPSS及TPV-b、TZV-b存在明显差异,且前列腺结石患者临床指标Qmax、IPSS分别与TPV和PSA显著相关,表明前列腺结石与前列腺增生具有相关性。前列腺增生体积增大,可以作为临床检查前列腺结石的一个重要指标,具有重要临床指导意义。

