经鼻空肠管肠内营养在SAP治疗的应用与护理
在急性胰腺炎特殊类型中,重症急性胰腺炎(Severe acute pancreatitis)较为常见,且该疾病的病情相对凶险,具有较高的并发症发生率和病死率。急性胰腺炎的临床特征常表现出发热、恶心呕吐,在一定程度上会对患者的生活质量造成不利影响。若患者的机体免疫功能降低和代谢异常,且自身营养较差会致使病情加重[1]。曾有专家表明,早期肠内营养支持疗法可将预后得以改善,同时将胃肠道正常结构予以维持,配合科学化的护理措施可将治疗效果显著提升[2-3]。为此,本院对经鼻空肠管肠内营养在重症急性胰腺炎治疗中的护理效果进行分析,具体情况见下文描述。
1 资料与方法
1.1 基线资料
参与本次研究的重症急性胰腺炎患者90例,时间在2017年6月—2018年6月。根据电脑随机分配的原则将所有患者均分两组,为研究组、参照组,例数分别为45例。研究组重症急性胰腺炎患者中,最大年龄为72岁,最小年龄为32岁,年龄均值为(47.38±2.43)岁。其中男性患者有32例,女性患者有13例。依据重症分级可知,20例患者为Ⅰ级,25例患者为Ⅱ级。参照组重症急性胰腺炎患者中,最大年龄为70岁,最小年龄为31岁,年龄均值为(47.79±2.47)岁。其中男性患者有30例,女性患者有15例。依据重症分级可知,22例患者为Ⅰ级,23例患者为Ⅱ级。两组重症急性胰腺炎患者的各项基线资料相比差异无统计学意义(P>0.05),具有可比性。
1.2 纳入和排除标准
纳入:患者的临床资料和随访资料完整;具有良好的依从性;疾病与SAP的诊断标准相符;家属对此研究知情并同意;上报我院伦理委员会获得批准。
排除:伴有严重器质性疾病;存在意识障碍和精神障碍;妊娠期或哺乳期女性。
1.3 方法
参照组患者接受常规护理,观察病情,严密监测各项生命体征。
研究组患者则开展综合护理,具体流程为:(1)心理疏通。多数患者放置鼻肠管会伴有不同程度的不适感,加之有较长的留观时间会致使不良情绪加重,从而降低配合度。因此,护理人员需将置管必要性进行介绍,耐心听取患者的主诉,获取信赖的同时有助于良好护患关系的构建。对患者的不良情绪进行疏导,这样可恢复治疗疾病的自信心,提升配合度。(2)鼻空肠管护理。输注营养液时需让患者保持半卧位,确保鼻空肠管位于空肠,在此期间,需避免液体在胃或十二指肠注入加重病情,防止发生呛咳或误吸。确保鼻空肠管保持通畅,营养液输入前后需利用生理盐水进行冲洗。若发生阻塞,可利用碳酸氢钠或胰酶反复冲洗[4]。另外,还需对患者的口鼻护理进行强化,避免发生口腔溃疡,从而提升舒适度。(3)肠内营养液输注的护理。在操作期间需保持无菌原则,予以短肽型肠内营养制剂,确保在24小时完成输注,其温度需维持在35~45℃,这样可将冷刺激引发的肠痉挛得以减少[5]。值得注意的是,输注开始时需少量,之后适当增加。对患者各项生命体征变化严密观察,看是否发生不良症状,如:恶心、腹泻,同时对出入量详细记录,对各项生化指标及时监测,对营养液用量及时调整。(4)并发症的观察和护理。如果患者存有腹泻、腹胀现象,在生长抑素和PPI制剂使用情况下,带来严重的肠道菌群易位、炎症反应发等,并发症现象逐渐增加,无法促使其胃肠功能平衡。加上输液的速度较快,剂量大,浓度容易发生很大改变,特别是在温度较低情况下,很容易带来腹泻、腹胀情况。一般情况下,要给予输液速度的调整,促使患者症状的有效缓解。如果存有堵管情况,不能将药物加入到营养液中,避免药物和营养液相互结合堵塞管腔。如果发现输液泵的管路被堵塞,要增加生理盐水的冲管次数,确保营养液稀释后给予输注。如果发现脱管或者是意外拔管的情况,要给予危险因素的有效评估,引导家属掌握和了解管道必要性和脱管发生的危险性,按照严格制度,给予管道外长度的测量和胶布更换,加强固定,以免意外拔管情况的发生。
1.4 观察指标 [6-8]
对比且分析两组(研究组和参照组)重症急性胰腺炎患者的各项指标,主要包括:血清白蛋白、血红蛋白。
对比且分析两组(研究组和参照组)重症急性胰腺炎患者的并发症发生率,主要包括:消化道出血、感染和腹腔脓肿。
1.5 统计学方法
选择SPSS21.0软件,用(均数±标准差)的形式表示两组重症急性胰腺炎患者的各项指标,并用t检验,对两组患者并发症发生率采用百分比形式表示,进行χ2检验,当P<0.05,差异具有统计学意义。
2 结果
2.1 两组血清白蛋白、血红蛋白比较
研究组血清白蛋白、血红蛋白高于参照组,组间数据对比差异有统计学意义(P<0.05),如表1。
表1 两组血清白蛋白、血红蛋白比较(±s)
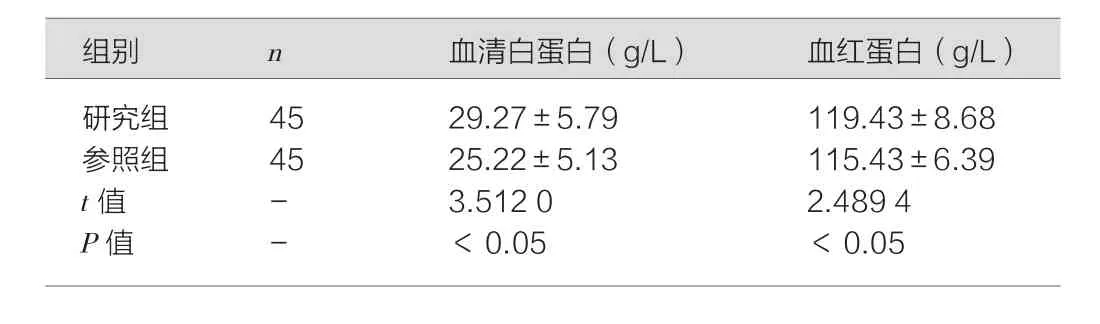
表1 两组血清白蛋白、血红蛋白比较(±s)
研究组 45 29.27±5.79 119.43±8.68参照组 45 25.22±5.13 115.43±6.39 t值 - 3.512 0 2.489 4 P值 - <0.05 <0.05
2.2 两组并发症发生率
研究组患者应用经鼻空肠管肠内营养和护理,出现并发症的患者有2例,其中1例为消化道出血,1例患者为感染,其比例为4.4%,参照组患者应用常规营养支持和护理,出现并发症的患者有8例,其中3例为消化道出血,2例患者为感染,3例患者为腹腔脓肿,比例为17.8%,组间数据对比差异有统计学意义(χ2=4.0500,P<0.05)。上述不良反应经临床用药处理后均改善,直至症状完全消失。
3 讨论
重症胰腺炎属于全身反应综合征,该类患者会伴有不同程度的代谢功能异常和胃肠功能异常,因此给予患者有效的营养支持护理至关重要。临床既往常选择肠外营养,对腺体分泌进行抑制可对胰腺“休息”起到促进作用[9]。若患者禁食时间过长会致使肠黏膜发生萎缩,加快肠上皮细胞的死亡速度,从而破坏肠黏膜屏障,致使肠功能衰竭的同时肠道菌群发生移位[10]。近年来,肠内营养支持逐渐引入临床并受到了高度认可。
早期经鼻肠管实施肠内营养支持可将胃肠道正常结构和生理功能予以维持,同时可将重症胰腺炎患者的营养状况得以改善,对肠道屏障功能予以保护,避免细菌发生移位,使并发症发生率显著降低的同时使机体免疫功能显著提高[11]。据有关资料显示,早期经鼻肠管行肠内营养支持需对时机充分掌握,多数患者住院后48小时实施肠内营养可获取显著的效果,不仅使负氮平衡予以纠正,同时可将机体免疫力增强,从而使患者的预后得以改善[12-13]。从此次数据结果可以看出,应用经鼻空肠管肠内营养的研究组,血清白蛋白、血红蛋白高于应用常规营养支持的参照组,组间数据对比差异有统计学意义(P<0.05)。从并发症发生率来看,应用经鼻空肠管肠内营养的研究组(4.4%)显著低于应用常规营养支持的参照组(17.8%),组间数据对比差异有统计学意义(P<0.05)。提示:早期经鼻肠管肠内营养支持可对蛋白质的合成起到促进作用,促使患者快速恢复,同时可将并发症发生率显著降低,使预后得以改善。
值得注意的是,早期经鼻肠管肠内营养支持需在无菌条件下操作,同时加强输注管道和护理,这样可将细菌污染得以减少。与此同时,导管固定需关注,避免导管发生意外脱落和拔出,使患者痛苦增加。
总之,在重症急性胰腺炎治疗中应用经鼻空肠管肠内营养和护理,可将并发症发生率显著降低。

