TIPS治疗门静脉高压合并上消化道出血的疗效观察
侯继野 姜杨 葛明 李昆鹏
门静脉高压是一组症候群,其主要病因多为肝硬化导致,被称为肝硬化门静脉高压(PHT)。病理生理变化为门静脉压力的持续性升高,表现为门-体静脉间侧支循环开放,临床可表现为腹壁和食管静脉曲张、脾大以及脾功能亢进、肝功能失代偿和腹水等症状[1-2]。由于胃底食管静脉曲张,容易发生破裂,一旦破裂,则可引起严重的急性上消化道出血(UGH),称为PHT合并UGH,临床上极为凶险,危害患者生命[3-4]。因此对PHT进行早期预防并发症以及持续有效的治疗极为重要,对于PHT的治疗方式较多,主要包括药物治疗、内镜治疗、介入治疗、三腔二囊管止血以及外科治疗[5]。目前运用较好的为介入治疗,包括胃冠状静脉栓塞术(GCVE)以及经颈静脉肝内门体分流术(TIPS)。两种方式均能起到对门静脉分流和断流的双重效果,可有效控制因食管静脉曲张破裂导致的大出血,还可消除腹水和改善脾功能亢进等临床症状[6],但将两者联合运用到PHT合并UGH患者的研究还较少,因此,我科开展该项研究,探索TIPS联合GCVE对PHT合并UGH患者的临床效果以及对血流学的影响。
1 资料与方法
1.1 一般资料
选取2017年4月—2018年5月确诊为PHT合并UGH的61例患者,随机分为对照组30例和治疗组31例。治疗组患者年龄37~86岁,平均(47.3±14.9)岁,男17例,女14例;Child-Push分级:A级20例,B级11例;病因分类:肝炎12例,酒精性9例,胆汁性5例,其他5例。对照组患者年龄36~86岁,平均(46.9±14.3)岁,男16例,女14例;Child-Push分级:A级19例,B级11例;病因分类:肝炎11例,酒精性8例,胆汁性6例,其他5例。两组患者性别、年龄、Child-Push分级以及病因差异无统计学意义,P>0.05,可纳入同一研究。
1.2 纳入标准
(1)确诊为PHT;(2)≥1次上消化道出血病史(呕血、便血等);(3)同意进入该研究并签署知情同意书;(4)内科治疗无效;(5)通过伦理委员会批准。
1.3 排除标准
(1)严重肝性脑病患者;(2)严重凝血障碍者;(3)合并其他出血性疾病者;(4)肿瘤恶病质患者。
1.4 手术方法
术前作常规实验室检查:血、尿、大便常规,凝血四项、心电图、胸片等;完善急症胃镜、腹部彩超或CT/MRI及门静脉成像等检查;术前30 min预防性应用抗生素。对照组采用胃冠状静脉栓塞术(GCVE)方式,治疗组在此基础上联合经颈静脉肝内门体分流术(TIPS)。
1.4.1 TIPS 患者局部麻醉,穿刺右侧股动脉,将5F导管插入肠系膜上动脉,经导管注入罂粟碱30 mg后进行门静脉造影以确定门静脉及其分支的解剖位置以及血流情况。紧接着穿刺右侧颈内静脉,将Rupus-100(美国COOK公司)引入下腔静脉肝段,5F导管进入肝静脉造影,证实无误后进行压力测定并计算PPG。然后用球囊导管扩张门静脉与肝静脉间的肝实质。测量肝静脉与门静脉问的距离,植入8mm自膨式金属支架,再次门静脉造影观察支架位置、形态及分流情况,测定术后PVP,计算术后PPG,确保均达到<12 mmHg。术毕拔鞘,穿刺点进行消毒压迫包扎。
1.4.2 GCVE 根据TIPS术中球囊扩前门静脉造影所示曲张静脉来源、粗细及数量的情况,选择金属纤毛栓塞弹簧圈(metal ciliary coil,MCC)行 GCVE。
两组患者术后均保持半卧位,不低于24 h,并保持大便通畅,低蛋白饮食,常规术后抗生素以及阿司匹林、华法林抗凝治疗。
1.5 观察指标
(1)比较手术前后PVP以及PPG;(2)比较手术前后门静脉内径、门静脉主干压、门静脉流速等血流学指标;(3)记录术后并发症情况。
1.6 统计学方法
采用SPSS22.0统计学软件分析数据。计量资料以(±s)表示,采用t检验;计数资料以率(%)表示,采用χ2检验。P<0.05表示差异有统计学意义。
2 结果
2.1 两组患者手术前后 PVP、PPG 比较
术后两组患者PVP、PPG均较术前下降,但与对照组相比,治疗组PVP、PPG降低更多,差异均有统计学意义(P<0.05)。见表1。
表1 两组患者手术前后PVP、PPG比较(±s)
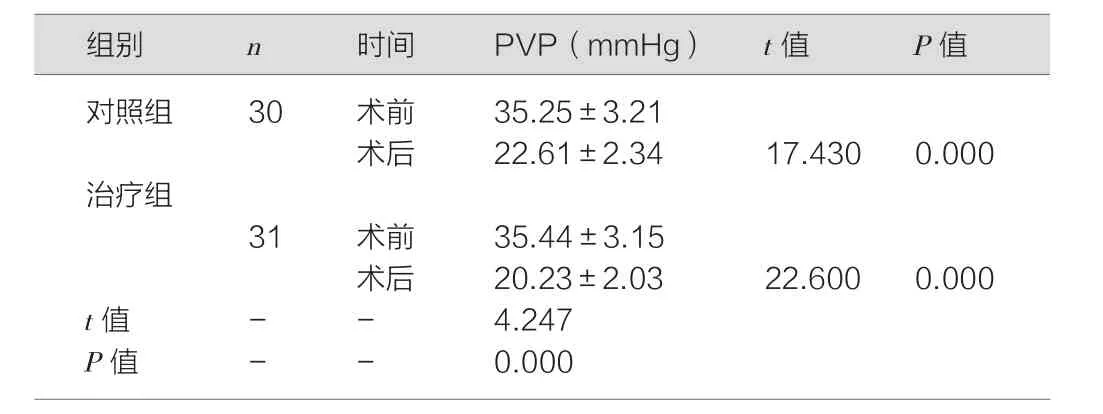
表1 两组患者手术前后PVP、PPG比较(±s)
对照组 30 术前 35.25±3.21术后 22.61±2.34 17.430 0.000治疗组31 术前 35.44±3.15术后 20.23±2.03 22.600 0.000 t值 - - 4.247 P值 - - 0.000
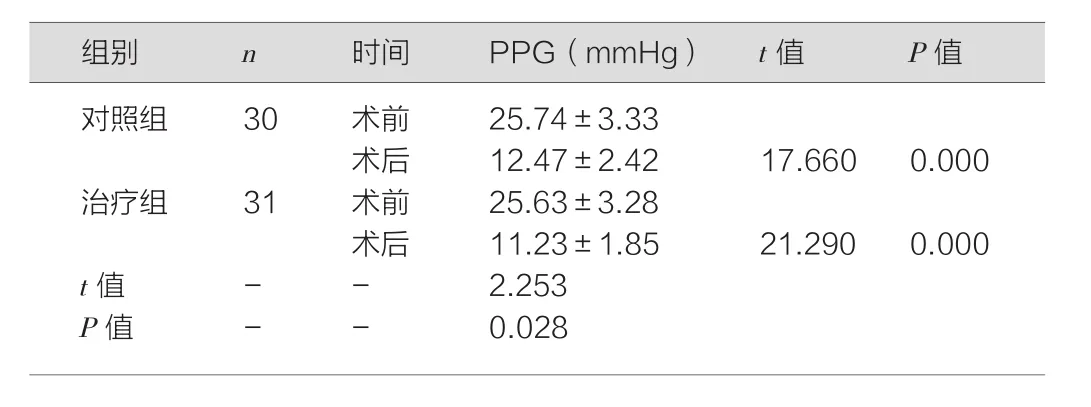
表1续
2.2 两组患者手术前后血流学指标比较
治疗后,两组患者血流学各项指标均改善,但与对照组相比,治疗组改善更优,差异均有统计学意义(P<0.05)。见表2,表3,表 4。
2.3 两组术后并发症比较
治疗组术后并发症少于对照组,差异具有统计学意义(P< 0.05)。见表 5。
3 讨论
上消化道出血(UGH)包括食管、胃、十二指肠等病变引起的出血,可见于胃癌,胃十二指肠溃疡以及肝硬化门静脉高压(PHT),临床以呕血或黑便为主诉,大出血还可导致因血容量减少造成的急性周围循环衰竭,是消化内科常见的急症,病死率极高[7-8]。因此,对于PHT合并UGH的患者应尽快今早的治疗,目前临床上治疗方法较多,但介入放射技术因其创伤较小,越来越广泛地应用于临床。主要采用介入的方式进行[9]。目前运用较好的为介入治疗,包括胃冠状静脉栓塞术(GCVE)以及经颈静脉肝内门体分流术(TIPS)。TIPS可通过将肝内血流进行分流从而有效地降低门静脉的压力,从而消除因血流淤滞导致的门静脉血栓[10-11]。相关研究表明TIPS联合GCVE能够将门静脉分流和断流作用互为补充,有助于预防术后新的侧支血管生成导致的再出血[12],但将两者联合运用到PHT合并UGH患者的研究还较少,因此,我科开展该项研究,探索TIPS联合GCVE对PHT合并UGH患者的临床效果以及对血流学的影响。
表2 两组患者手术前后门静脉内径比较(±s)
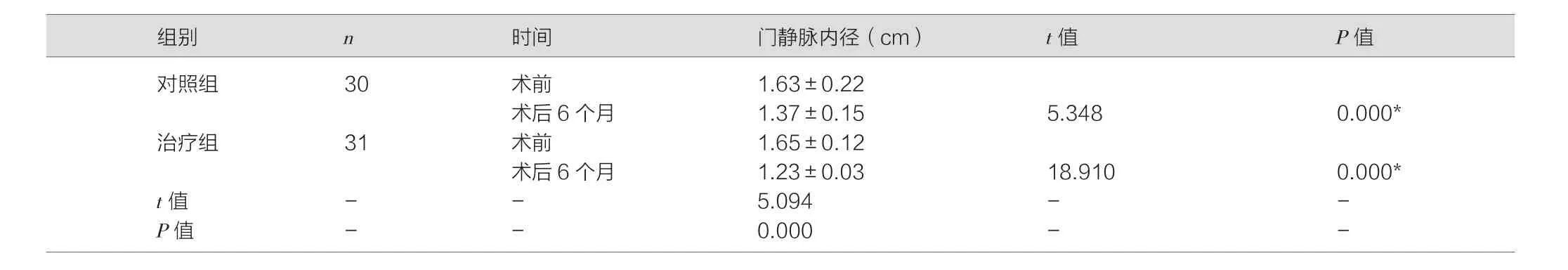
表2 两组患者手术前后门静脉内径比较(±s)
对照组 30 术前 1.63±0.22术后6个月 1.37±0.15 5.348 0.000*治疗组 31 术前 1.65±0.12术后6个月 1.23±0.03 18.910 0.000*t值 - - 5.094 - -P值 - - 0.000 - -
表3 两组患者手术前后门静脉主干压比较 (±s)
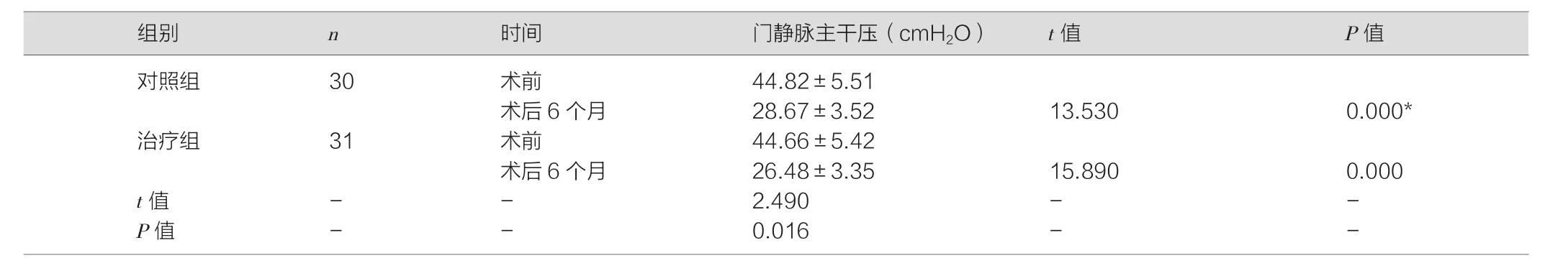
表3 两组患者手术前后门静脉主干压比较 (±s)
对照组 30 术前 44.82±5.51术后6个月 28.67±3.52 13.530 0.000*治疗组 31 术前 44.66±5.42术后6个月 26.48±3.35 15.890 0.000 t值 - - 2.490 - -P值 - - 0.016 - -
表4 两组患者手术前后门静脉流速比较 (±s)
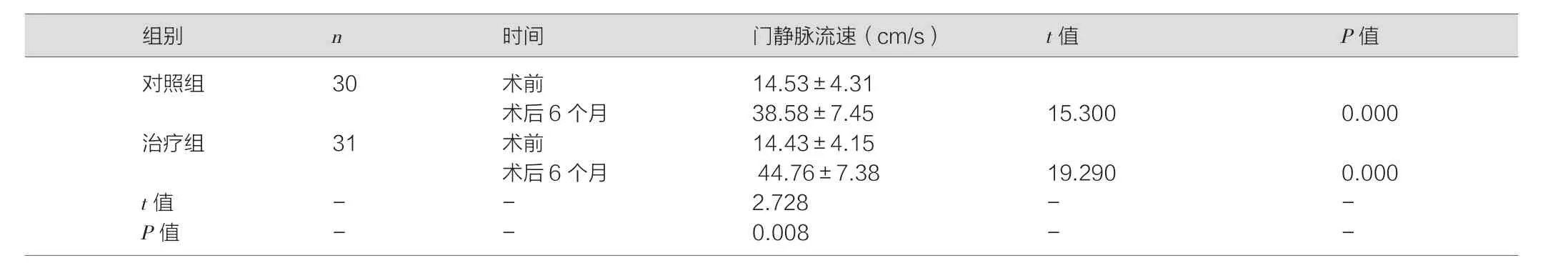
表4 两组患者手术前后门静脉流速比较 (±s)
对照组 30 术前 14.53±4.31术后6个月 38.58±7.45 15.300 0.000治疗组 31 术前 14.43±4.15术后6个月 44.76±7.38 19.290 0.000 t值 - - 2.728 - -P值 - - 0.008 - -
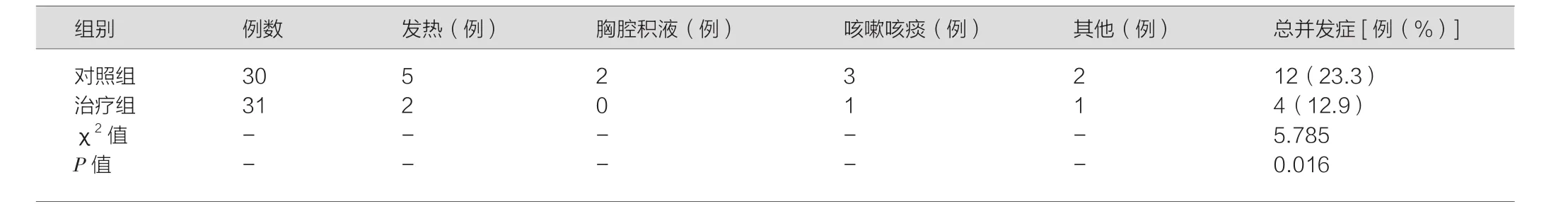
表5 两组术后并发症比较
结果显示:术前,两组各项指标均差异无统计学意义(P>0.05)。术后两组患者PVP、PPG均较术前下降,但与对照组相比,治疗组PVP、PPG降低更多,差异均有统计学意义(P<0.05),表明TIPS与GCVE联合治疗可更加有效降低门静脉压力;治疗后,两组患者血流学各项指标均改善,但与对照组相比,治疗组改善更优,差异均有统计学意义(P<0.05),表明联合手术方式可更好地减少门静脉内径,且有效增加门静脉流速;且治疗组术后并发症更少,差异具有统计学意义(P<0.05),表明联合治疗可减少术后风险。
综上所述:与单用GCVE术相比,联合TIPS与GCVE共同治疗PHT合并UGH的患者,更加安全有效,减少术后风险。

