银蒲八正散加减联合头孢克洛治疗女性湿热下注型复发性尿路感染的临床观察*
李 娜,王 坤,郭 双,李 琦
(云南中医药大学第一附属医院/云南省中医医院肾内科,云南 昆明 650021)
复发性尿路感染(recurrent urinary tract infection,RUTI)是指半年内发作2次以上或1年内发作3次及以上的泌尿系统感染[1]。女性由于生理解剖因素影响,是该病的高危人群。据统计,绝经期女性泌尿系统感染的年发生率为8%~10%[2]。该病迁延不愈可导致慢性肾功能不全等并发症,严重影响患者的生活质量。西医治疗尿路感染主要运用抗菌药物控制感染症状,对于单纯性或初发性尿路感染治疗效果明显,可快速控制病情,但对于反复发作的尿路感染,在患者长期使用大量抗生素后产生耐药,效果不够理想,且副作用较多[3]。李琦教授为云南省名中医,云南省第四批中医药师带徒工作指导老师,在治疗RUTI的经验中,结合宋代《太平惠民和剂局方》中八正散,运用银蒲八正散加减治疗RUTI,效果颇佳,现报道如下。
1 资料与方法
1.1 临床资料 选择2016年12月-2018年12月期间在云南中医药大学第一附属医院门诊及住院确诊为RUTI的女性患者共80例,采用随机数字表将2组患者随机分为治疗组和对照组各40例。其中,治疗组年龄 28~72岁,平均(61.46±7.52)岁,过去 1年发生尿路感染的次数3~6次,平均(3.88±1.21)次,中段尿培养阳性者17例,占42.5%,细菌以大肠埃希菌为主,共13例,粪肠球菌3例,铜绿假单胞菌1例,肺炎克雷伯1例,合并支原体感染3例;对照组年龄26~74岁,平均(62.83±8.26)岁,过于 1年发生尿路感染的次数 3~7次,平均(3.94±1.06)次,中段尿培养阳性者16例,占40.0%,细菌以大肠埃希菌为主,共13例,粪肠球菌2例,铜绿假单胞菌1例,肺炎克雷伯1例,合并支原体感染4例。经统计学分析,2组患者一般资料比较差异无统计学意义,具有可比性。本研究已获本院伦理会批准(审批编号:云南省中医医院[2017]论审字(003)号-科研)。
1.2 诊断标准
1.2.1 西医诊断标准 参考2015版尿路感染诊断与治疗中国专家共识[4]制定:6个月内尿路感染发作次数≥2次或1年内发作次数≥3次;清洁中段尿尿沉渣检查白细胞10/HP或清洁中段尿细菌定量培养细菌菌落数105mL。本研究全部选择1年内发作次数≥3次的患者。
1.2.2 中医诊断标准 参考《中药新药治疗泌尿系感染的临床研究指导原则》[5]:主症:小便频数、淋漓涩痛、尿道灼热刺痛;次症:尿频、尿急、尿痛、少腹拘急;舌象:舌质红,苔黄或黄腻。主症具备2项及以上,参考次症、舌象即可辨证。
1.3 纳入标准 ①符合以上中医及西医诊断标准者;②中段尿培养菌落计数≥105CFU/mL;③近3个月未使用抗生素治疗者;④年龄18~75岁;⑤能坚持试验、知情同意并签署知情同意书者。
1.4 排除标准 ①患有严重肝、肾、心、脑等严重器质性病变者;②并有尿路结核者或为非细菌感染者(如真菌衣原体感染等);③患有恶性肿瘤者;④对相关抗生素类药物过敏者;⑤处于月经期者;⑥入组后不能按规定用药、中途退出者或失访者均予以排除,没有纳入研究。凡符合排除标准中1条及以上者予以排除。
1.5 治疗方法 对照组患者根据药敏试验,予敏感抗生素治疗2周至尿常规转阴,再口服头孢克洛胶囊(礼来苏州制药有限公司生产,国药准字H0983030)0.25 g,每8小时1次,以维持治疗6周。在此基础上,治疗组加用银蒲八正散口服。银蒲八正散组成:金银花15 g,蒲公英15 g,炒黄柏15 g,炒栀子10 g,萹蓄15 g,瞿麦 15 g,车前草 15 g,滑石 15 g,石韦 15 g,通草10 g,大黄 10 g,金钱草15 g,炒神曲 30 g,焦山楂15 g,甘草 5 g,小蓟 15 g,白茅根 30 g,炒枳实 15 g,淡竹叶10 g,芦根10 g。以上中药由我院煎药室统一煎药,每剂煎400 mL,分2次早晚饭后1h温服。
1.6 观察指标 通过流式细胞检测技术,在我院采集患者空腹晨血,观察治疗前后患者外周血T淋巴细胞亚群情况。观察2组患者临床症状缓解时间,临床症状消失时间;观察患者小便频数、淋漓涩痛、尿道灼热刺痛3个症状的改善情况,根据无、轻、中、重分别记作0、2、4、6分。治疗前、治疗1周后及治疗结束时进行统计比较,所有患者随访6个月以上,观察治疗疗效。对不良反应进行记录并分析。
1.7 疗效判定指标 根据《中药新药临床研究指导原则》[6]制定。痊愈:中医临床症状体征消失或基本消失,证候积分减少≥95%,尿常规白细胞计数<10HP,尿菌定量检查(-),随访6个月无复发;显效:中医临床症状体征明显改善,证候积分减少70%~95%,尿常规正常或接近正常,尿菌定量检查(-);有效:中医临床症状体征均有好转,证候积分减少 30%~70%,尿常规检查显著改善,尿菌定量检查偶有(+);无效:中医临床症状体征均无明显改善,甚或加重,证候积分减少<30%,尿常规无明显改善,尿菌定量检查(+),或半年内复发尿路感染,且为同一菌种。总有效率=(痊愈例数+有效例数)/总例数×100%。
1.8 统计学分析 采用SPSS19.0软件对数据进行统计学处理,计量资料符合正态分布,用均数±标准差(±s)表示,比较用t检验;计数资料采用χ2检验。P<0.05为差异具有统计学意义。
2 结果
2.1 2组疗效比较 经过2周的治疗,随访6~9个月,平均(7.23±0.84)个月,治疗组的有效率为90.0%,对照组有效率为62.5%,治疗组有效率优于对照组,差异具有统计学意义(P<0.05)。结果见表1。

表1 2组疗效比较
2.2 中医症状评分比较 治疗前2组患者小便频数、淋漓涩痛、尿道灼热刺痛症状评分比较无统计学意义(P>0.05),治疗1周后和治疗结束,治疗组小便频数,淋漓涩痛、尿道灼热刺痛评分较对照组均明显好转,差异具有显著统计学意义(P<0.01)。结果见表2。
表2 2组中医症状评分比较(±s,n=40)
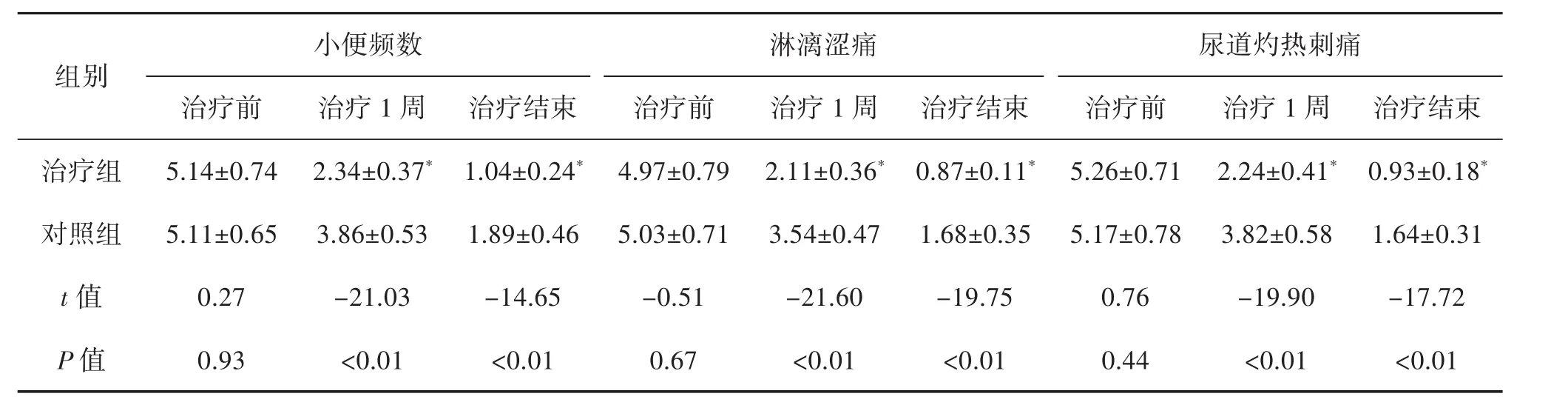
表2 2组中医症状评分比较(±s,n=40)
注:与对照组治疗后比较,*P<0.01
小便频数 淋漓涩痛 尿道灼热刺痛组别治疗前 治疗1周 治疗结束 治疗前 治疗1周 治疗结束 治疗前 治疗1周 治疗结束治疗组 5.14±0.74 2.34±0.37* 1.04±0.24* 4.97±0.79 2.11±0.36* 0.87±0.11* 5.26±0.71 2.24±0.41* 0.93±0.18*对照组 5.11±0.65 3.86±0.53 1.89±0.46 5.03±0.71 3.54±0.47 1.68±0.35 5.17±0.78 3.82±0.58 1.64±0.31 t值 0.27 -21.03 -14.65 -0.51 -21.60 -19.75 0.76 -19.90 -17.72 P 值 0.93 <0.01 <0.01 0.67 <0.01 <0.01 0.44 <0.01 <0.01
2.3 临床症状缓解时间、临床症状消失时间 治疗组症状缓解时间和症状消失时间均明显低于对照组,差异具有显著统计学意义(P<0.01)。结果见表3。
2.4 2组患者T淋巴细胞亚群比较 治疗前2组患者外周血 CD3+、CD4+、CD8+和 CD4+/CD8+比较差异无统计学意义,治疗后,治疗组CD4+、CD8+和CD4+/CD8+改善情况明显优于对照组,差异具有统计学意义(P<0.05)。结果见表 4。
表3 2组患者临床症状缓解时间、临床症状消失时间(±s,d)

表3 2组患者临床症状缓解时间、临床症状消失时间(±s,d)
注:与对照组比较,*P<0.01
组别 n治疗组 40症状缓解时间3.34±1.03*症状消失时间7.59±1.47*对照组 40 5.11±1.76 12.18±1.68 t值 -7.76 -18.39 P值 <0.01<0.01
表4 2组患者T淋巴细胞亚群比较(±s)

表4 2组患者T淋巴细胞亚群比较(±s)
注:与对照组治疗后比较,*P<0.01
CD3+(×106个/dL)CD4+(×106个/dL)CD8+(×106个/dL)CD4+/CD8+组别 n治疗前 治疗后 治疗前 治疗后 治疗前 治疗后 治疗前治疗组 40 71.48±6.14 71.93±5.82 34.83±3.42 43.28±2.80* 28.49±2.47 23.04±2.04* 1.22±0.14 1.88±0.17*对照组 40 72.27±5.68 71.52±5.45 34.15±3.61 37.26±2.37 28.13±2.63 27.64±2.38 1.21±0.13 1.35±0.14 t值 -0.84 0.46 1.22 14.68 0.89 -13.13 0.47 20.31治疗后P值 0.40 >0.051.24 <0.01 0.41<0.01 0.41 <0.01
2.5 不良反应 2组患者无1例脱落病例,全部完成随访,均未出现明显不良反应。
3 讨论
尿路感染属于黏膜感染相关性疾病,多见于女性,是临床常见病和多发病。其发病原因与机体免疫功能降低、黏膜保护屏障破坏、黏膜免疫功能紊乱等多种原因相关。头孢克洛为β-内酰胺类抗生素,头孢菌素类药,可用于对头孢克肟敏感的链球菌属(肠球菌除外),肺炎球菌、淋球菌、卡他布兰汉球菌、大肠杆菌、克雷伯杆菌属、沙雷菌属、变形杆菌属及流感杆菌等引起的细菌感染性疾病[7],临床常用于治疗泌尿道感染[8],对绝大数的革兰阳性菌和革兰阴性菌有效。但对于复发性尿路感染,单纯西医治疗难以除根。我科结合自身优点,采用中西医结合治疗,可标本兼治、解除病痛、消除病根,同时可避免长期使用抗生素所产生的耐药性及不良反应,获得临床医师的认可。
根据RUTI的临床症状,可将其归于中医学“淋证”的范畴,在《金匮要略·五脏风寒积聚病》中将其病因归纳为“热在下焦”。《丹溪心法·淋》篇亦认为:“淋有五,皆属乎热”。李琦教授在多年的临床工作中,结合前人经验,总结出淋证的基本病机皆因湿热蕴结下焦,肾与膀胱气化不利所致。该病初起多以湿热为主,如治疗不及时、迁延日久,可损伤正气,而形成虚实夹杂的证候。故在临床治疗中,应及早治疗,在疾病初期,重在清利湿热、兼以健脾、补肾、化瘀等。
八正散出自宋代《太平惠民和剂局方》,方中木通、滑石、车前子、瞿麦、萹蓄均为利水通淋之品,清利湿热;栀子清泄三焦湿热,大黄泄热降火,甘草调和诸药而止痛。以上诸药,具有清热泻火,利水通淋之功[9],临床常用于泌尿道感染的治疗[10]。李琦教授在运用该方时,并不拘执于原方的用量,而是按具体情况而定。治疗湿热下注型RUTI时,在原方基础上加用金银花、蒲公英以增强清热通淋。金银花性甘,寒。归肺、心、胃经。有清热解毒,疏散风热的功效。现代药理研究表明其有抗病原微生物,提升免疫功能[11]。蒲公英性苦,甘,寒。归肝、胃经。有清热解毒、消痈散结、利湿通淋的功效。现代药理研究发现,蒲公英有广谱抑菌作用,可不同程度地抑制革兰氏阳性菌、革兰氏阴性菌及真菌等[12]。车前子强于疏肝滋肾兼有明目作用,车前草强于清热解毒兼有清血热作用,故将原方中车前子改为车前草;原方中木通的现代药理研究认为其有肾毒性,存疑需待进一步研究,为安全起见,改木通为通草。而本方中苦寒与清利药偏多,易损伤脾胃,在配伍时加入炒神曲、焦山楂以健脾暖胃。
本研究显示,观察组患者口服银蒲八正散加减,配合抗生素治疗,可显著提高总有效率,治疗1周后和治疗结束时,治疗组小便频数、淋漓涩痛和尿道灼热刺痛评分较对照组均明显好转,症状缓解时间和症状消失时间均明显低于对照组,差异均有显著统计学意义(P<0.01)。
现代医学认为,RUTI的发病机理与细胞免疫功能、T淋巴细胞亚群比例失调有关,当免疫力下降,尿路感染可反复发作[13]。外周血T淋巴细胞包括CD4+、CD8+和CD4+/CD8+等,是重要的免疫细胞群[14]。CD4+细胞可促进免疫细胞增殖,CD8+细胞则可抑制B细胞产生抗体,减少免疫细胞。因此CD4+/CD8+可用以评价细胞免疫的平衡性[15-16]。综上,外周T淋巴细胞亚群可抵抗病原菌感染,清除病原菌,防止RUTI的发生。因此,在RUTI的治疗中,改善患者机体内的细胞免疫功能,可取得较好效果[17]。本研究中,经过口服中药联合抗生素,治疗组患者外周血CD4+、CD8+和CD4+/CD8+得到明显改善,患者免疫力提高,可减少复发。与对照组相比,差异均具有显著统计学意义(P<0.01)。
中医在治疗复发性尿路感染中有较好疗效,我国学者此前也做了较多相关研究。刘麒等[18]采用中西医结合方式治疗RUTI,观察组采用抗菌治疗+口服中药+外治,可减少尿常规恢复正常的时间,减少复发。郑桂敏等[19]使用加减瓜蒌瞿麦丸治疗RUTI,对照组采用呋喃妥因,结果提示,中药能显著提高患者免疫力,防治疾病复发,效果明显优于对照组。刘佳丽等[20]采用强肾灸外治疗RUTI,效果优于单用抗生素治疗,患者的临床症状缓解程度和缓解时间均优于对照组。以上研究与本研究结果一致,证实中药在治疗RUTI效果较好。
综上所述,自拟银蒲八正散加减具有清热通淋、利水泻火的功效,结合抗生素治疗女性湿热下注型复发性尿路感染效果明显,值得临床借鉴。

