2012—2017年某院耐碳青霉烯肺炎克雷伯菌变迁及耐药性
王娜 阎彦 杨文明 张珍珍 魏颖 魏鹍
(秦皇岛市第一医院药学部,秦皇岛 066000)
肺炎克雷伯菌(Klebsiella pneumoniae,KP)是临床上常见的条件致病菌之一,是引起医院感染的重要病原菌。近年来,随着碳青霉烯类抗菌药物的广泛应用,耐碳青霉烯肺炎克雷伯菌(carbapenemresistantKlebsiella pneumoniae,CRKP)在全世界范围内广泛播散,已成为抗感染治疗的重大威胁[1-2]。我国CHINET数据显示,CRKP检出率从2005年的2.9%上升至2014年的13.4%[3],且存在地域差异性,东北地区的发生率最低,而西部地区的发生率最高[4]。由于细菌耐药性存在地域性差异,不同地区及不同医院分离的细菌对抗菌药物的耐药性不同。本文对某院2012—2017年的CRKP流行趋势、分布特点及耐药性进行探讨,以期为临床合理用药提供参考。
1 资料与方法
1.1 细菌鉴定及药敏试验
菌株来源于样本医院住院患者2012年1月—2017年12月检验科细菌室的数据,剔除同一患者的重复菌株,肺炎克雷伯菌的鉴定采用VITEK-2 Compact全自动微生物系统,药敏试验采用MIC法,按临床和实验室标准化协会(CLSI)2012—2017年相关检验标准和操作规范判定,KP对亚胺培南或美罗培南任一药物耐药即判定为CRKP。
1.2 抗菌药物用药数据
来源于同期住院患者,限定日剂量(defined daily dose,DDD)依据WHO规定的剂量,以DDD/100人天表示抗菌药物使用强度。本研究中的碳青霉烯类抗菌药物包括亚胺培南和美罗培南。
1.3 统计方法
使用SPSS 11.5软件进行统计分析,数据行χ2检验和Spearman相关性分析,P<0.05为差异有统计学意义。
2 结果
2.1 CRKP检出率的年度变迁
6年共检出1911株肺炎克雷伯菌,280株为CRKP。CRKP检出率由2012年的0.4%逐步上升至2017年的29.5%,峰值出现在2016年的31.3%。经检验,与2012年相比,2015年(χ2=18.195,P=0)、2016年(χ2=99.322,P=0)、2017年(χ2=96.606,P=0)CRKP检出率均明显增加,见表1。
2.2 CRKP的标本分布
280株CRKP中,绝大多数来自痰标本(135株,占48.2%),其余为血标本(38株,13.6%)、尿标本(32株,11.4%)、引流物(31株,11.1%),伤口分泌物(24株,8.6%)、胸腹水(15株,5.4%)和其他标本(5株,1.8%)。
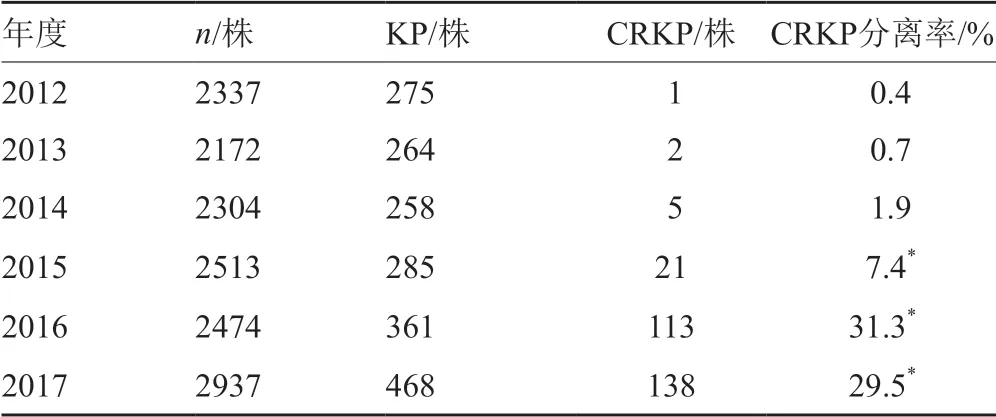
表1 2012—2017年CRKP检出率变化趋势Tab.1 Trend of annual CRKP isolation from 2012 to 2017
2.3 CRKP的科室分布
1911株KP中,508株来自重症监护病房(ICU),碳青霉烯耐药161株,CRKP分离率31.7%;1403株来自非ICU,碳青霉烯耐药为119株,CRKP的分离率为8.5%,ICU的分离率明显高于非ICU(χ2=160.680,P=0)。CRKP检出数在10株以上的科室包括外科ICU(123株,占43.9%)、内科ICU(37株,占13.2%)、呼吸内科(24株,占8.6%)、神经外科(23株,占8.2%)、普通外科(14株,占5.0%)、泌尿外科(11株,占3.9%)和老年科(10株,3.6%)。
2.4 CRKP检出率与抗菌药物用量的相关性
以半年为时间间隔,分别对抗菌药物总用药强度及主要作用于革兰阴性菌抗菌药物使用强度与CPKP检出率行相关性分析,结果CRKP的检出率与碳青霉烯类、第三代头孢菌素、青霉素及酶抑制剂复方制剂用量呈现明显的正相关,而与喹诺酮类、氨基糖苷类及抗菌药物的总用药强度无关(表2)。
2.5 肺炎克雷伯菌对常用革兰阴性菌抗菌药物的耐药性
结果表明,CRKP株对头孢菌素类、氟喹诺酮类、碳青霉烯类、青霉素复方制剂的耐药率均超过90%,对氨基糖苷类的耐药率也超过75%,呈现多重耐药。而非CRKP株对大多数药物较为敏感,除了头孢曲松外,耐药率均低于30%(表3)。
3 讨论
自2011年CRKP在我国首次报道以来,呈现持续上升趋势,已成为我国院内感染的重要细菌之一。本文结果显示,6年来,该院CRKP检出率逐年上升,至2016年开始已经达到30%,高于同期CHINET的15.4%~17.9%[5]和叶丽艳等[6]报道的19.5%,与韩逸超[7]报道的30.1%相似。说明该院CRKP的上升趋势较突出,应引起高度注意。
长期住院、机体功能差、侵袭性操作及大量使用抗菌药物等均是CRKP发生的危险因素[8-9]。本文发现CRKP在ICU的分离率明显高于普通病房,这与入住ICU的患者常同时具备这些危险因素有关。CRKP还常分离自ICU外的病区,如老年病区和外科病区等[7,10-11]。本研究也发现,除ICU外,呼吸病房、外科病房和老年病房也常检出CRKP。提示CRKP的分布具有播散性,应对CRKP的同源性进行分析,以采取有力的措施进行防控。
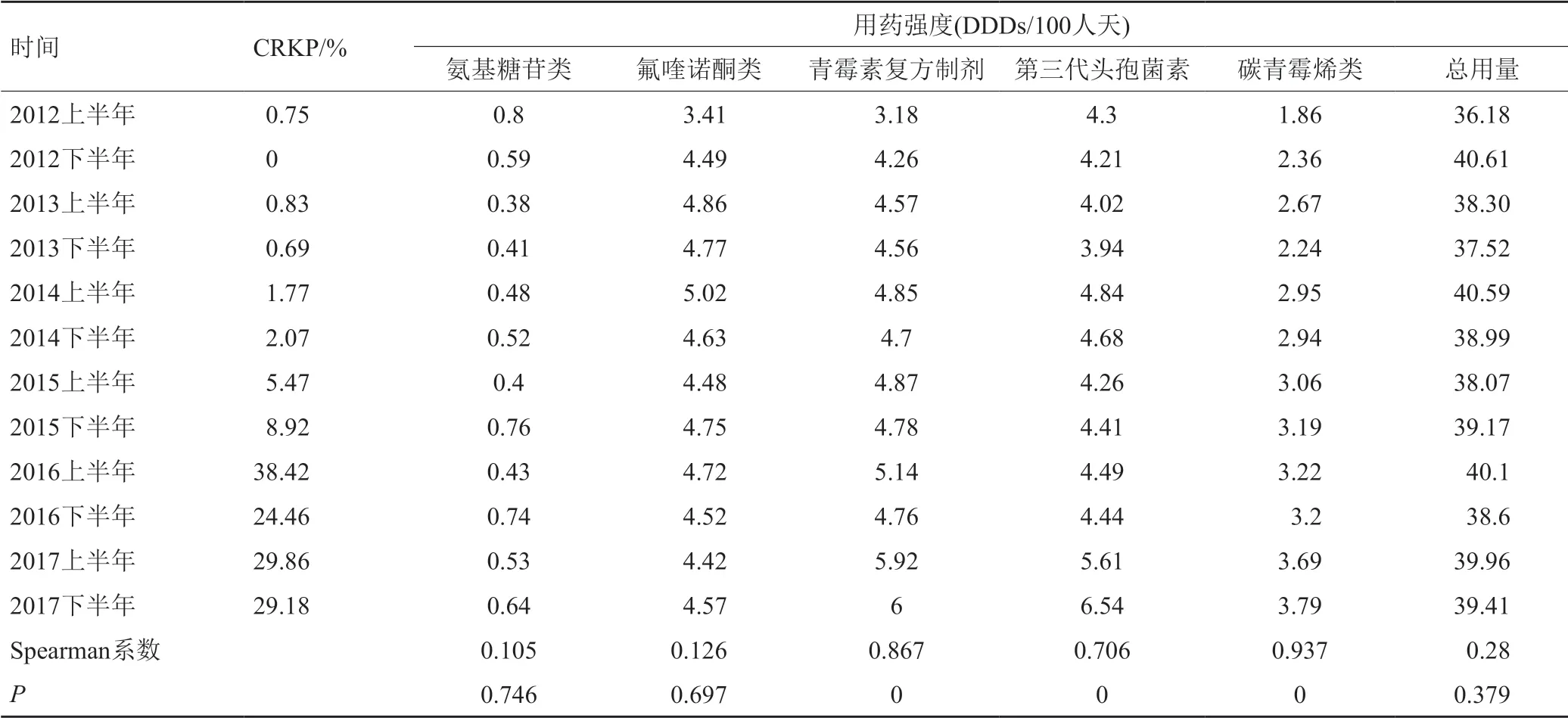
表2 CRKP检出率与常用抗革兰阴性菌抗菌药物的相关性Tab.2 The relationship of CRKP isolation with the anti-Gram-negative bacterial antibiotics
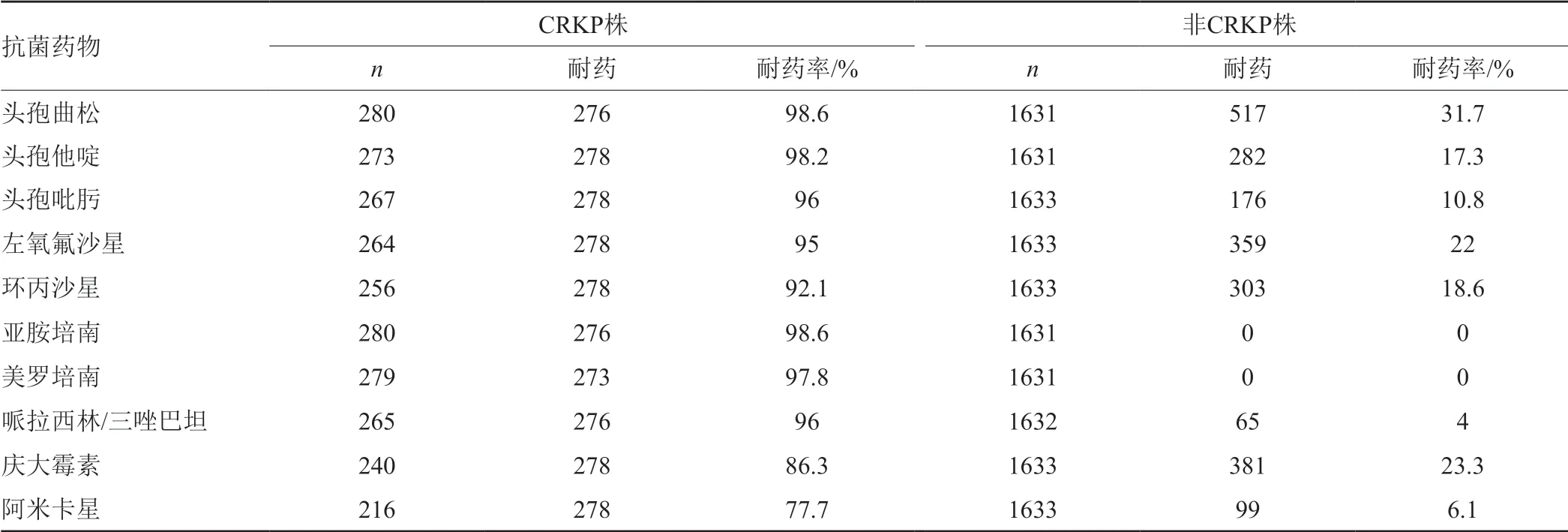
表3 肺炎克雷伯菌对常用抗革兰阴性菌抗菌药物的耐药率Tab.3 Resistance rates of CRKP to anti-Gram-negative bacterial antibiotics
抗菌药物暴露是多重耐药菌发生的一个重要的危险因素。本研究通过6年的分析发现,CRKP的分离率与同期广谱头孢菌素类、碳青霉烯类和青霉素酶抑制剂复方制剂的用量有明显的相关性,但未发现CRKP分离率与氨基糖苷类和氟喹诺酮类之间的相关性。有关抗菌药物使用与CRKP发生的关系研究,结果较为复杂,暴露于碳青霉烯类、糖肽类、氟喹诺酮类、抗假单胞青霉素类、广谱头孢菌素类等都有报道与CPKP的感染/定植有关[12-14],但也有研究表明[15]氟喹诺酮类与CRKP的发生没有相关性,还有研究[16]发现抗菌药使用不是CRKP感染的危险因素。由于以上报道多数为病例对照研究,观察时间较短,纳入病例较少,对抗菌药物用量与CRKP相关性需要大规模长时间的研究确证。
耐碳青霉烯类肺炎克雷伯菌从20世纪90年代出现以来,迅速在世界范围内播散。产碳青霉烯酶是肺炎克雷伯菌对碳青霉烯类耐药的最主要机制,该酶能水解碳青霉烯类、青霉素类、头孢菌素类及单环β-内酰胺类,而且通常情况下携带着对氟喹诺酮类和/或氨基糖苷类的耐药基因[17]。本研究发现,非CRKP株对除头孢曲松外的常用抗革兰阴性抗菌药物耐药率均低于30%,可以经验性选择用药的品种相对较多;而CRKP株具有多重耐药性,对常用β-内酰胺类抗菌药物的耐药率均超过95%,对氨基糖苷类和喹诺酮类也具有较高的耐药率,具有多重耐药性,与多项研究[18-19]一致。临床可选用的抗菌药物非常有限,以多黏菌素、替加环素和碳青霉烯类为基础联合其他抗菌药物的研究报道较多,但临床研究证据不足[20]。因此应重点加强对CRKP的防控,包括在重点部门持续开展CRKP目标性监测,加强抗菌药物管理;加强手卫生、物体表面的清洁、消毒;对CRKP感染或定植者进行单间或合并隔离等措施,以减少耐碳青霉烯肺炎克雷伯菌菌株的播散和流行。