经阴道与经腹行良性卵巢囊肿切除术临床效果对比
陈树萍
作者单位:733000 甘肃省武威市凉州医院妇产科
卵巢囊肿在广义上属于卵巢肿瘤中的一种,多见于20~50岁女性,是一种常见的生殖器官疾病。卵巢囊肿存在不同形态和性质,即单侧性或双侧性、单一型或混合型、良性或恶性、囊性或实质性,其中囊性多见[1]。良性卵巢囊肿患者大部分采取手术切除治疗,不同入路切除的效果存在差异,经阴道和经腹良性卵巢囊肿切除术在临床上应用广泛[2]。为探讨两种入路切除的临床效果,选择131例良性卵巢囊肿患者进行随机对照研究,现报道如下。
1 材料与方法
1.1 一般资料选取2016年3月~2017年10月我院收治的131例良性卵巢囊肿患者为研究对象,纳入标准[3]:①符合中华医学会妇产科学会制定的卵巢囊肿相关诊断标准,且经彩色多普勒超声检查确诊;②术前相关检查无恶性肿瘤征象;③符合手术适应证;④患者知情同意。排除标准[4]:①有腹部手术史者;②囊肿直径≥10cm者;③合并其他恶性肿瘤者。根据手术方式不同分为对照组和观察组。对照组64例,年龄24~47岁,平均(35.67±3.58)岁,囊肿平均直径(6.12±2.14)cm,平均 BMI(22.41±1.57)kg/m2。观察组 67例,年龄 22~48岁,平均(36.17±3.47)岁,囊肿平均直径(6.15±2.11)cm,平均 BMI(22.35±1.46)kg/m2。两组患者一般资料对比,差异无统计学意义(P>0.05),具有可比性,研究符合医学伦理。
1.2 方法
1.2.1 对照组采取经腹腔良性卵巢囊肿切除术治疗,采用腰硬联合麻醉,麻醉起效后,常规开腹法开腹,向患者卵巢注射6U垂体后叶素,选取卵巢囊肿突出部位切开卵巢肌层,然后切除卵巢囊肿,采用间断缝合的方式缝合卵巢肌壁,关闭手术切口,手术结束。
1.2.2 观察组给予经阴道良性卵巢囊肿切除术治疗,术前2d进行常规阴道冲洗,术前采取腰硬联合麻醉,取膀胱截石位,完成消毒后,使用宫颈钳夹持宫颈前唇,将子宫向下牵引,并在阴道前壁与阴道粘膜交界位置注射肾上腺素的生理盐水溶液(即肾上腺素与生理盐水以1∶500比例稀释),在交接位置开横形切口,切开从阴道黏膜到宫颈的3点、9点位置,分离宫颈膀胱间隙,打开腹膜后进入腹腔,再次检查子宫和双附件。下拉卵巢固有韧带,并暴露卵巢肿瘤部分,利用长弯止血钳夹持卵巢固有韧带,避免肿瘤回缩,使用纱布垫在暴露肿瘤的下方,在卵巢肿瘤上开小切口,采用负压吸引器吸出囊肿内积液,待囊肿缩小,牵出卵巢,切除囊肿,将其置入标本袋内,钳夹标本袋,充分止血,并进行卵巢成形术,将成形卵巢放回原位,以可吸收线对膀胱子宫反折腹膜及阴道黏膜进行缝合,留置导尿管24h,完成手术。两组切除标本均进行术中冰冻切片、术后病理检查证实,且术后进行抗生素治疗,以预防感染。
1.3 观察指标术后随访6个月,复查B超、检测卵巢相关肿瘤标志物,观察腹部切口、阴道切口愈合及腹腔粘连等情况,比较两组手术时间、住院时间、术后排气时间及术中出血量等,对比两组术后12h、24h的VAS评分及并发症(切口感染、盆腔黏连、脏器损伤等)的发生情况,观察两组随访6个月后的复发情况。VAS评分标准:采用视觉模拟评分法(VAS)对患者术后疼痛情况进行评价,评分为0~10分,分数越高代表疼痛越剧烈。
疗效判定标准:根据术后恢复情况,分为显效、有效、无效,即术后患者腹痛、肿块等症状消失,且腹部B超检查显示囊肿消失,卵巢恢复正常,性激素水平正常,视为显效;术后患者症状明显减轻,且腹部B超检查显示囊肿体积明显缩小,性激素水平接近正常,视为有效;腹部B超检查显示囊肿体积缩小少于1/2,视为无效。总有效率=(总例数-无效例数)/总例数×100%。复发判定标准:卵巢残余组织体积增大或出现新的卵巢囊肿。
1.4 统计学方法采用SPSS 21.0统计学软件分析数据,计量资料以±s表示,行t检验;计数资料以例(率)表示,行χ2检验,P<0.05表示差异有统计学意义。
2 结果
2.1 两组手术时间、术后排气时间、术中出血量、住院时间比较观察组术中出血量少于对照组,手术时间、术后排气时间、住院时间均短于对照组,差异有统计学意义(P<0.05),见表1。
表1 两组手术时间、术中出血量、住院时间、术后排气时间比较(±s)
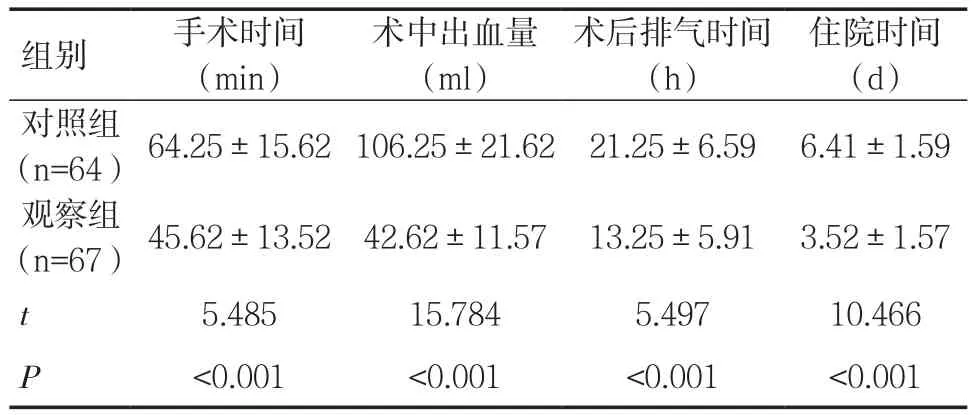
表1 两组手术时间、术中出血量、住院时间、术后排气时间比较(±s)
住院时间(d)对照组(n=64) 64.25±15.62 106.25±21.62 21.25±6.59 6.41±1.59观察组(n=67) 45.62±13.52 42.62±11.57 13.25±5.91 3.52±1.57 t 5.485 15.784 5.497 10.466 P<0.001 <0.001 <0.001 <0.001组别 手术时间(min)术中出血量(ml)术后排气时间(h)
2.2 两组术后VAS评分比较两组患者术后24h的VAS评分均低于术后12h的VAS评分,差异有统计学意义(P<0.05),且观察组术后 12h、24h的 VAS评分均明显低于对照组,差异有统计学意义(P<0.05),见表2。
表2 两组术后 VAS 评分比较(±s)

表2 两组术后 VAS 评分比较(±s)
组别 例数 术后12h 术后24h t P对照组 64 3.98±1.01 2.15±0.85 11.239 0.001观察组 67 2.64±1.08 1.63±0.76 6.213 0.001 t 7.327 3.695 P<0.001 <0.001
2.3 两组术后并发症发生率比较对照组术后并发症发生率为9.38%(6/64);观察组术后并发症发生率为1.49%(1/67),两组对比差异有统计学意义(P<0.05),见表3。
2.4 两组治疗总有效率比较两组总有效率对比,对照组(81.25%)明显低于观察组(94.03%),差异有统计学意义(P<0.05),见表4。

表3 两组术后并发症发生情况比较[n(%)]

表4 两组治疗总有效率比较[n(%)]
2.5 两组复发率比较随访6个月,观察组肿瘤残存复发2例,复发率为3.13%,对照组肿瘤残存复发9例,复发率为13.43%,两组复发率对比,差异有统计学意义(χ2=4.522,P<0.05)。
3 讨论
卵巢囊肿在临床上常表现出小腹不适、小腹疼痛、白带异常、月经失常、性交痛等症状,影响患者身体健康。随着病情进展,卵巢囊肿逐渐增大,压迫膀胱附近区域导致排尿困难,若症状严重恶化,将具有较大的恶性病变可能,危害极大[5]。卵巢囊肿通常采取手术方式治疗,常见的手术方法包括卵巢囊肿切除术、输卵管卵巢切除术、附件及全子宫切除术等,不同的手术方式具有不同的特点及效果,其中良性卵巢囊肿通常采用卵巢囊肿切除术进行治疗,经阴道与经腹则是卵巢囊肿切除术常见的两种入路方式,在临床上应用广泛。
经阴道卵巢囊肿切除术是否成功的关键在于病例的选择,而阴式手术经验与术中配合、体位选择、手术器械恰当的选择等也是手术成功的重要基础[6]。该手术方式创伤小,对盆腔内外环境的干扰较小,术后切口疼痛轻,恢复速度快。利用女性的自然通道(阴道)开展手术,手术切口隐蔽,也避免了开腹手术中形成瘢痕及疼痛的缺点,且术中出血量少,切口小,符合微创要求。但在选择此术式时,需要考虑卵巢囊肿直径大小,主要是由于人骨盆左右前后径为10cm左右,如果卵巢囊肿直径超过10cm,可能导致囊肿异位,给阴式手术造成困扰。采取阴式手术切除卵巢囊肿,无需拨开肠管,也无需剥开大网膜,所以有助于减少对腹腔脏器的影响,患者术后脏器损伤并发症发生率明显更低,且术后排气快,治疗总有效率明显更高[7]。并且肿瘤一旦破裂,则会导致内容物经阴道自然流出,有效降低腹腔异物导致的腹腔污染,甚至减少术后盆腔粘连的发生风险[8]。经阴道卵巢囊肿切除术的手术适应证包括:①有手术指征;②阴道的弹性良好;③囊肿的活动度好;④排除恶性肿瘤,术前必须监测各种肿瘤标志物;⑤恰当选择宫颈与直肠间隙切口或者宫颈与膀胱间隙切口。本研究将经阴道卵巢囊肿切除术与经腹腔卵巢囊肿切除术的应用情况进行对比,发现手术时间、术后排气时间、住院时间、术中出血量、术后疼痛评分、术后并发症发生率、复发率及治疗总有效率存在明显差异,经阴道卵巢囊肿切除术的效果更好。因其符合微创特点,且充分利用女性自然通道,对患者影响更小,且该手术术后疼痛评分低,无需采用术后镇痛治疗,可使患者早期下床活动,促进患者恢复。
综上所述,良性卵巢囊肿患者经阴道切除术治疗,手术时间、术后排气时间、住院时间及术中出血量等明显优于经腹切除术患者,术后疼痛评分更低,且切口感染、盆腔黏连、脏器损伤等并发症发生率及复发率更低,治疗总有效率更高,具有较好的临床效果。

