早期精细化气道管理对重型颅脑损伤患者的影响分析
李剑云,陆 银
(江苏省靖江市人民医院神经外科,江苏 泰州 214500)
重型颅脑损伤是指患者伤后昏迷6小时以上或再次昏迷者或拉斯哥(GCS)评分≤8分。是临床中较为严重的疾病,由于患者意识障碍,累及呼吸系统,需要建立人工气道,但是若对气道管理未加以重视,极有可能导致患者出现误吸、呼吸道阻塞等情况,使得患者临床治疗受到影响,甚至有可能因窒息而造成患者死亡[1]。因此,对重型颅脑损伤患者早期进行有效的气道管道具有重要意义。笔者对100例重型颅脑损伤患者进行干预,探讨早期精细化气道管理在颅脑损伤患者气道管理中的作用,具良好效果,现报告如下。
1 资料与方法
1.1 一般资料
自2016年1月起,将GCS评分为3-8分的重型颅脑损伤患者,按照就诊先后顺序随机分成观察组与对照组,到2018年7月共入组100例,观察组与对照组各50例。观察组男28例,女22例;年龄为38~76岁,平均年龄为(50.24±1.36)岁;GCS评分平均(4.92±0.36)分。对照组男29例,女21例;年龄为38~77岁,平均年龄为(50.18±1.23)岁;GCS评分平均(4.93±0.34)分。两组患者资料进行对比,差异无统计学意义(P>0.05)。
1.2 方法
对照组采取常规人工气道管理,建立人工气道后,床头抬高15°~30°,侧卧位和半坐卧位交替,气道温化湿化,按时翻身、扣背、排痰、吸痰,床上被动和主动运动,预防并发症和意外等方面的护理管理。
观察组在常规管理的基础上,对于重型颅脑损伤患者,入院后立即实施精细化气道管理,身体长轴与床面成60°的侧卧位,避免反流误吸;在血流动力学相对稳定及血氧水平允许的情况下,每班进行气道质量评估,采取早期精细化气道管理,按照气道质量管理体系,制定个体化的目标导向的肺部综合物理治疗。包括侧俯卧位、坐位训练和无支撑端坐位;体位引流;改良吸痰法(护士根据所插人工气道的长度,确定吸痰管可插入的深度。在人工气道吸痰前先吸引口鼻腔,更换吸痰管后再吸引气道,吸引时在人工气道长度的内壁边插边产生负压间隙吸引,当即将要超过人工气道长度时,松开负压,再插入吸痰管有点阻力时后退1 cm,等待病人咳嗽时再次产生低负压边吸引边往外退出);当肺部体征不佳、痰液黏稠且量多时,注意采用专业湿化系统,确保气道黏膜细胞功能发挥,预防肺不张,及时合理地调整湿化液。早期下床坐床边和站立行走运动;舌根后坠者放置口咽通气管;若上述措施实施后,患者脉搏血氧饱和度低于90%或出现病情变化时,则暂停干预;加强呼吸机管理,需一人一管,如污染需立即更换,加强无菌操作。
1.3 观察指标
观察两组误吸、住院肺部感染及住院时间、留置插管时间、30 d预后。预后通过格拉斯哥预后评分(GOS)法予以评估,5级:患者恢复良好;4级:轻度残疾;3级:重度残疾;2级:植物生存;l级:死亡[3]。
1.4 统计学方法
数据采取SPSS 20.0系统处理分析,计数资料采取x2进行对比验证,计量资料采取t进行对比验证,若P<0.05说明差异有统计学意义。
2 结 果
2.1 两组不良事件情况比较
观察组患者院内误吸、肺部感染发生率均低于对照组,差异有统计学意义(P<0.05)。见表1。

表1 两组不良事件情况比较[n(%)]
2.2 两组住院时间、留置插管时间比较
观察组ICU住院时间、留置插管时间均短于对照组,差异有统计学意义(P<0.05)。见表2。
表2 两组住院时间、留置插管时间比较(±s,d)
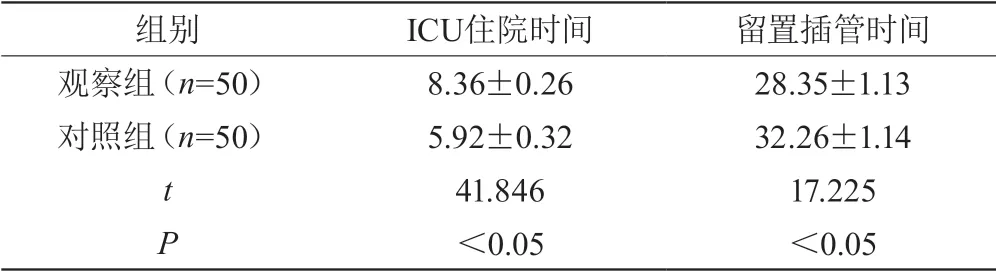
表2 两组住院时间、留置插管时间比较(±s,d)
组别 ICU住院时间 留置插管时间观察组(n=50) 8.36±0.26 28.35±1.13对照组(n=50) 5.92±0.32 32.26±1.14 t 41.846 17.225 P<0.05 <0.05
2.3 两组预后比较
干预30 d后,观察组良好10例(20.00%),轻度残疾14例(28.00%),重度残疾23例(46.00%),植物生存2例(4.00%),死亡1例(2.00%);对照组良好2例(4.00%),轻度残疾4例(8.00%),重度残疾22例(44.00%),植物生存15例(30.00%),死亡7例(14.00%)。观察组良好、轻度残疾率高于对照组,植物生存率、死亡率低于对照组,差异有统计学意义(P<0.05)。
3 讨 论
颅脑损伤是常见的急重症,患者常存在意识障碍、呼吸道中枢功能障碍、气道不畅、呼吸功能不全。往往病情变化快,并发症多,死亡率高,对患者实施临床急救时,快速建立人工气道对于患者具有重要作用,可维护呼吸道畅通,预防窒息[4]。在患者入院时,病情允许,也就是急救阶段,即加强气道管理,可有效预防误吸,避免呼吸道阻塞,对于提高急救效果具有重要意义。经研究可知,采用早期精细化气道管理,观察组患者误吸、肺部感染发生率均低于对照组,患者住院时间、留置插管时间均明显缩短,干预30 d后,观察组良好、轻度残疾率高于对照组,植物生存率、死亡率低于对照组。采取常规气道管理时,单纯的翻身拍背、气道湿化、预防感染的相关措施缺乏系统性,采取早期精细化气道管理可通过更为连续、系统的管理措施提高气道效果,说明采取早期精细化气道管理可有效预防院内出现误吸现象,避免住院期间出现肺部感染,最终改善患者预后[5]。
本次研究显示,改良吸痰法在精细化气道管理中至关重要,特别是吸痰前的准备工作:如气道的保温保湿、通畅气道、稀释痰液、体位引流、排痰拍背。改良法吸痰由于吸痰压力的控制加上等待病人咳嗽时快速退至管道内壁吸痰,气道黏膜的损伤的几率接近0,且吸痰效果良好。李俭欢研究表明吸痰压力控制在150 mmHg,减少对患者的刺激,以减少颅内压的波动[6]。
总之,早期精细化气道管理对颅脑损伤患者具有明显作用,可改善预后,预防不良事件发生,值得推广使用。

