早期肠内营养支持治疗对重症急性胰腺炎患者临床效果及手术方式安全性的影响
王锦
(吉林省通化市二道江区五道江镇卫生院 外科,吉林 通化 134007)
临床中对于重症急性胰腺炎的病理机制尚不明确,诱发因素主要与胆道系统病变、慢性胰腺炎、机体免疫性损伤、高脂血症、饮食不规律等相关。此次研究对到我院治疗的重症急性胰腺炎患者采取早期肠内营养支持治疗,观察其是否会对手术方式安全性造成影响及其临床价值,总结阐述如后。
1 资料与方法
1.1 一般资料
选取2018年8月~2019年8月到我院治疗的重症急性胰腺炎患者118例作为观察对象,按随机数字法将其分成对照组和观察组,各59例。对照组男女比例:31:28,年龄28~74岁,平均年龄(49.66±7.15)岁,观察组男女比例:30:29,年龄26~75岁,平均年龄(50.10±6.73)岁。研究已经通过我院医学伦理委员会同意,患者及家属均签订了知情同意书。
纳入标准:入组患者均符合重症急性胰腺炎临床诊断标准;发病时间低于24 h;均符合手术指征。排除标准:外伤性胰腺炎;不能全程参与者;存在其他重要脏器严重疾病者;妊娠期或哺乳期女性。
1.2 方法
对照组患者术后24 h内采取肠外营养支持治疗,使用瑞素营养制剂作为营养液行静脉输注。观察组患者术后24 h内采取肠内营养支持治疗,营养液温度控制在37℃左右,经鼻空肠管输入,输注速度应由慢至快,逐步过度。肠内营养液采用混悬乳化液,每1000 ml当中应保持热量4211 J、碳水化合物120 g、维生素A700 mg、维生素E13 mg、脂肪25 g、脂肪酸20 g、蛋白质45 g、总氮6.5 g、维生素C40 mg。以上两组患者术后均给予营养支持10 d。
1.3 观察指标
(1)对比两组患者围术期临床指标。记录两组手术使用时间、住院时间、术中出血量等。
(2)对比两组患者术后并发症情况。记录术后发生出血、胆漏、胰腺假性囊肿、消化瘘、腹泻、感染等并发症。
1.4 统计学方法
本次研究采用软件包SPSS 20.0对文中数据进行统计学处理,(n)代表计数资料,经(x2)检验,(±s)代表计量资料,经(t)检验,P<0.05代表组间差异有统计学意义。
2 结 果
2.1 围术期临床指标对比
两组患者术中出血量、手术用时等均无显著差异(P>0.005),观察组患者住院时间显著低于对照组,组间差异显著(P<0.005)。见表1。
表1 两组患者两组重症急性胰腺炎患者围手术期相关指标比较( ±s,分)
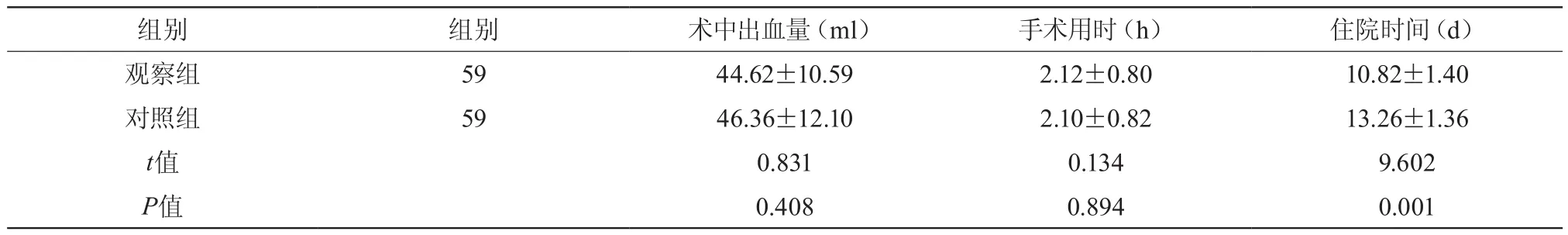
表1 两组患者两组重症急性胰腺炎患者围手术期相关指标比较( ±s,分)
组别 组别 术中出血量(ml) 手术用时(h) 住院时间(d)观察组 59 44.62±10.59 2.12±0.80 10.82±1.40对照组 59 46.36±12.10 2.10±0.82 13.26±1.36 t值 0.831 0.134 9.602 P值 0.408 0.894 0.001
2.2 并发症发生率对比
两组患者手术治疗均顺利完成,观察组患者术后并出现并发症,对照组患者术后出现消化道瘘1例、出血1例、胆漏1例、腹泻2、感染1例,并发症发生率10.17%,观察组并发症发生率显著低于对照组(t=4.389、P=0.036)。
3 讨 论
重症急性胰腺炎属于危重急腹症,满足如后条件中的任意一项则可确诊为重症急性胰腺炎:RANSON评分>3分、APACHEⅡ评分≥8分、CT评分≥D级。随着医疗技术水平的不断发展,在影像学辅助下通过皮穿刺置管引流治疗该疾病具有显著疗效,其具有微创、安全性好的特征,手术给患者带来机械性损伤术后易发生各类并发症。尤其易发生营养不良的情况,加大腹部疼痛、胀气、腹泻、感染的风险。肠外营养支持治疗方式可促进肠道蠕动,操作简便,也能正常维持机体所需营养。但是肠内营养更为符合生理学规律,其对肠内细菌形成的毒素起到吸附作用更强,促进胃肠道内菌群平衡性,使胃肠道免疫保持良好觉醒状态,有效保护肠黏膜屏障功能。
此次研究结果可见,两组患者手术治疗均顺利完成,观察组患者并发生发生率显著低于对照组;观察组患者住院时间显著低于对照组。大多数重症急性胰腺炎患者由于经历手术,导致机体免疫调节功能紊乱,出现各类并发症,给予患者肠内营养支持治疗,及时补充机体需要的营养成份,减少创伤性所造成的应激、高代谢反应,抑制细菌易位;同时改善肠道运动功能,保持肠黏膜细胞结构和功能完整性。

