儿童肝母细胞瘤的临床特征和治疗效果评价
王希思 杨 维 黄 程 赵 文 赵 倩 段 超 苏 雁 金 眉张大伟 秦 红 王焕民 马晓莉*
(1.国家儿童医学中心 首都医科大学附属北京儿童医院血液肿瘤中心 儿童血液病与肿瘤分子分型北京市重点实验室 儿科学国家重点学科 儿科重大疾病研究教育部重点实验室,北京 100045;2.国家儿童医学中心 首都医科大学附属北京儿童医院肿瘤外科, 北京 100045)
肝母细胞瘤(hepatoblastoma, HB)是儿童最常见的肝脏恶性肿瘤,在儿童肝脏原发恶性肿瘤中占50%~60%。经手术治疗及化学药物治疗的综合治疗,5年无病生存率及5年无事件生存率约可达70%[1]。现将首都医科大学附属北京儿童医院血液肿瘤中心近10年多学科联合诊治HB的近期治疗效果总结如下,旨在探讨合理治疗,以提高患儿无事件生存率,减少化学药物治疗相关的不良反应,指导合理用药。
1 对象与方法
1.1 研究对象
以2009年2月至2018年5月期间,首都医科大学附属北京儿童医院血液肿瘤中心经临床诊断或病理检查确诊为HB的患儿为研究对象。诊断、分期及病理分型、评估标准均按照美国儿童肿瘤研究组的临床-病理分期标准。记录年龄、性别、病程、病初血清甲胎蛋白(alpha fetal protein,AFP)、临床分期、病理类型、治疗方法和治疗效果。共收治51例患儿,其中6例患儿因在笔者医院治疗时间短,回当地治疗,另有3例患儿治疗前因肿瘤破裂出血等合并症死亡未纳入分析。余42例接受系统治疗并随访,其中男性23例,女性19例;中位年龄19(2~102)个月,2岁以下26例,占61.9%。
1.2 综合治疗方案
采用以手术治疗和化学药物治疗的多学科联合诊治方案。对能完全手术切除肿瘤者先行手术,术后分期为Ⅰ期者,定期行影像学、血清AFP监测,不予化学药物治疗;术后临床分期为Ⅱ期或对肿瘤较大无法进行手术(Ⅲ~Ⅳ期)者,经肿瘤病理或临床诊断后,给予化学药物治疗,根据治疗过程中治疗效果评估状态,确定手术时间,术后再给予化学药物治疗。
患儿于每次化学药物治疗前均由医护人员向均其监护人告知病情,并签化学药物治疗同意书,经首都医科大学附属北京儿童医院伦理委员会批准。所有初诊患儿,均按照BCH-2007-HB方案化学药物治疗。首先予A方案,即顺铂(90 mg/m2,或<1岁3 mg/kg,第1天)+ 长春新碱(1.5 mg/m2,静脉推注,第2天) + 氟尿嘧啶(600 mg/m2,静脉推注,第2天)。若经过A方案化学药物治疗4次后,仍有残留病灶或病情进展,则需调整为B方案:即顺铂(80 mg/m2,第1天)+阿霉素(30 mg/m2,第2~3天)。每次化学药物治疗间隔3周。
1.3 治疗效果评估标准
完全缓解(complete remission,CR):治疗后肿瘤完全消失,影像学无肿瘤残留证据,AFP正常超过4周以上。部分缓解(partial remission, PR):肿瘤缩小50%以上,无新发病灶,血清AFP明显下降;无效(not respond, NR):原发肿瘤<25%,无新发病灶。疾病稳定状态(stable disease, SD):肿瘤缩小<50%,原发肿瘤无增大且无新发病灶。进展(disease progression, PD):治疗中出现肿瘤体积增大超过25%或出现新发肿瘤病灶,或连续2周血清AFP浓度升高超过正常值20%。
1.4 治疗效果评估及随访时间
术前、术后、化学药物治疗间隔2~4疗程进行疗效评估。影像学检查提示瘤灶消失且AFP正常>8周持续阴性,可停治疗。半年内每个月,半年后间隔3个月,1年后间隔6个月,2年后每年随访1次直至第5年。随访要求复查肝脏超声、肝功能及血清AFP。
1.5 统计学方法
采用SAS 9.2软件进行统计学分析。使用KM生存曲线描述患者生存情况。使用Cox回归分析探索患者生存的影响因素(Cox回归分析以事件有无为结局指标)。本研究在计算无事件生存期时将事件定义为复发、进展或死亡。以P<0.05为差异有统计学意义。
2 结果
2.1 一般临床特征
42例HB患儿以腹胀或发现腹部包块为主要表现37例,发热2例,呕吐2例,食欲差1例。侵犯1个肝叶35例,侵犯2个肝叶7例。临床分期:Ⅱ期1例,Ⅲ期34例,Ⅳ期7例。病初AFP范围在31.6~2 200 000 μg/L,中位数192 274.5 μg/L,有1例<100 μg/L。临床诊断34例,占80.9%,病理诊断(穿刺活检或肿瘤切除)8例,占19.1%;肿瘤直径4.5~22.8 cm。病初肿瘤破裂出血6例,占14.3%。临床分期Ⅳ期7例均为肺部转移。化学药物治疗前行手术切除患者4例,占9.5%。病理类型:29例取得病理:上皮型16例,占55.1%;混合型:13例,占44.9%(表1)。

表1 42例肝母细胞瘤患儿临床特点Tab. 1 Clinical features of 42 children with hepatoblastoma
AFP:alpha fetal protein.
2.2 治疗结果
纳入统计的42例患儿中,1例因治疗过程中疾病进展死亡,另41例存活:32例化学药物治疗结束;5例仍在治疗中,疾病稳定状态;4例在治疗中出现疾病进展,更改治疗方案。
1例死亡患儿病初因肿瘤破裂出血行急诊手术切除瘤灶,病理类型为胎儿型,临床分期Ⅲ期,给予化学药物治疗并行手术切除瘤灶,术后未予化学药物治疗,术后3个月出现AFP进行性升高,腹部超声及CT提示新发瘤灶、正电子发射计算机断层显像(positron emission tomography,PET)提示肺部转移灶和骨髓转移,提示疾病复发,予A和B方案化学药物治疗,并再次接受手术切术,后间断化学药物治疗1年,最终因病情进展死亡。
目前有32例患儿完成治疗,16例患儿应用A方案+手术+术后化学药物治疗至CR;9例手术后调整为B方案继续化学药物治疗;5例应用B方案化学药物治疗+手术+化学药物治疗至CR;2例复发后接受二次手术后再予化学药物治疗至CR。
全部42例患者中,31例患儿于化学药物治疗第3~5疗程行手术切除,3例于化学药物治疗6个疗程后接受手术,1例于化学药物治疗8个疗程后接受手术。3例未接收术治疗,4例化学药物治疗前行手术切除。
另有3例复发,均为伴有肺部转移的IV期患者。1例在AFP正常8周后停止化学药物治疗,并于停止化学药物治疗2个月后局部复发,予B方案化学药物治疗3个月,行二次手术、介入治疗等,停止化学药物治疗2年后出现肾病,目前带病生存。另1例复发患者为局部复发行二次手术后达到完全缓解。1例为死亡病例。
2.3 生存率及预后分析
5年总体生存率(overall survival, OS)为97.62%,5年无事件生存率(event-free survival,EFS)为74.72%(图1,图2),本研究将事件定义为是否发生复发进展或死亡,以事件的有无为结局进行Cox回归分析。单因素分析显示年龄和临床分期差异有统计学意义。将年龄和临床分期纳入多因素分析,多因素分析结果显示仅年龄有统计学意义。年龄>2岁为预后不良的危险因素(OR=12.952,95%CI:1.586~105.781),详见表2。

表2 42例患儿的单因素分析Tab. 2 Univarate analysis of 42 children
AFP:alpha fetal protein.
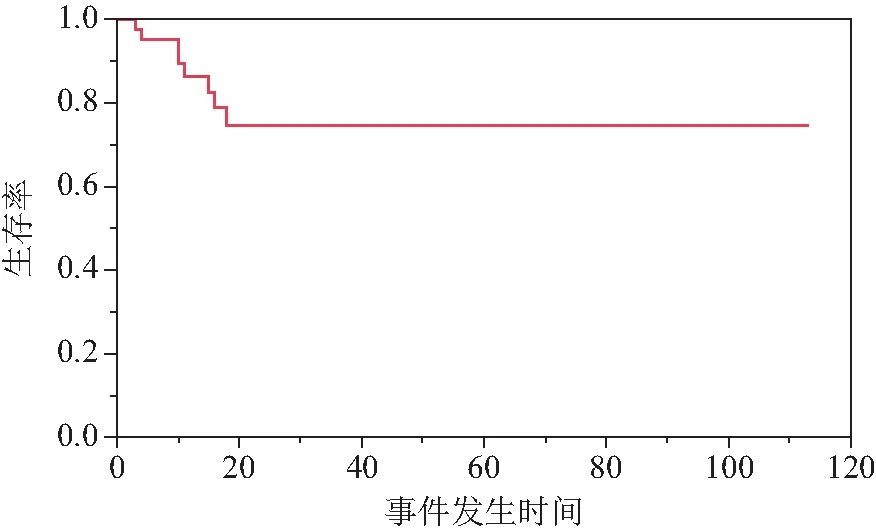
图1 42例患儿的无事件生存率Fig.1 Event-free survival rate of 42 children

图2 42例患儿的总体生存率Fig.2 Overall survival of 42 children
2.4 不良反应
化学药物治疗中患儿恶心、呕吐及食欲下降为常见不良反应,但全血细胞减少下降不明显。化学药物治疗期间无严重感染。化学药物治疗期间定期监测心肌酶、心电图及心脏彩超,未见明确心脏功能损害指征。1例于化学药物治疗期间出现肿瘤破裂出血,表现为发热、贫血进行性加重等,立即手术止血,生命体征平稳后,继予化学药物治疗。仅1例患儿呼吸道感染时出现双耳听力下降,经过观察,治疗感染后听力恢复,无不可逆性听力受损。
3 讨论
HB好发于婴幼儿,3岁以下者多见,约占总数的85%,另有约50%~60%的HB患儿在初诊时无法完全切除瘤灶。临床表现以腹部包块为主,目前对于儿童HB主张早期明确诊断及准确分期,采用以手术治疗、化学药物治疗和必要时放射治疗的多学科联合诊治策略[2]。以完整切除瘤灶、减少严重合并症、保证肝脏功能并提高生存率为主要目的[3]。目前认为不能完全手术切除的患者,应先接受术前化学药物治疗,以达到后续手术完整切除瘤灶,提高生存率[4]。国际儿童肿瘤协会(International Society of Pediatric Oncology,SIOP)制定的术前分期系统,即治疗前病变范围(PRETEXT)进行分期,就是以达到完整切除肿瘤为目的制定的分期系统[5]。PRETEXT分期、年龄、AFP<100 μg/L、肝外转移灶、门静脉、腔静脉或肝静脉受累、肝外周围组织侵犯、肿瘤多灶性生长和自发性肿瘤破裂为影响HB患儿预后的独立因素[5-7]。国家儿童医学中心治疗的肝母细胞瘤患儿死亡1人,总体生存率高于文献[8-9]报道,考虑与部分疾病进展患者随访时间短有关,可延长随访时间。单因素分析显示年龄和临床分期差异有统计学意义,与文献[8-9]报道相符。多因素分析结果显示仅年龄差异有统计学意义(P>0.05),年龄>2岁为预后不良的危险因素。
本研究中,共有6例患儿患病初期出现肿瘤破裂,且瘤灶直径均>10 cm,虽然与事件发生率无明显相关性,但肿瘤破裂出血为严重合并症,增加治疗难度和治疗费用,对于瘤灶直径>10 cm患者需要加强监测,减少医源性肿瘤破裂,避免出现严重合并症。
血清AFP是重要肿瘤标志物,对于临床诊断、评估治疗效果及监测疾病状态起关键作用。AFP正常或轻微升高对应病理分型多为小细胞未分化型,次型对化学药物治疗不敏感;而高AFP往往伴更高的临床分期、更差的病理学分型及更广泛的转移[10-11]。本研究有1例患者AFP<100 μg/L,病理类型为胎儿型,临床分期为Ⅲ期,目前疾病评估疾病稳定。与文献[6]报道不相符,考虑与患儿及早就诊,病程短相关。AFP中位数为192 274.5 μg/L,升高明显,提示肿瘤负荷巨大。接收化学药物治疗后AFP可明显下降。治疗期间检测AFP为治疗效果判定的有效指标之一,下降不明显及升高时预示化学药物治疗不敏感。停止化学药物治疗后出现AFP升高时,应行影像学检查评估肿瘤灶,当超声及CT检查不能发现新发肿瘤灶时,PET-CT检查有重大指导作用[12]。本研究中复发患者均最早表现为AFP升高,但有部分患者行超声及CT检查未见明确复发灶,行PET-CT可有助于明确病灶性质及复发位置,当影像学可见化学药物治疗瘤灶后可行手术完整切除。
对于HB患儿,术前化学药物治疗的目的是缩小肿瘤体积,减少与周围组织粘连,以保证完整切除瘤灶,并且被认为是预后相关的单一危险因素[8]。HB对于阿霉素、顺铂、长春新碱及氟尿嘧啶等化疗药物比较敏感,所应用的化学药物治疗方案也是基于上述药物所制定[9]。目前国内应用较为广泛的经典的方案为顺铂+长春新碱+氟嘧啶及阿霉素+顺铂联合应用(C5V及PLADO)方案,其中PLADO方案主要用于术后阶段的巩固治疗。国家儿童医学中心对于肝母细胞瘤患儿进行临床分期后,对于Ⅰ~Ⅲ期患者给予C5V方案化疗,定期给予肿瘤灶评估,如评估提示疾病PD或NR,则改为PLADO方案,对于IV期患者病初及给予PLADO方案化学药物治疗,后行手术切除。本研究中位随访时间36个月,未发现肝功能异常、心脏功能异常,提示现行方案安全性高。但随访患者中仅1例出现听力损害,推测可能与听力检测手段以及毒性反应的评价手段有限有关。Knight等[13]报道301例应用顺铂治疗肿瘤患者(13例HB)联合几种听力检测手段评价顺铂的听力毒性,治疗结束时耳毒性的发生率为40%~56%,严重耳毒性发生率为7%~22%。因此,HB患儿听力检测方法有待于进一步完善。
5年OS为97.62%,5年EFS为74.72%,提示有效性较好。对于治疗中进展或复发患者可调整化学药物治疗方案,应用拓普替康+环磷酰胺(TC方案)和异环磷酰胺+卡铂+足叶乙甙(ICE方案)等[1,11]。对于可以行二次手术切除患者建议切除复发灶,后再给予化学药物治疗。国际儿童肿瘤协会[11]的研究显示,对有转移性疾病的患儿予每周密集剂量的顺铂化学药物治疗,化学药物治疗敏感率为97%,3年生存率为82%。中国抗癌协会小儿肿瘤专业委员会[5]推出新的专家共识,对于预后不良组加强了化疗强度,以提高预后。
本研究结果显示,73.8%的患者在接受≤5个疗程后化学药物治疗后可行手术切除,并且术后AFP等指标可以迅速降至正常,术后化学药物治疗约2~4个疗程后可停止达到SD。及早手术完整切除,可以减少疗程,缩短治疗时间,减少化学药物治疗不良反应。
对于初诊的患者,应将PRETEXT分期、转移性疾病、AFP值、年龄和病理分型等因素合并起来判断预后[6,14-16],手术治疗和化学药物治疗是主要治疗手段,在早期不能行手术完整切除时,应给予辅助化学药物治疗[17]。目前需要联合有经验的影像科及病理科医生及早诊断,治疗前明确病理类型及PRETEXT分期,需要肿瘤内科及肿瘤外科医生的密切配合,达到肿瘤完整切除,停药后长期随访很有必要。

