缩窄性心包炎误诊为肝硬化1例分析
付 华,欧俊兴,李维丽,孟 惠,杨启坤,瞿勇强,雷普平
(1.邢台医学高等专科学校,河北 邢台 054000;2.昆明医科大学,云南 昆明 650500;3.云南省公安厅,云南 昆明 650021)
1 案例
1.1 简要案情
某男,40岁,某日22时许因交通事故受伤后到医院就诊,查体患者生命体征平稳,腰背部、四肢多处浅表小面积擦伤,医院给予对症治疗。次日上午患者吃少量稀饭,约10点病情突然加重,于当天13:30许抢救无效死亡。为查明死亡原因,当地交警部门委托进行司法鉴定。
经调查,患者34天前曾在该院住院治疗时,入院时腹部膨隆、腹壁静脉曲张、腹肌稍紧张、全腹压痛、肝脾浊音界不清、移动性浊音、慢性肝病面容、皮肤弹性差等。经检查发现,患者存在低蛋白血症、腹腔积液、电解质紊乱及心浊音界向左下扩大等。心电图示心房颤动、心律不齐,胸部CT示心包增厚、钙化,超声提示左、右心房增大等。医院诊断为:(1)甲状腺功能减退性心脏病、心脏扩大、心房颤动、心功能Ⅳ级;(2)心源性休克;(3)肝硬化肝功能失代偿期;(4)自发性腹膜炎;(5)肺部感染;(6)亚临床甲减;(7)电解质紊乱;(8)代谢性碱中毒;(9)低蛋白血症;(10)腹腔积液。医生给予对症治疗,病情未见好转并于治疗25天后出院。患者既往曾多次在该院住院治疗,被诊断为肝硬化病史8年。
1.2 法医学尸体检验
尸表检验见全身多处浅表小片状皮肤擦伤。解剖发现,心包明显增厚并钙化(图1),心脏与心包广泛性纤维性粘连,心房扩张,心室缩小,肝脏与膈肌、胃、横结肠相互不同程度粘连,腹腔内见约400 mL米汤样积液等。病理组织切片检查见心包纤维性增厚、玻璃样变,局部钙化,外膜少许炎性细胞浸润(图2);部分心肌细胞萎缩,心外膜纤维附着、增厚;肝脏纤维结缔组织增生,假小叶形成;小肠浆膜层增厚,大量炎性细胞浸润,浆膜表面大量纤维附着并变性坏死等。法医病理诊断为慢性缩窄性心包炎、慢性淤血性肝硬化、弥漫性腹膜炎等。综合以上分析认为,死亡原因为缩窄性心包炎致心力衰竭死亡。
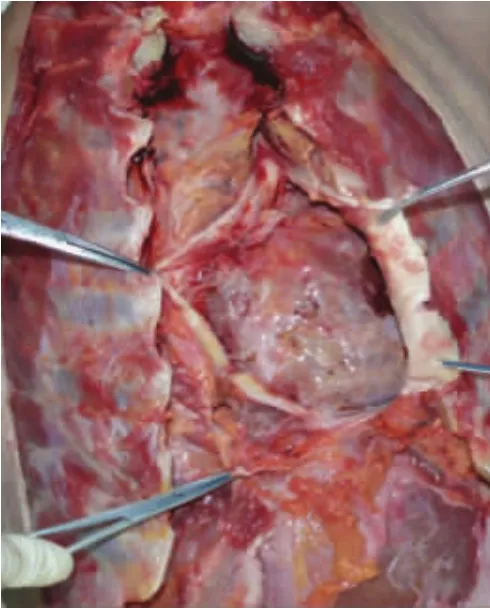
图1 心包正面图
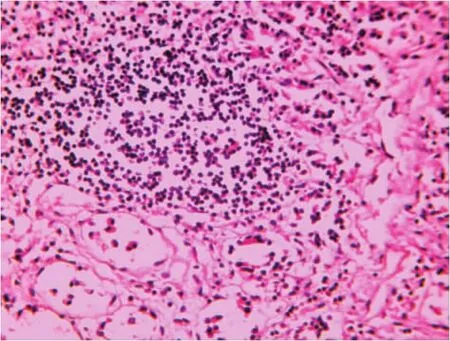
图2 心包钙化灶(HE×400)
2 讨论
2.1 诊断标准
缩窄性心包炎(constrictive penricarditis,CP)CP多由急性心包炎发展而来,病人可有不同程度的呼吸困难、疲倦、乏力、腹水、肝区疼痛、颈动脉搏动征、心包叩击音、心率增快、肝肿大等症状,甚至可出现恶病质的表现。常依靠心电图、X线平片、超声心动图、CT、MRI、心导管检查来诊断,主要表现为非特异性窦性心动过速、心房颤动;侧位胸部X片可显示心包的钙化、心缘僵直、心影近似三角形;心包明显增厚、回声增强,左、右房明显增大;CT、MRI对CP的诊断非常有意义,可见心包增厚、钙化,心肌萎缩变薄等;心导管检查显示右心房压力曲线呈“M”或“W”形,右房平均压较高等[1-3]。
2.2 误诊分析
CP发病缓慢、隐匿,常出现误诊、漏诊的情况,患者出现的症状多是静脉回流障碍导致的并发症,而心电图及心脏超声检查又不具有特异性的表现,这使诊断变得很困难。CT及MRT检查对CP的确诊率很高,但近年来的文献统计表明CP的首诊误诊率高达 48.2%~63.2%[4-6]。 分析误诊原因:(1)对疾病的认识不到位,在观察病情中只抓住了病情的某一个方面,没有全面的了解病情。本例患者有肝硬化失代偿期的表现,但在肝硬化疾病中其上腔静脉压不会升高,而此例患者出现颈静脉充盈的症状。肝硬化失代偿期时心脏检查无明显异常,此例患者中出现了心房颤动、左房和右房内径增大、肺动脉轻度高压、心包增厚钙化,而肝硬化失代偿期不会出现此类并发症。CP引起的静脉淤血可致肝肿大、肝纤维化,甚至慢性淤血性肝硬化[1-3]。本例虽然肝硬化的症状体征明显,但心包增厚、钙化及心源性休克、心功能不全等情况却未将医生的诊断思维引导到对“肝硬化与缩窄性心包炎的鉴别诊断”这一临床基本诊疗思路上来,说明医生没有全面思考患者的病情。(2)传统思维的阻碍:本地区吸毒现象严重,加之此患者所在的少数民族地区有嗜酒喜好[7],这些都成为引起病毒性肝硬化和酒精性肝硬化的因素,结合病情医生就会不自觉的考虑是病毒性或酒精性肝硬化失代偿期。文献报道心包疾病占心脏疾病的 1.5%~5.9%[8],一般基层医院没有诊断CP的经验,这也使医生很少考虑CP的发生。(3)基层医院医生医学理论知识不扎实,本例患者多次住院治疗均未做出正确诊断,提示医生及医院的诊疗水平有待提高。

