持续护理质量改善对脑卒中支架置入术后患者血压管理的作用研究
汪 佳,凌晓辉*,邹梦月
(南京医科大学附属南京脑科医院602,江苏 南京 210029)
我国是全球卒中患者发病率及死亡率发生的高危地带,脑卒中致残率、病死率及复发率均高,给家庭、社会造成巨大的经济负担[1-2]。血管内支架置入术被各医院广泛采用。此治疗方式具有创伤小、疗效高、风险低、周期短的优势[3-4]。因脑血管病支架置入术中涉及重要功能区,血压过低可造成脑内供血不足,发生短暂性脑缺血发作,血压过高可造成脑高灌注综合征,所以要严密监测患者的生命体征[5]。
1 资 料
采用便利抽样法,回顾分析2018年1月-3月在本病区行脑血管支架置入术的61例患者为对照组,跟踪调查2018年4月在导管室做手术的32例患者从导管室返回病室路途中的时间,2018年5月-8月的97例患者为试验组。
2 方 法
两组均给予常规术前护理,包括术前个人卫生准备、物品准备、皮肤准备、训练床上大小便和心理指导,评估双侧足背动脉情况并做好标记;给予术后常规护理,包括中央血压监测、穿刺处的护理、术后肢体制动指导、术后饮食饮水指导和康复锻炼指导。
2.1 实验组
FOCUS实施方法:F(发现问题):手术患者从导管室返回病房途中为监护空窗期,途中生命体征情况无法监测;脑血管支架置入术使用血管再通,影响人体血流;个体差异,对血管活性药物敏感度程度不同,出现术后低血压、高血压。O(组织):成立质量改进小组,由本病区24名临床护士、导管室3名护士、手术医生、责任医生、麻醉医生、2名转运工人组成。其中主任护师1名,副主任护师2名,主管护师5名;取得卒中护士资格证书1名,取得南京市危重症专科护士1名。C(澄清):明确本病区病人的转运流程和术后血压管理流程。U(理解):总结脑血管支架置入术后患者出现低血压、高血压的原因:(1)导管室回病房途中患者生命体征无法得到监测;(2)返回途中:等电梯时间、电梯使用高峰期途中花费时间延长;(3)手术部位不同。S(选择改进方案):据病区硬件设施需要,申购2台转运监护仪;启动双泵管理模式;系统化培训病区内护士。
PDCA实施方法:P(计划):收集脑血管支架置入术后患者返回病室时间;统计低血压、高血压发生率。运用FOCUS—PDCA模式进行血压管理,比较干预前后低血压、高血压发生率。D(实施):(1)患者返回病室途中使用转运监护仪,监测生命体征;由手术医生、导管室护士、麻醉医生、转运工人共同转运;(2)术后使用血管活性药物者,启动双泵管理模式,在一管药液使用完前10min备好下一管药液,连接好延长管及三通,安装在静脉推注泵上。C(检查):跟踪病区护士执行情况;定期检查病区护士对仪器使用的熟练程度。A(处理):持续护理质量改善进行血压管理前后,比较两组发生低血压、高血压的情况。
2.2 对照组
脑血管病支架置入术患者术后由导管室护士和转运工人直接转运回病室。术后使用血管活性药物者,按常规术后护理,使用一个静脉推注泵推药液。发生低血压、高血压情况,通知责任医生,调节药物剂量,床边观察血压情况,直至血压控制在医嘱范围内。
2.3 效果评价
观察两组术后返回病室途中及返回病房后低血压、高血压的发生情况。
2.4 统计学方法
采用SPSS25统计软件进行数据分析。用例数、百分比表示计数资料,采用x2检验,以P<0.05为统计学意义。
3 结 果
3.1 脑卒中患者支架置入术术后低血压、高血压的发生情况
2018年1-3月我病区共有61例脑卒中患者行介入治疗,术后低血压、高血压12例;5-8月共有97例脑卒中患者行介入治疗,术后低血压、高血压9例。

表1 支架置入术后患者发生低血压、高血压统计
3.2 脑血管支架置入术术后发生低血压、高血压患者的责任护士能级和换泵需要的时间情况
1-3月份发生低血压、高血压12例患者中的责任护士为N0、N1有9人(75.00%),换泵时间大于10 s 1例(8.33%),5-10s 7例(58.33%);5-8月份发生低血压、高血压21例患者中的责任护士为N0、N1有17例(80.95%),换泵时间无大于10s,5-10s 2例(9.52%),小于5s 19例(9.48%)。
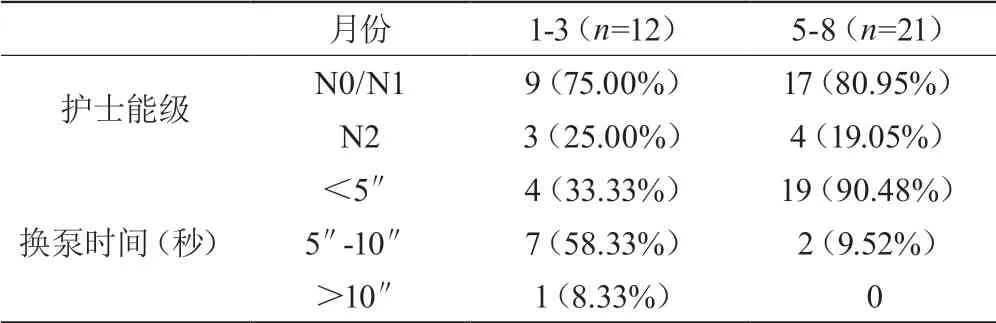
表2 脑血管支架置入术术后发生低血压、高血压患者的 责任护士能级和换泵需要的时间统计
4 讨 论
血管内介入治疗伴随着神经介入技术的发展与成熟已是被普遍认可的治疗手段。但是术后患者血压会受到患者体内血流的改变,手术部位血压感受器灵敏度不同等因素的影响,部分患者术后会有低血压,高血压的发生。控制术后并发症对于一次手术的成功十分重要。持续护理质量改善和促进患者术后康复是我们每一位护理人员不可推卸的责任。先进的护理管理理念,有针对性地以护理问题为中心,逐渐改进护理流程,优化脑血管病救治中心团队,团队合作,共同促进护理质量的提高。
本研究中脑血管支架置入术患者术后有低血压、高血压的发生,术后持续护理质量改善对术后血压控制有干预性。优化手术术后患者血压管理程序,强化脑血管救治中心团队,增加病区硬件设施要求。团队合作,持续创新。保证术后患者途中多人护送,生命体征无缝隙监测,血管活性药物持续泵入,避免人为因素造成的患者血压波动,以最大限度促进患者术后康复。

