原发性气管支气管淀粉样变的临床及影像学特征分析
张波 徐云海 王晓晖
上海市浦东新区浦南医院急诊科200125
原发性支气管肺淀粉样变(primary tracheobronchial amyloidosis,PTBA)是一种罕见的肺内病变,发病率约为每年8.9/10万,其发病原因与机制尚不明确,临床上表现为气管、支气管黏膜出现淀粉样纤维蛋白异常沉积[1]。由于临床上对PTBA的认识不足,加上其缺乏特异性的临床与影像学表现,常常导致漏诊或误诊,甚至部分误诊为恶性肿瘤而行外科切除治疗,给患者带来不必要的痛苦[2-3]。目前,国内外对于PTBA的病例报道均较少,本文拟通过回顾性分析我院近5年诊治的3例PTBA病例,分析其临床特点及影像学表现,旨在提高对该病的认识及诊断水平。
1 对象与方法
1.1 研究对象 收集2013年1月至2017年6月在上海市浦东新区浦南医院呼吸内科诊治的PTBA患者,共3例。所有患者均因反复咳嗽、咳痰或呼吸困难就诊后发现,均符合波士顿大学医学院制定的PTBA诊断标准[4],并经支气管镜支气管内膜活检病理证实。其中男2例,女1例,年龄44~62岁,中位年龄51岁;病理确诊前1例误诊为肺癌,1例误诊为气管癌。本研究符合《赫尔辛基宣言》,患者均签署知情同意书。
1.2 PTBA诊断标准 (1)气管或支气管黏膜下出现刚果红染色阳性的嗜伊红物质沉积,且偏振光显微镜下呈黄绿双色折光;(2)尿常规检查、血清蛋白电泳未见异常;(3)无全身性淀粉样变,未累及肾脏、心脏等呼吸道以外器官;(4)排除与血液透析相关的淀粉样变,继发于肺结核等感染性疾病、结缔组织疾病或恶性肿瘤等。
1.3 检查方法 所有病例采用飞利浦Brilliance 128排高分辨CT机进行扫描。扫描范围由肺尖部至肺下界膈面。扫描参数:120 k V,毫安自动调制技术(90~250 m A),螺距0.8~1.0,准值为0.75~1.5 mm,常规薄层重建层厚为1.0 mm,层间距为0.5 mm。将图像发送至图像工作站进行处理。
1.4 影像学评价 采用PACS图像工作站进行多平面重组(multiplanar reconstruction,MPR)、最小密度投影(minimum intensity projection,MIP)及虚拟内窥镜(virtual endoscope,VE)等后处理,分析病变分布范围、形态及严重程度,气道官腔形态、厚度等特征,并采用气管镜支气管内膜取材,活检组织送病理科。
2 结果
2.1 临床表现 实质性结节型淀粉样变1例,气管支气管淀粉样变1例,均表现为干咳为主、偶有少量痰,胸闷、气促,咯血等,肺功能检查显示中重度阻塞性通气功能障碍;肺间质弥漫性淀粉样变1例,表现为胸闷气促、痰中带血,肺功能检查显示限制性通气功能障碍。3例患者均未合并其他严重急慢性疾病。
2.2 CT征象表现 所有患者气道腔均表现为不同程度的狭窄,其中1例呈重度狭窄、闭塞,均未见塌陷、变形、肺不张等气管支气管软化征象。所有患者软骨环下的管壁均呈不均匀、环形增厚,气道厚度为3.4~5.7 mm,中位数为4.8 mm,累及气管至3级支气管2例,累及气管至4级支气管1例。所有患者管壁均有钙化,密度增高,且支气管钙化程度明显重于气管,呈点状、片状或环状钙化。气道内膜凹凸不平2例,1例光滑。
2.3 支气管镜表现 3例患者行纤维支气管镜检查,表现为受累气管及左右支气管黏膜充血、粗糙、凹凸不平,呈结节状新生物,触之易出血,管腔不同程度狭窄或闭塞,活检较硬。病理结果显示,刚果红染色提示阳性。
2.4 治疗及转归 1例实质性结节型淀粉样变行肺叶切除术后出院,术后1年后随访病情稳定,状态良好;1例气管支气管淀粉样变采用经支气管镜小块钳夹,未见明显出血,病情好转出院,但随访期间病情反复,给予泼尼松维持治疗;1例肺间质弥漫性淀粉样变给予泼尼松+抗炎等对症治疗后出院,术后1年随访一般状态不佳,间断胸痛、气短。
3 讨论
3.1 病因及发病机制 淀粉样病变最早由Virchow于1854年发现,分为全身性和局限性病变,可累及心脏、血管壁、呼吸道、胃肠道及肾等多个器官。PTBA是指无系统性淀粉样变的情况下,淀粉样物质沉积于肺实质或气管支气管树黏膜下,属于一种代谢性疾病。其病因及其发病机制不明,可能与遗传有关的免疫功能紊乱、B淋巴细胞分泌的浆细胞出现异常的免疫反应等多种因素有关,而成纤维细胞可能是淀粉样沉积物的主要来源[5-6]。研究显示,局限性淀粉样病变以呼吸道居多,约占50%,主要分为肺实质结节型、气管支气管型、肺间质弥漫型,其中气管支气管型最为常见[7]。本研究三种类型各1例,未合并其他急慢性疾病。
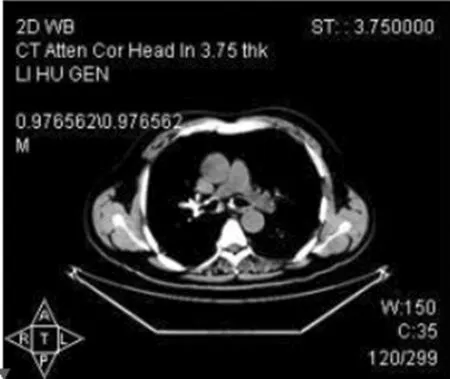
图1 CT显示左右总支气管壁钙化,密度增高

图2 CT显示支气管壁钙化,密度增高
3.2 临床表现 PTBA的起病相对隐匿,且临床表现与淀粉样物质的沉积位置相关,若沉积于肺实质、气管、支气管则表现为反复干咳为主,合并感染时伴有咳痰、咯血、胸闷、气促,甚至反复肺部感染、肺不张等,肺功能检查常表现为阻塞性通气功能障碍,主要可能是支气管黏膜充血、水肿或淀粉样物质沉积气管支气管致支气管不同程度的不可逆的狭窄。对于肺间质弥漫性患者更为少见,表现为胸闷气促、痰中带血,肺功能检查显示限制性通气功能障碍,可能淀粉样变对终末细支气管及肺泡的损害,肺泡表面张力下降所致及肺泡气体交换面积减少。临床上需与肺纤维化、肺结核相鉴别。由于PTBA可能因限制性通气障碍与氧气弥散下降导致低氧血症,最终导致肺功能异常[8]。
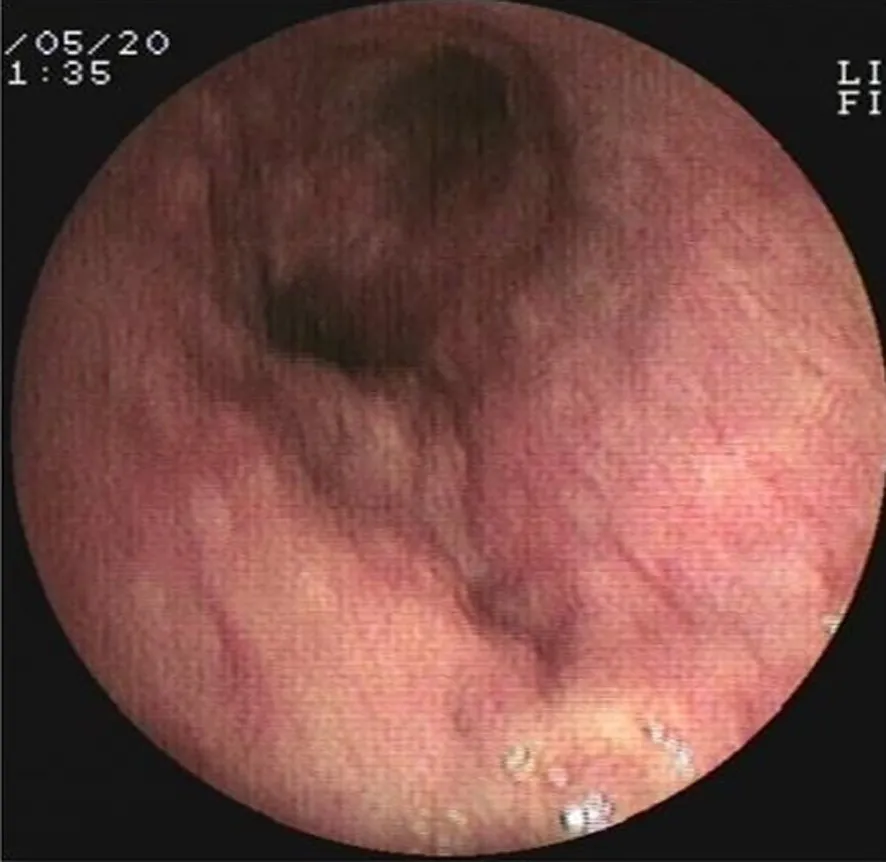
图3 支气管镜显示气管及左右支气管黏膜充血肿胀

图4 支气管镜显示支气管黏膜充血肿胀,活检较硬
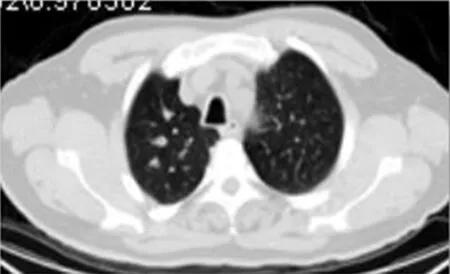
图5 CT显示气管壁增厚,钙化
3.3 CT征象表现 支气管镜活检病理学检查以创伤小、阳性率高,被视为PTBA诊断的金标准,本组病例均经刚果红染色后确诊。PTBA的CT主要表现为气管壁大多不均匀、环形样增厚,其主要原因在于淀粉样物质沉积在黏膜处造成其分布呈局限或弥散型,进而累及气道内膜,导致凹凸不平[9]。本组3例患者均有不同程度的管壁钙化,且支气管钙化程度较气管更为明显,钙化形态呈不规则分布,表现为点状、块状或环。因此,我们认为气管支气管壁钙化是PTBA的重要影像学征象,可作为与其它弥漫性气管支气管病变鉴别诊断的特征之一。李丹等[10]研究认为,钙化的形态与区域对PTBA的诊断最具特异性,尤其对于冠状面重组显示气管隆突上下区域“轨道样”及长段条状钙化。部分弥漫性气管支气管淀粉样变病例影像学表现轻微,横断位轴面显示不佳,故有学者[11]建议在常规CT征象阴性时行MPR,可见气道壁广泛性轻度增厚。
3.4 治疗及预后 目前,本病尚无特殊有效的治疗方法,且相关治疗方面的研究较少,主要采取药物、手术、支气管镜下介入等方法,不同类型PTBA治疗方法的选择主要结合影像学表现和临床症状,但上述方法疗效并不确切,尤其是远期疗效仍缺乏可参考的研究,故对于临床症状尚轻的患者可暂不处理,但需进行随访观察[12]。虽然PTBA病情进展缓慢,但转归均不理想,患者多死于继发感染、大咯血或呼吸衰竭等。对于气道狭窄明显者建议采用内镜下钳取、激光、球囊扩张及放置气道支架等治疗方案,但易复发,易出血,且往往需要反复内镜下治疗。本文中1例气管支气管淀粉样变患者因坏死物阻塞支气管,活检钳钳取、清理坏死物后支气管阻塞缓解,为了防止病情反复,术后联合激素治疗控制症状。1例间质弥漫性淀粉样变由于气道狭窄程度相对较轻,故给予泼尼松、抗炎等对症治疗。本组病例中实质性结节型淀粉样变病灶相对局限,行肺叶切除术治疗后病情稳定,基本实现根治,也有不治而自愈的报道[13],说明PTBA的疗效与累及范围和严重程度密切相关。张波等[14]研究认为,PTBA的手术治疗需严格掌握适应证,主要适用于病变较为局限或存在反复阻塞性肺炎的患者,可考虑行病变肺叶的楔形切除术。另有研究认为,近端气道或中段气道严重受累患者的预后较差,约35%的患者确诊后10年内因进行性加重的呼吸系统并发症而死亡[15]。
PTBA缺乏特异性的临床和影像学表现,确诊需依靠病理性检查,对于CT显示气道壁钙化者应考虑PTBA的可能,及时完善支气管镜检查完善病理检查以提高本病的诊断率,并根据病情给予针对性的治疗和长期随诊。
利益冲突所有作者均声明不存在利益冲突

