联合应用重组人促红细胞生成素与蔗糖铁治疗初次全髋关节置换围术期贫血的疗效分析
王百盛,李如珍,韩文锋,刘海立,张敬东
全髋关节置换(THA)是治疗髋关节终末期疾病的最有效方法,其疗效确切,患者可早日下床行功能锻炼,能够明显改善患者术后生活质量[1-2]。THA为骨科大手术,存在手术创伤大、围术期失血量多等问题。虽然当前THA的手术技术已相对成熟,但手术所致的大量失血仍不可避免。欧洲一项多中心调查研究显示,行初次THA的患者围术期失血量约为1 944mL[3]。近年来,氨甲环酸在关节外科的应用使THA的围术期失血量明显减少,但THA围术期仍存在较高的失血量,国内外报道为1 000~1 500mL[4-7]。行THA的患者多为老年人,老年群体自身已存在较高的贫血发生率,加之THA围术期的高失血量,极易造成老年患者术后发生贫血[8-9]。一项系统性回顾分析显示,临床未知的输血风险远大于获益[10]。因此,应尽力优化择期手术患者围术期的Hb水平,避免围术期贫血相关并发症及输血风险。近年来,相关文献报道重组人促红细胞生成素(rhEPO)与蔗糖铁应用于治疗THA患者围术期贫血,取得了良好的临床疗效。但对于蔗糖铁与rhEPO的应用指征、使用时机、使用剂量及是否可联合应用尚存在较大争议[11-12]。多数临床研究在使用蔗糖铁前对患者所需补充蔗糖铁量没有充分评估。
本文通过回顾性研究探讨联合应用rhEPO和蔗糖铁治疗THA围术期贫血的临床疗效及安全性,旨在规范联合应用rhEPO和蔗糖铁的治疗指征、时机及剂量,为临床医生提供参考。
临床资料
1一般资料
2013年6月—2017年6月北部战区总医院骨科行初次THA的患者108例,均为股骨颈骨折。根据治疗方法分为治疗组与对照组各54例。治疗组给予rhEPO 10 000IU/d皮下注射,术前3d至术后7d连续应用,根据Ganzoni公式及预估手术失血量计算缺铁量,按需补铁。对照组未予以上治疗。两组患者在年龄、性别、体重、BMI、入院时Hb水平、血细胞比容(Hct)及围术期网织红细胞计数(Ret)比较,差异均无统计学意义(P>0.05)。见表1。

表1 两组患者一般资料比较
2纳入标准:(1)初次单侧THA患者;(2)移位的股骨颈头下型或经颈型骨折(Garden Ⅲ、Ⅳ型[13]),年龄≥65岁;(3)内收型股骨颈骨折,即Pauwels角[14]>50°;(4)股骨颈骨折伴严重骨质疏松,内固定治疗失败概率大;(5)陈旧性股骨颈骨折不愈合;(6)根据WHO贫血诊断标准:女性患者入院Hb<120g/L,男性患者入院Hb<130g/L,且所有患者Hb>100g/L,BMI<30kg/m2;(7)患者及家属对治疗方案知情同意。
排除标准:(1)未控制的重度高血压患者;(2)严重心脑血管疾病患者;(3)患有血液系统疾病患者;(4)需行截骨矫形术的患者;(5)急、慢性感染患者;(6)肝肾功能不全患者;(7)罹患恶性肿瘤的患者;(8)既往rhEPO或蔗糖铁过敏史;(9)近1个月内接受输血治疗或使用rhEPO和蔗糖铁;(10)资料不全的患者。
3临床实验用药
(1)重组人促红素注射液(CHO细胞,S20010001):10 000IU/支(沈阳三生制药有限责任公司);(2)蔗糖铁注射液(H20080403):5mL:100mg铁和1.6g蔗糖(瑞士维福国际公司)。
4手术方法
4.1术前准备 入院后完善相关检查。患者合并内科疾病,给予积极处理,若病情需要,请相关科室协助诊治,若病情严重,则行相关治疗,待患者病情平稳后择期手术。根据加速康复理念,麻醉前6h禁食蛋白质类流食(牛奶、豆浆等),麻醉前2h给予患者200mL糖水[15]。手术前向患者及家属详细交待患者病情及术后注意事项,手术取得知情同意。
4.2麻醉方法与手术方式 本研究所有患者手术由同一组医师完成,主刀均为同一医师,麻醉及护理人员均为固定团队。患者全部采用全身麻醉,行控制性降压,平均动脉压(MAP)降至基础血压的70%。手术入路为侧卧位后外侧入路,采用标准化手术流程。患者均采用美国强生公司Corail®生物全髋关节假体。常规术后放置引流管,缝皮后经引流管向关节内注入2.0g(20mL)氨甲环酸注射液,同时夹闭引流管2h,术后根据引流情况24h内拔除。
4.3rhEPO与蔗糖铁的使用方法 治疗组给予rhEPO 10 000IU/d皮下注射,术前3d至术后7d连续应用。若术前或术后患者Hb水平>150g/L,则停止使用rhEPO。术前根据Ganzoni[16]公示计算出术前缺铁量:患者总缺铁量(mg)=体重(kg)×(Hb目标值-Hb实际值)(g/L)×0.24+贮存铁量(mg),若患者均体重>35kg,则贮存铁量=500mg。根据手术失血量计算因失血所丢失的铁含量(Hb水平为150g/L的400mL血液中含有约200mg铁),参考笔者科室以往研究,单侧股骨颈骨折患者行THA的围术期总失血量约为1 000mL[17],需要补充铁量约为500mg。故围术期总补铁量为术前缺铁量加500mg。将200mg蔗糖铁稀释于100mL的0.9%氯化钠注射液中,静滴时间至少30min,隔日静脉滴注,直至补足缺铁量。使用蔗糖铁期间,定期检测患者Hb水平,若患者Hb水平>150g/L则停止使用。患者首次使用蔗糖铁时,按照推荐方法给予一个小剂量进行测试,25mg蔗糖铁在15min内输注,密切观察患者生命体征,若未出现皮疹、低血压等不良反应,余量1h内输完。对照组未予以上治疗。
4.4围术期管理 术后由麻醉医师给予患者自控镇痛泵镇痛治疗,泵内药品用尽或术后48h予以拔除。术后48h静脉应用头孢呋辛钠(1.5g/12h)。为预防下肢深静脉血栓(DVT)及肺栓塞(PE)等血栓事件发生,患者回病房后即开始下肢静脉泵治疗(30min/2次/d),术后12h开始口服利伐沙班片(10mg/d),出院后嘱患者继续服用,推荐疗程35d。术后由主管医师指导患者在有保护下行功能锻炼,如踝泵及股四头肌等长收缩等功能锻炼,拔管后使用助行器练习行走,详细告知患者及家属术后相关注意事项。术后常规换药、拔管等日常管理均由团队内同一医师负责。
4.5输血指征 对所有患者采取限制性输血策略[18]:(1)患者Hb水平<70g/L时,给予输血治疗;(2)患者Hb水平70~100g/L时,根据患者年龄、心肺代偿能力、有无代谢率增高及是否出现其他贫血症状决定是否输血治疗;(3)患者Hb水平>100g/L,一般不予输血治疗。在手术室、麻醉恢复室及病房均采用该输血方案。在手术室时,由手术医师及麻醉师共同评估患者贫血状态,决定是否输血;在麻醉恢复室,由麻醉师决定是否输血;在病房,由管床医师及上级医师共同评估患者贫血状态,决定是否输血。
4.6数据收集与观察指标 所有患者围术期数据收集与统计学处理均由同一人负责。主要观察指标为两组患者围术期输血率、总输血量、平均输血量、Hb水平及Hct的变化(分别于入院及术后2h,1、3、6、9d清晨采集患者空腹血液标本)。次要观察指标为两组患者Ret变化,两组患者围术期并发症(包括假体周围感染、DVT、PE、过敏及发热)。
5统计学分析
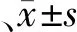
结 果
1主要观察指标
两组患者在术前或术中均未发生输血事件,治疗组术后有2例(3.7%)接受输血治疗,总输血量2.5U:其中1例输注悬浮红细胞1.5U,1例输注悬浮红细胞1U。对照组术后有9例(16.7%)接受输血治疗,总输血量15U:其中4例输注悬浮红细胞2U,4例输注悬浮红细胞1.5U,1例输注悬浮红细胞1U,两组患者输血率比较差异有统计学意义(P<0.05)。治疗组平均输血量(0.05±0.24)U与对照组平均输血量(0.28±0.64)U比较,差异有统计学意义(P<0.05)。见表2。治疗组与对照组患者术后2h,1、3、6、9d Hb水平比较,治疗组均高于对照组,差异均有统计学意义(P<0.05),治疗组患者术后9d与术后3d Hb水平的差值(9.5±2.1)g/L显著高于对照组(6.5±1.4)g/L,差异有统计学意义(P<0.05)。见图1。治疗组与对照组患者术后2h,1、3、6、9d Hct比较,治疗组均高于对照组,差异均有统计学意义(P<0.05)。见图2。
2次要观察指标
治疗组与对照组患者入院时Ret比较差异无统计学意义(P>0.05),两组患者术后2h,3、6、9d Ret的比较,治疗组均高于对照组,差异均有统计学意义(P<0.05),见图3。两组患者围术期均未发生假体周围感染、PE、DVT及与使用rhEPO与蔗糖铁有关的过敏反应,治疗组术后发热2例,对照组发热3例,给予对症治疗后体温均恢复正常,两组比较差异无统计学意义(P>0.05)。见表2。

表2 两组患者围术期输血率、总输血量、平均输血量及术后并发症比较
*P<0.05
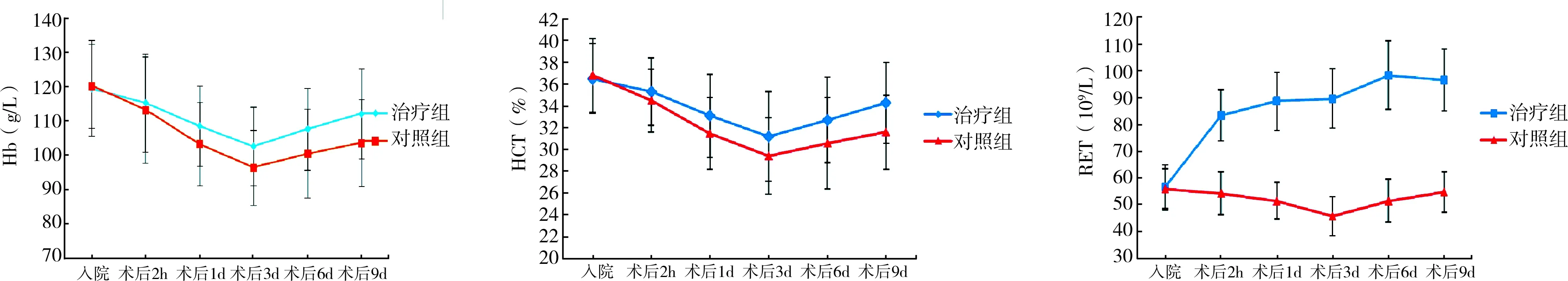
图1 两组患者围术期Hb水平变化图2 两组患者围术期Hct变化图3 两组患者围术期Ret变化
讨 论
THA作为骨科大手术之一,存在手术创伤大、围术期失血量多等问题,造成患者术后较高的贫血发生率[19]。Spahn[20]进行的一项荟萃分析显示,29 068例行髋、膝关节置换术的患者中约有24%的患者术前存在不同程度的贫血,所有患者术后的贫血发生率高达51%。THA的患者多为老年患者,特别是合并高血压或动脉粥样硬化的患者,其血管弹性差,损伤后缩合能力差,导致老年患者围术期出血量较年轻患者更多[21]。此外,手术创伤所致的IL-1、TNF-α等炎性介质释放,干扰红细胞生成,使促红细胞生成素的促造血作用钝化,是造成THA后贫血的另一重要原因[22]。THA围术期贫血会增加术后感染风险、导致术后病死率增加、延长患者住院时间、影响患者术后关节功能的恢复以及生活质量等[14,23]。即使轻微的贫血也可能导致髋部手术患者术后输血,甚至死亡[24]。输血治疗是快速改善患者围术期贫血状态的有效方法,但输血治疗围术期贫血存在很多风险,包括输血反应、免疫排斥反应、疾病传播、溶血反应、增加假体周围感染风险及住院费用等,甚至增加患者围术期病死率[25]。
促红细胞生成素是一种由肾脏分泌的造血生长因子。作为骨髓红细胞前体细胞因子,内源性促红细胞生成素调节红细胞的生成,其作用于红细胞生成的各个阶段,是红细胞生成过程中必不可少的细胞因子。2013年《塞维利亚共识》[26]建议择期手术的贫血患者围术期应用rhEPO(证据等级1A)。rhEPO主要用于治疗贫血相关疾病,如慢性肾脏病和透析引起的肾性贫血、恶性肿瘤化疗所引起的贫血、类风湿性关节炎及其他慢性炎性疾病导致的贫血等。铁是正常生理活动中必不可少的微量元素,是Hb水平重要组成成分。THA造成的失血使体内的铁大量丢失,补充蔗糖铁是最有效的方法,静脉补充蔗糖铁可短期内快速恢复患者的Hb水平,纠正患者贫血状态,降低围术期相关并发症风险,改善患者围术期的生活质量[27]。应用rhEPO治疗会促进机体有效造血,从而导致机体对铁的需求相对增加,出现血清铁含量降低,此时联合应用静脉蔗糖铁可迅速补充血清铁含量,为造血提供充足原料,促进rhEPO的疗效[28]。Petrelli等[29]报道一项Meta分析提示:在癌症患者中,与单独应用促红素类药物相比较,联合应用静脉蔗糖铁可减少23%的输血率,同时提高29%的造血反应。
本研究通过使用Ganzoni公示计算患者术前缺铁量,并通过预估围术期出血量估计因失血所丢失的铁含量,采用静脉注射蔗糖铁联合使用rhEPO,获得了满意临床疗效。治疗组患者术后输血率及平均输血量明显低于对照组,治疗组患者术后Hb水平、Hct、Ret均明显高于对照组,结果表明联合应用rhEPO与蔗糖铁可明显增加患者围术期红细胞储备,提高患者造血潜能,从而显著改善患者围术期贫血状态,降低患者围术期输血率。此外,在相关文献报道[30]应用rhEPO会增加DVT和PE的发生风险,但是相关报道差异较大,且Meta分析证据强度不足。然而,在本研究中治疗组与对照组患者均未发生DVT及PE,这可能与本研究样本量较少有关,需在后续大样本、多中心的前瞻性临床研究中进一步探讨。两组患者在其他并发症发生率方面并无显著差异,但介于本研究病例数有限且缺少多中心数据支持,具有一定局限性,需在后续研究进一步验证rhEPO与蔗糖铁在THA围术期的安全性。
本研究通过对患者术前缺铁量评估和失血量估算法计算出患者所需补铁量,并通过静脉滴注方式快速补充患者需铁量(按需补铁),同时联合使用rhEPO,达到快速纠正THA围术期贫血的目的。本方法简单有效,可行性较高。

