3例马德龙病报告
鄂美慧,褚佳欢,范宇洋,董吉峰,黄丽,刘东举
(沈阳医学院附属第二医院普外肿瘤外科,辽宁 沈阳 110036)
马德龙病(Madelung′s disease)又称多发性对称性脂肪瘤病,是一种罕见的脂肪代谢障碍引起的脂肪组织弥漫性、对称性沉积于皮下浅筋膜间隙及深筋膜间隙的疾病。临床上表现为多发、较大、无痛性、无包膜的脂肪瘤,多分布于颈部、枕部、肩部和其他躯干部位,患者常因颈部活动畸形、受限或压迫气道致呼吸困难而就诊[1]。马德龙病合并周围神经损害多见[2],合并中枢神经系统损害罕见[3]。目前国内少有关于马德龙病的报道。本文对3例马德龙病手术患者的临床资料进行分析,现报道如下。
1 资料与方法
1.1 病例资料 选择2006年至2017年我院收治的3例马德龙病患者,均为男性,年龄50~55岁。病程5~10年,颈部及周围以及腋窝等多处肿物进行性增大,影响生活质量。均患有高血压及糖尿病多年,其中1例合并有脑梗死1年。均有酗酒史,饮酒25~30年,1~2斤白酒∕d。吸烟史20~30年,15~20支∕d。无特殊服药史,家族中无类似疾病史。患者身高163~168 cm,体重72~75 kg,BMI平均为 25.51 kg∕m2。收缩压 160~170 mmHg,舒张压100~110 mmHg。颈部明显增粗(图1),颈部肿物大小18 cm×2 cm×3 cm~23 cm×22 cm×3.5 cm,表面皮温皮色正常,包块质软,无压痛,边界不清,活动稍差,腋窝及多部位可见脂肪堆积。实验室检查:糖化血红蛋白5.67%~7.76%,空 腹 血 糖 最 高 达 16.4~18.9 mmol∕L,餐后 2 h 血糖最高达 30.1~34.3 mmol∕L,其他尿酸和血脂指标偏高。影像学检查:颈部彩超示颈部脂肪组织明显增厚,较厚处约3.8 cm。颈部CT平扫示颈部、下枕部、部分背部脂肪层增厚(图2)。
1.2 手术方法 术前准备充分,于全麻下行颈前区及侧区增生脂肪组织切除联合颈清扫术。取颈下区横弧形切口,约20 cm左右。切开皮肤皮下组织、颈阔肌。见颈阔肌与颈前肌群间明显增生脂肪组织,自下颌区域达锁骨、胸骨上窝,应用电刀整块切除颈前肌群前与颈阔肌间的增生脂肪组织。于颈前肌群中间切开颈前肌群,牵拉显露甲状腺、气管、颈动静脉等,于中间腱处切断肩胛舌骨肌,彻底切除颈前及侧区增生脂肪组织。近下颌区时,保护面部经下颌缘支;颈动静脉区域保护舌下神经;甲状腺气管间,保护喉返神经;颈动静脉甲状腺后区,保护迷走神经、膈神经;胸锁乳突肌侧后方,保护副神经。分离至锁骨上窝,分离出甲状颈干血管,见增生脂肪组织把甲状颈干血管顶至中央区。分离、钳夹、结扎甲状颈干血管,切离增生脂肪组织。于颈侧区置2枚引流管,缝合切断的肩胛舌前肌,缝合颈前肌群、皮下组织和皮肤,包扎。术中出血约200 ml左右。切除增生脂肪组织约800~1 000 g,体积约20 cm×15 cm×5 cm左右。其中1例因增生脂肪组织太大,将胸锁乳突肌挤压变形,无法分离寻找副神经,此部分脂肪未清扫。术中快速病理为良性病变。手术8~10 d后,均顺利康复出院。病理回报:(颈部肿物)脂肪源性肿瘤,良性可能性大,结合免疫组化明确其生物学性质为脂肪瘤,偏向良性,(颈内静脉淋巴结)淋巴组织增生。鉴于肿物较巨大,密切随诊,注意复发。术后随访1~12年,颈前侧区未见复发。手术前后及术中切除脂肪组织,见图3。

图1 患者颈部CT图像
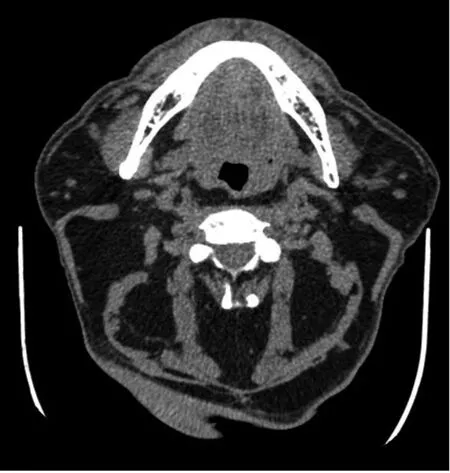
图2 患者外观

图3 经手术切除的脂肪组织
2 讨论
马德龙病比较少见,至今仅报道四百多例。Brodie首先在19世纪中叶报道,在同世纪后期Madelung总结报道了30多例患者的发病情况,又名Madelung病。男性的发病率约为女性的6倍,且在地中海地区发病率位居全球发病率榜首[4]。
引起马德龙病的原因并不明确,但在本研究中发现患有马德龙病的多数患者之前似乎对酒精表现出强烈的依赖性,本研究的3例患者长期大量饮酒,因此患有酒精肝、高尿酸血症,伴随着血脂高、甲状腺功能的低下、高血压以及有趋势转化为糖尿病的糖耐量异常等身体异常,导致的代谢功能低下等。还有一些患者表现出四肢乏力,部分感官丧失以及感觉不正常等类似神经系统紊乱的患病表现[5],研究表明大量摄入酒精会诱发马德龙病,甚至可能诱发染色体中线粒体变异和内分泌紊乱[6]。
Enzi等[7]认为马德龙病根据性别及临床特征表现的不同而分为Ⅰ型和Ⅱ型,Parmar等[8]同时将先天患病引起骨骼躯干病变的儿童作为Ⅲ型。男性作为Ⅰ型马德龙病的主要患者,他们大部分都误把疾病引起的脂肪在上身的堆积,尤其是脖子,主要在双颈部、枕部、项部、肩部、颌下、胸骨上窝、锁骨上窝等部位出现无感觉的脂肪块类似“牛颈”“马颈圈”“驼峰背”等类型的病变当做肿瘤而求医,还有少部分患者求医是因为脂肪团压迫静脉、血液流通不畅、打鼾,吞咽受到阻碍甚至连呼吸都受到影响。Ⅱ型的马德龙病就像肥胖症,临床特征是全身皮下脂肪堆积呈弥漫性,患者人群包括男性和女性。对于女性患者,她们的病变脂肪块多堆积于上背部分、三角肌附近以及四肢,特征与足球运动员的外观近似[9],即靠近上下肢的部位有脂肪堆积,远离上下肢的部位无脂肪堆积呈细小态。
马德龙病的确诊往往需要通过患者的特殊临床表现、结合酗酒等相关病史、实验室生化检查以及影像学检查,并且经手术切除大量没有包膜的增生脂肪组织。CT、B超、MRI是临床上常用的影像学检查方法,MRI可以通过识别符合脂肪组织的特征的压脂序列,保持稳定而均匀的信号输出,从而清晰分辨病变组织与周围组织间的解剖关系。而B超的作用是保持均匀的回声输出将类圆形、椭圆形以及梭形的肿块清晰显示出完整态的包膜[10]。
马德龙病与以下几种肿瘤的特征存在相似之处,所以需要做出鉴别:(1)脂肪肉瘤:一种软组织肉瘤,疼痛感一般不明显,多呈单发,需要经过其他检查确诊[11];(2)神经纤维瘤:多单发,瘤体呈粉色或灰白色,压迫时伴有麻木及疼痛,肿块触之较硬,病理诊断可确诊;(3)血管脂肪瘤:多见于上肢及躯干部位,时常伴有痛感;(4)颈部多发性脂肪瘤:多发于肩背臀及胸部,肿瘤内缔结组织将正常组织分开;(5)甲状腺弥漫性肿大,可以通过彩超进行鉴别诊断;(6)皮质醇增多症:表现为肾上腺皮质长期分泌过多糖皮质激素引起的肥胖,不同于单纯肥胖[12]。
目前国内外尚无有效根治马德龙病的治疗方法。唯一延缓病变的最佳的治疗手段就是通过手术来切除。采用清扫的手术方式切除增生的脂肪组织,不仅能缓解脂肪压迫气管所导致的呼吸困难等症状,同时也解决了患者因马德龙病引起的外观变化,恢复患者的外观,提高生活质量。同时手术范围较大、较复杂,需较彻底清扫颈部组织中各个间隙的脂肪组织,避免重要组织神经血管结构的损伤,特别是神经的损伤。分离至锁骨上窝时,见增生的脂肪组织把甲状颈干血管包绕并顶至中央区,需分离、钳夹、结扎甲状颈干血管以切除增生脂肪组织。这种手术很复杂,由于增生的脂肪组织紧紧包绕神经及血管,无法分辨正常解剖结构组织,导致分离非常困难。本组的1例病例在分离副神经时由于无法辨认副神经,停止此部分增生脂肪组织的清扫。并且增生的脂肪组织侵入各组织结构之中,分离时易造成血管神经的副损伤。此手术相比经典颈廓清手术要复杂,难度大,手术时间长,且颈部组织结构具有重要功能,损伤后造成严重功能障碍,甚至有生命危险。必须由能够熟练掌握经典颈廓清手术的外科医生执行,减少手术并发症。
虽然此病是由长期大量酒精的摄入引起,但戒酒并不会使脂肪减少,对于治疗没有帮助,只能延缓疾病的进展。而且马德龙病的脂肪增多并不能通过节制饮食得到缓解[13]。较多医者认为不用追求马德龙病的根治[14],很多病例在局部接受切除增生脂肪组织后,在短时间内局部并不会复发。

