无蒂锯齿状腺瘤/息肉(SSA/P)的临床特点及其治疗研究进展
涂素芳,黄思霖,傅静雯,龚伟
结直肠癌(colorectal cancer,CRC)是全球第三大常见癌症,死亡率在各种癌症中位居第四[1]。结肠镜检查是诊断CRC最重要的手段,也是预防CRC发生的有效工具。结直肠息肉被认为是CRC的癌前病变,最常见的致癌途径是经典的腺瘤-CRC通路。研究发现,除了腺瘤,锯齿状息肉也可进展为CRC,即通过锯齿状途径演变至CRC,占CRC的15%~30%[2-4]。锯齿状息肉的主要特征是含有锯齿状的隐窝结构,根据2010年WHO分类,可分为增生性息肉(hyperplastic polyps,HP)、无蒂锯齿状腺瘤/息肉(sessile serrated adenomas/polyps,SSA/P)和传统锯齿状腺瘤(traditional serrated adenomas,TSA)三种亚型[5-6]。尽管左半结肠的CRC发生率明显下降,但是右半结肠的癌变率仍然较高[1,3],这可能与内镜医师和病理医师对SSA/P的内镜表现和病理特征认识不够有关。因此,提高对SSA/P的理解并加以重视至关重要。
1 SSA/P的定义
SSA/P是一种表面类似于HP,但具有独特的组织结构特征的腺瘤/息肉,是常见的锯齿状病变类型之一,仅次于HP,约占所有锯齿状息肉的15%~25%,占所有息肉的1.7%~9%[6]。Torlakovic等[7]曾引入“无蒂锯齿状腺瘤(SSA)”和“无蒂锯齿状息肉(SSP)”两个术语,后经世界卫生组织(WHO)重命名为“无蒂锯齿状腺瘤/息肉(SSA/P)”[4,6]。SSA/P区别于HP的最主要特征(见图1)是异常的隐窝结构,包括:①隐窝扩张;②不规则分支隐窝;③隐窝水平延伸,基底部隐窝呈L型或倒T型。
SSA/P是一种微小的息肉,通常直径>10 mm,好发于近端结肠,一般无细胞异型增生,但是具有恶变的潜能[3,8]。SSA/P常被漏诊或误诊,因其边界模糊,表面苍白,与黏膜背景颜色近似而难以发现,且近端结肠褶皱多以及内镜医师经验不足等而常被忽视,病理医师也因对疾病的认识不够而常常把它当成HP,这些可能是导致结肠镜对近端结肠癌的漏诊率高于远端结肠的原因[2,9]。但是,与HP不同,SSA/P与CRC发生风险相关,被认为是CRC的癌前病变,可通过锯齿状通路进展至癌。因此,提高内镜医师和病理医师对SSA/P内镜下表现以及组织化学结构的认识对预防CRC的发生至关重要。
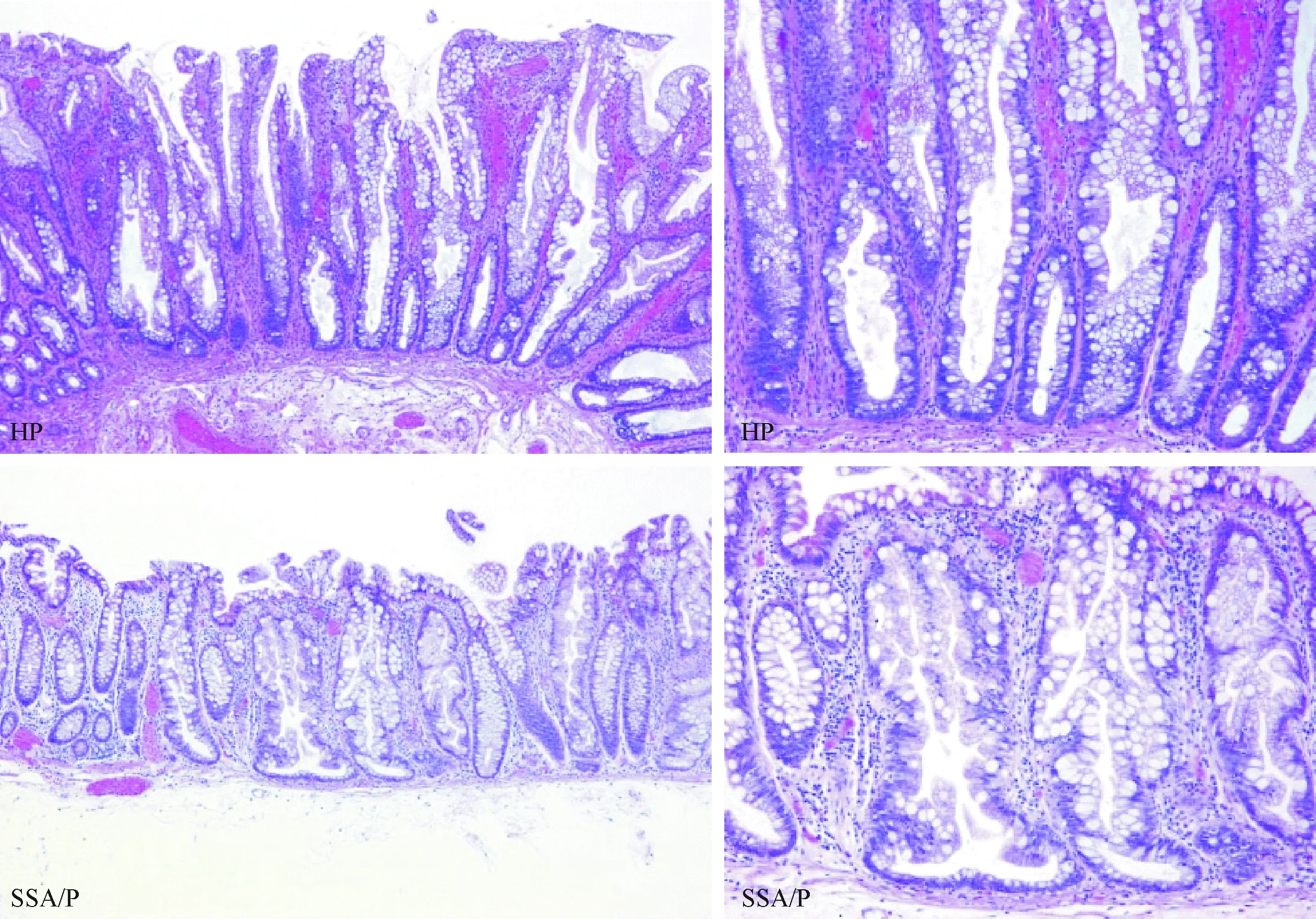
图1 SSA/P与HP在病理特征上的区别SSA/P可见隐窝扩张及基底部隐窝呈L型或倒T型(HE ×40)
2 SSA/P癌变途径
除了经典的腺瘤-癌变、de novo癌途径外,目前认为,锯齿状通路是CRC的另一发展途径,SSA/P是锯齿状通路进展至癌的前驱病变。锯齿状通路主要与BRAF突变、CpG岛甲基化表型(CIMP)和微卫星不稳定性(MSI)有关[3,10-11]。
BRAF基因是一种原癌基因,它作为有丝蛋白激酶通路(MAPK)中的丝氨酸/苏氨酸蛋白激酶,是RAS-RAF-MEK-ERK-MAPK重要的转导因子,参与调控细胞的生长、分化和凋亡。BRAF突变常见于SSA/P中,与DNA 甲基化相关。BRAF突变和 DNA 甲基化可能是锯齿状通路的早期事件。BRAF突变一方面通过 ERK1/2通路抑制BIM促凋亡因子,阻止细胞凋亡;另一方面,通过MAPK通路促进细胞增殖。
DNA错配修复基因甲基化沉默导致高频率MSI(MSI-H),被认为是锯齿状息肉向癌症进展的重要机制。DNA错配修复基因包括MLH1、MSH2、MSH6和PMS2。BRAF突变可能形成小的异常隐窝,并通过甲基化基因的累积进展至微小泡状型息肉(MVHP),进一步甲基化导致SSA/P进展,最终,MLH1过甲基化或p53突变可能导致浸润性癌的发展。
CpG岛是DNA上一个含大量CpG双核苷酸的区段,通常位于基因的启动子区域,以非甲基化形式存在。CpG岛甲基化是真核生物体内调控基因表达的机制之一。基因启动子区域的异常甲基化可导致基因的沉默,而基因的沉默往往与CIMP依赖的抑癌基因失活相关。CIMP介导了MLH1、MSH2等一系列DNA错配修复基因的异常表达,使SSA/P向细胞异型增生发展至浸润性癌。如图2,癌变过程分为两个阶段,一旦出现异型增生,则癌变过程明显加快。BRAF突变与SSA/P异型增生第一阶段有关,CIMP在中期阶段起作用,而最后阶段起关键作用的是MSI-H,被认为是癌变进程加快的高风险因素[5]。

图2 锯齿状通路的癌变途径
3 SSA/P内镜特点
结肠镜检查仍然是检诊SSA/P的重要手段,但内镜检出率仍较低(0%~23%),因此,提高内镜医师对SSA/P内镜特征的认识非常重要。SSA/P通常位于近端结肠,直径>10 mm,为无蒂的扁平隆起,外形隐蔽,表面苍白且与黏膜背景色接近,普通内镜下很难发现,容易造成漏诊[9]。内镜下的特征主要包括(如图3、4):黏液帽或“红帽征”、边界模糊不清、形态不规则、积云样表面结构、腺管扩张、隐窝中的黑斑、腺管开口呈Ⅱ-O或Ⅱ-d型[3,8]。Yang等[12]发现,白光内镜下,黏液帽、模糊的边界、积云样表面结构这三个特征是预测SSA/P的独立因素,诊断的敏感性和特异性分别为79.0%和81.4%。黏液帽由隐窝基底部丰富的黏液物质和成熟杯状细胞的分泌物聚集而成,Tadepalli等[13]发现黏液帽是SSA/P最常见的特征;Yamada等[14]发现模糊的边界和积云样表面在SSA/P中比HP中更常见。
色素内镜、电子染色内镜、放大内镜等,是提高SSA/P检出率的重要内镜手段[2,9]。色素内镜下的SSA/P检测率可高出标准内镜16.7%,NBI结合色素内镜和放大内镜可大大提高诊断率。Ishigooka等[15]借助色素放大内镜观察到腺管扩张呈现出独特的Ⅱ-O型pit,其预测SSA/P的敏感性和准确性分别为83.7%和85.7%;Kimura等[16]利用色素放大内镜发现Ⅱ-O型pit对SSA/P的敏感性和特异性分别为65.5%和97.3%。NBI模式下可以观察到“黏液帽“呈现红色,又称为”红帽征“,同时,NBI下可观察到腺管扩张、Ⅱ-O或Ⅱ-d型pit、隐窝中黑斑和不规则形状[3,17-20]。Nakao等[21]发现,NBI下的”红帽征“的诊断敏感性、特异性和准确性分别为94%、40%和75%;腺管扩张对诊断SSA/P的敏感性、特异性和准确性分别为80%、72%和78%。

A、B可见模糊不清的边界、黏液帽、NBI下显示“红帽征”;C病变边界模糊,普通内镜难以发现;D靛胭脂染色后可勾勒出病变范围
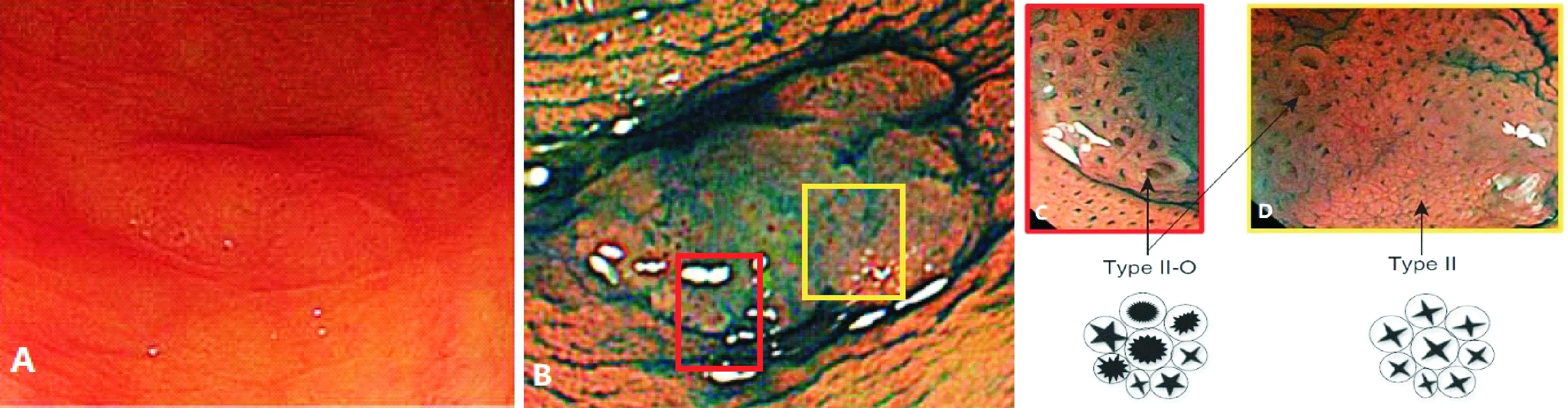
图4 色素放大内镜观察呈现独特的Ⅱ-O型pit,提高内镜下诊断率
4 SSA/P-CD(cytologic dysplasia)的特征
SSA/P-CD为伴异型增生的SSA/P,具有频繁的MLH1甲基化的特点,被认为有发展成CRC的高危风险[22]。SSA/P一旦出现细胞的异型增生,则发展成结肠癌的速度明显加快,Oono等[23]和Omori等[24]分别报道了SSA/P伴有细胞异型增生的两个病例,分别在8个月和11个月发展成进展期结肠癌。因此内镜下识别SSA/P出现异型增生的特点也是非常重要。一旦出现SSA/P-CD应行内镜下切除。SSA/P病变中伴异型增生和浸润性癌的发生率分别为14%和1.0%[4],对于伴异型的SSA/P、老年女性和近端的SSA/P,患CRC风险更高,SSA/P-CD患癌风险为4.4%[4,22]。与不伴异型增生的SSA/P相似,SSA/P-CD好发于右半结肠,直径>10 mm,表面苍白,覆盖“黏液帽”,不同的是,SSA/P-CD多表现为扁平的隆起病灶,中央凹陷,伴结节、红色区域,部分带蒂或亚蒂[4,22,24],这几个特征对诊断SSA/P-CD有着较高的敏感性和特异性(如图5)。
高分辨率放大内镜是观察病灶微表面结构(pit pattern)的有力诊断工具,可以检测到恶性潜能的肿瘤病灶。放大内镜下pit pattern的诊断可有效评估SSA/Ps引起的早期CRC的浸润深度。从SSA/P到SSA/P-CD,再到癌症的进展常伴随着进展的pit (Ⅲ型、Ⅳ型或Ⅴ型)出现[4,22]。与无异型增生的SSA/P不同,SSA/P-CD常常表现为Ⅱ-O型+Ⅲ/Ⅳ型pit型、BRAF突变和CIMP型[22]。

图5 SSA/P-CD病例(内镜下呈现出平坦+隆起型病变,平坦部分染色+放大观察呈现type Ⅱ-O,隆起部分呈typeⅣ;术后病理证实为SSAP-CD)
5 治疗及随访方案
目前,对于锯齿状息肉的内镜治疗尚无明确的标准。日本消化协会对结直肠息肉的管理指南[25]推荐(见图6),≥10 mm 的 SSA/P和≥5 mm的TSA应该内镜下切除;≥10 mm且位于近端结肠的HP,因难以与SSA/P辨别,也应行内镜下切除;≤5 mm的HP建议随访。美国多社会工作组对息肉切除术后的监测指南[26]建议(见表1),≥10 mm 的 SSA/P、伴异型增生的SSA/P、TSA 应每 3 年复查一次。<10 mm 且不伴增生的 SSA/P 可5 年复查一次。< 10 mm的HP可10年复查一次。SPS 应每年复查一次结肠镜。
此外,日本消化协会[25]推荐息肉切除术后3年内应复查一次结肠镜,但是,对于≥10 mm 的 SSA/P、伴异型增生的SSA/P、TSA等高风险的锯齿状病变的随访时间应该缩短,建议1年内复查。
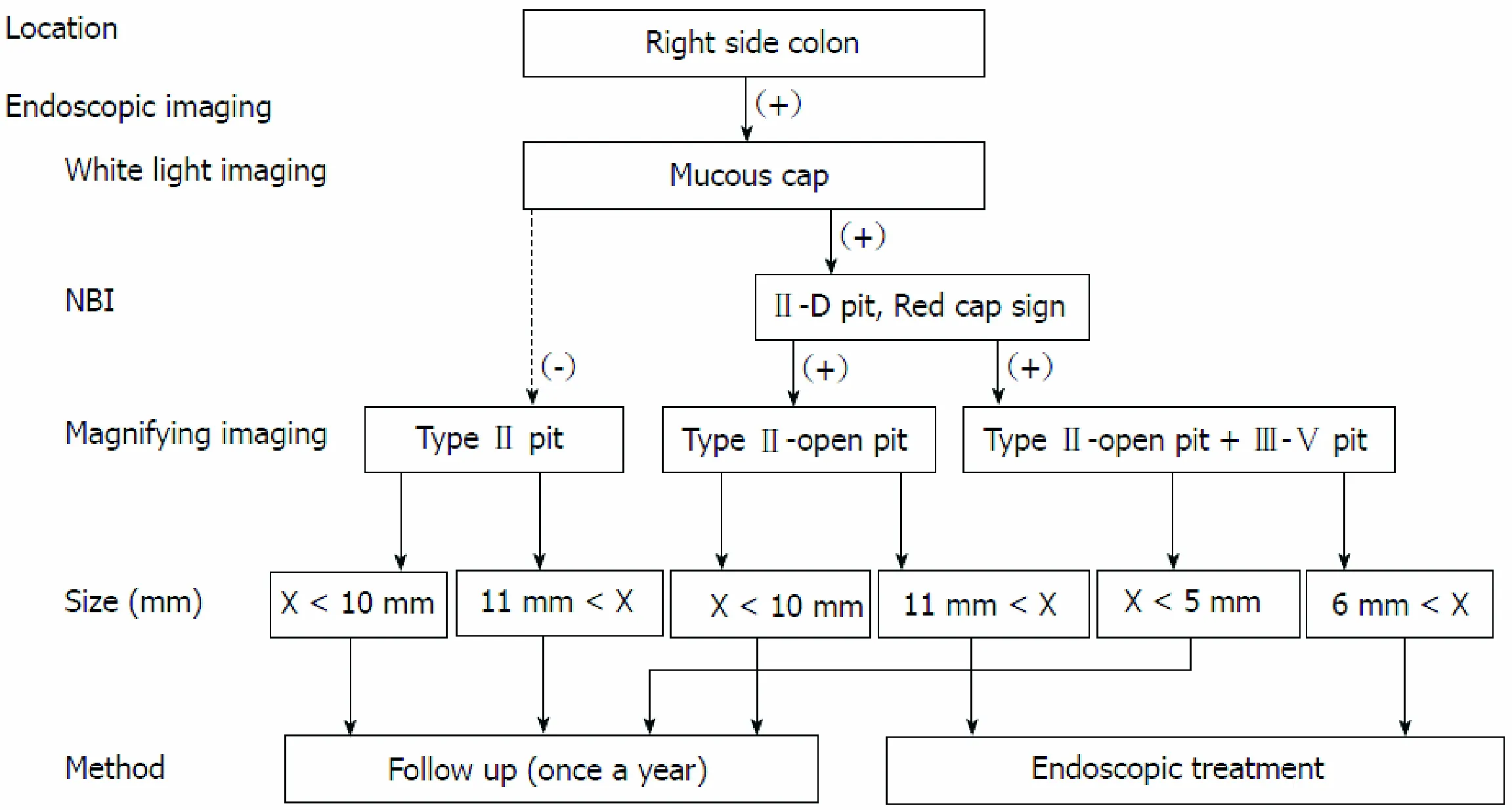
图6 日本消化协会推荐的SSA/P诊治流程

表1 美国多社会工作组对息肉切除术后的监测指南
SA/P, sessile serrated adenoma/polyp; TSA, traditional serrated adenoma
6 总结
虽然SSA/P的发病率较低,但其具有癌变的倾向,应该加强重视。由于内镜下表现缺乏特异性及医师认识不足,容易造成漏诊、误诊,足够的退镜时间、良好的肠道准备和加深对其内镜表现的认识,均有助于提高SSA/P的准确诊断率,从而降低近端结肠癌的发生率。

