黄芪赤风汤合补中益气汤对气虚血瘀型后循环缺血性眩晕患者的临床疗效
刘爱华, 韩振翔
(1.复旦大学附属华山医院北院中西医结合科,上海201907;2.上海中医药大学附属第七人民医院神经康复科,上海200137)
后循环缺血是指脑干、小脑、丘脑、枕叶、部分颞叶及上段脊髓的缺血,是临床常见缺血性脑血管病,约占缺血性卒中的20%[1],眩晕是其最常见的临床症状[2],西医治疗以针对脑缺血、改善眩晕为主[3],但常有众多患者症状持续不缓解而就诊中医或中西医结合[4]。
后循环缺血性眩晕属于中医 “中风” “眩晕”范畴,中风病机概括为气、血、痰、火、虚、瘀,常为几个证型兼杂致病,又与眩晕有交汇,历代医家有 “无痰不作眩”“无虚不作眩” “无风不作眩” “瘀滞不行,皆能眩晕”“瘀血停蓄,上冲作逆,亦作眩晕”等论述,临床上以“气虚血瘀”型常见。颜乾麟主任根据 《医林改错》中“元气既虚,必不能达于血管,血管无气,必停留成瘀”的记载,认为气虚血瘀是中风的常见、关键病机,临床常运用黄芪赤风汤合补中益气汤治疗气虚血瘀型中风病、眩晕病,也是颜氏内科根据 “气血理论” “衡法”理论指导下独具特色的方证,常获较好临床疗效[5-6],但缺乏规范化研究的临床证据,因此,本研究将中风,眩晕—气虚血瘀证—补气活血法—黄芪赤风汤合补中益气汤这一理法方药引入后循环缺血性眩晕的研究,以期验证疗效,并提供临床证据来指导治疗。
1 资料与方法
1.1 一般资料 选取2017年5月—2018年9月于复旦大学附属华山医院北院中西医结合科门诊和住院的78例患者。纳入标准: (1)40岁≤年龄≤80岁; (2)符合中、西医诊断标准,其中西医参照 《中国后循环缺血的专家共识》[7],中医参照 《中医病证诊断疗效标准》中 “眩晕”诊断依据[8],气虚血瘀证候判定标准参照 《中医内科学》[9],主症为头晕目眩、乏困无力,次症为纳差、眼花、面色苍白或清滞、脉细涩、舌紫黯或有瘀斑,符合主症及3项次症者即可确诊为气虚血瘀证;(3)患者及家属知情同意,并签署知情同意书。排除标准:(1)有脑出血、颅内肿瘤、外伤等;(2)由耳部或眼部疾病、颈椎疾病等导致眩晕;(3) 血压控制不佳 (≥145/95 mmHg,1 mmHg=0.133 kPa);(4)无法按时服药; (5)妊娠或哺乳期妇女; (6)合并有严重心、脑、肾或血液系统疾病及精神病;(7)研究人员认为其他原因不适合临床试验。观察组年龄43~80岁,既往史积分5~13分,伴发病积分3~11分;对照组年龄42~79岁,既往史积分5~15分,伴发病积分3~9分,2组患者性别、年龄、病情等比较无显著差异 (P>0.05),具有可比性,见表1、2。
表1 2组性别、年龄、既往史积分、伴发病积分比较(±s, n=39)
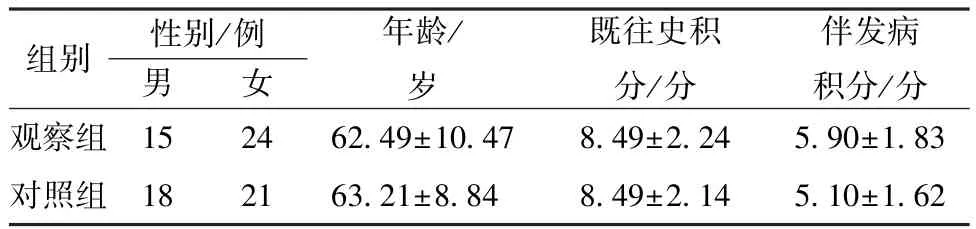
表1 2组性别、年龄、既往史积分、伴发病积分比较(±s, n=39)
组别 性别/例男 女年龄/岁既往史积分/分伴发病积分/分观察组 15 24 62.49±10.47 8.49±2.24 5.90±1.83对照组 18 21 63.21±8.84 8.49±2.14 5.10±1.62
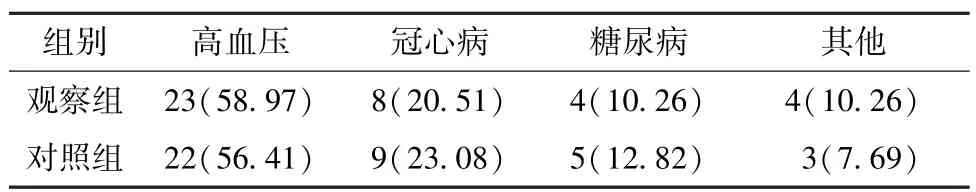
表2 2组基础疾病分布比较 [例 (%),n=39]
1.2 给药 入组患者均给予基础治疗,包括抗血小板聚集、血压管理 (目标值≤140/90 mmHg)、血脂控制、血糖控制、行为干预等,对照组在此基础上给予倍他司汀6 mg,每天3次;口服观察组在对照组基础上加用黄芪赤风汤合补中益气汤,组方生黄芪30 g、赤芍9 g、防风9 g、党参9 g、白术9 g、当归9 g、陈皮9 g、升麻6 g、柴胡9 g、炙甘草6 g,水煎,每天分2次温服,2组疗程均为4周。
1.3 指标检测 治疗前后对患者进行TCD检查,检测其左侧椎动脉 (LVA)、 右侧椎动脉 (RVA)、 基底动脉 (BA)血流速度。再参照 《中药新药临床研究指导原则》[10]进行中医症候积分,按症状出现的频率、持续时间、性质程度等方面对眩晕主症、次症进行量化,其中眩晕主症按轻、中、重度分别分为2、4、6分;根据证候要点自拟次症细则10项,包括目眩、神疲乏力、纳差、气短、困倦、汗出、不寐、头痛、面色苍白或清滞、脉细涩,舌质淡胖,舌紫黯或有瘀斑,对每一次症的严重程度进行评分,分值为0~3分,症状计分计算方法为主症计分+次症计分/10。接着,应用UCLA眩晕调查问卷行生活质量评价,疗效判定标准参照卫生部1997年7月制定的 《临床疾病诊断治愈好转标准》[10];评定分级参照 《中药新药临床研究指导原则》[11], 其中显愈率=[(基本痊愈数+显效数) /总例数] ×100%、有效率=[(基本痊愈数+显效数+有效数)/总例数]×100%;安全性指标包括血压、心率、呼吸等,以及血、尿常规及肝、肾功能,并于入组时和干预后分别记录和检测心电图,评价标准[12]:1级,无任何不良反应,安全性指标检测无异常;2级,有轻度不良反应,安全性指标检测无异常,不需作任何处理可继续给药;3级,发生中等程度的不良反应或安全性指标检测轻度异常,处理后可继续给药;4级,安全性指标检测有明显的异常,发生严重不良反应,需中止试验。最后,记录并分析入组后8周不良事件和不良反应。
1.4 统计学分析 通过SPSS 18.0软件进行处理,计量资料以 (±s)表示,采用独立样本t检验;计数资料用百分率或百分数表示,采用卡方检验。P<0.05为差异具有统计学意义。
2 结果
2.1 TCD椎基底动脉血流速度 表3显示,治疗后观察组LVA、RVA、BA血流速度较治疗前显著提高 (P<0.01),其中LVA、BA血流速度较对照组显著提高 (P<0.01)。
表3 2组治疗前后TCD椎基底动脉血流速度比较 (±s,n=39, cm/s)

表3 2组治疗前后TCD椎基底动脉血流速度比较 (±s,n=39, cm/s)
注:与同组治疗前比较,∗P<0.05,∗∗P<0.01;与对照组治疗后比较,△△P<0.01
指标对照组治疗前 治疗后 治疗前 治疗后观察组LVA 17.69±2.95 31.92±9.60∗∗△△ 16.88±3.09 26.40±5.31∗RVA 18.65±3.65 31.37±10.67∗∗ 21.60±3.61 26.35±4.24 BA 18.87±2.40 31.42±10.22∗∗△△ 18.38±2.50 27.71±4.47∗
2.2 疗效指标 表4显示,观察组中医症候积分、UCLA眩晕评分较治疗前显著降低 (P<0.05)。
表4 2组疗效指标比较 (±s, n=39)

表4 2组疗效指标比较 (±s, n=39)
注:与同组治疗前比较,∗P<0.05
指标对照组治疗前 治疗后 治疗前 治疗后观察组中医症候积分 5.13±1.57 1.46±0.91∗ 4.86±1.35 3.63±1.02 UCLA 眩晕评分 16.36±4.86 10.33±3.25∗ 13.51±4.44 10.90±3.83
2.3 疗效评定分级 表5显示,观察组显愈率、有效率较对照组显著升高 (P<0.01)。
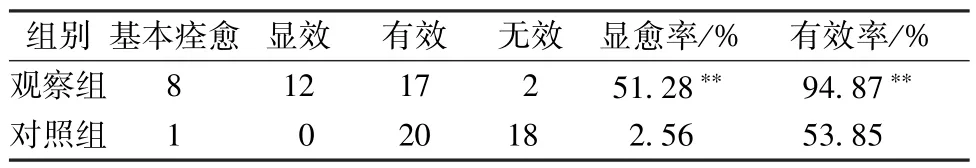
表5 2组疗效评定分级比较 (例)
2.4 安全性评价 所有纳入病例的安全性评价中除1例为2级外,其余均为1级,表明安全性良好。
3 讨论
首批国医大师颜德馨教授立论气血学说,推崇 《内经》所说 “人之所有者,血与气耳” “气血以流畅、平衡为贵”,辨病以 “气为百病之长” “血为百病之胎”为纲,其子颜乾麟主任秉承颜老学术立论,从气血论治 “中风”“眩晕”,认为诸多脑病多由年事已高,人身之阳气与精血渐衰,脏腑功能渐减,加之年长而积劳或久病,邪气郁久耗伤气血,或致瘀血阻塞脉道,经络失于畅达所致;或由素体肝肾、脑髓不足,致气血迟缓、津液失于敷布而气机升降失调,清窍失养致病。此乃本虚标实之证,本虚为气血亏虚,标实为脉络瘀阻。
遵循以上理论,颜乾麟主任治疗中风、眩晕病久者临证时常不离补益气血、活血祛风治则,方以黄芪赤风汤合补中益气汤为主。该方出自 《医林改错》,由黄芪、赤芍、防风组成,黄芪、防风伍用,防风辛散温通,可载黄芪达于周身补气,黄芪得防风疏散之力而不恋邪,防风又得黄芪固表而不致其过于散泄,二药合用,散中寓补,补中兼疏,相辅相成,可 “治诸病皆效者,能使周身之气通而不滞,血活而不瘀,气通血活,何患疾病不除”。合用李东垣之补中益气汤,一则补气健脾,使后天生化有源,五脏可滋,脾胃气虚诸证自可痊愈;二则升提中气,恢复中焦升降之功能,使得清阳之气以通清窍,两方合用,力专效宏,标本兼治。颜乾麟主任临证注重顾护元气,常以健脾胃以补元气,推崇脾胃学说,倡导 “脾统四脏”,认为诸脏之病可从脾胃论治,以滋化源,使脾旺则四脏健旺;脾胃虚弱,中气不足,无以升清以养脑窍,故可见头晕目眩伴见乏力;“高巅之上惟风火可到”,眩晕、中风病位在 “脑”与 “风”邪关系密切,治则当以补益中气、祛风活血散瘀为主。补中益气汤补益脾胃之气,以使清气可升,脑窍得养而眩晕自止;黄芪赤风汤方虽小而力却宏,黄芪补气升阳,赤芍凉血散瘀,防风祛风宣达,三药合用,可使脑窍之气血运行和谐而眩晕自除[13]。现代药理研究表明,黄芪对脑血管疾病的作用包括双向调节血压、扩张周围血管、抗血栓、降血脂等[14],赤芍具有抗血小板聚集、抗炎、抗自由基、扩张血管、改变血液流变、改善微循环等作用[15],防风具有抗凝血、活血化瘀作用[16],补中益气汤可增强心肌收缩力,扩张外周血管[17]。
倍他司汀[18]属于H1受体激动剂,具有扩张心脑血管作用,能增加椎底动脉及耳蜗和前庭血流量,增加毛细血管通透性,促进细胞外液吸收,消除淋巴内水肿,抑制ADP诱导血小板凝集作用,延缓血栓形成时间,为治疗后循环缺血所致眩晕的常用药物。本研究中对照组采用基础治疗加该药物,观察组在对照组基础上加用中药,发现观察组疗效评定分级的显愈率和有效率较对照组明显升高,提示中药合并倍他司汀的疗效优于单用倍他司汀。
本研究应用TCD监测双侧椎动脉和基底动脉血流速度,作为疗效评估指标之一,它是利用超声波的多普勒效应俩研究颅内大血管的血流动力学的技术[19],能无创伤地穿透颅骨,获取颅底主要动脉的多普勒回声信号,具有操作简便、无创伤的特点,可对患者进行连续长期的动态观察,并提供大血管的血液动力学资料,在诊断眩晕方面价值肯定,特别适合动态观察以及指导临床治疗。然后,选择Vm作为TCD参数指标,取其极少受心率、心收缩力、外周阻力、动脉顺应性等影响的特点,并且代表了搏动性血液的供应程度。本研究结果显示,观察组治疗后双侧椎动脉血流均较治疗前显著增快,并且LVA、BA血流速度较对照组也显著增快,提示中药合并倍他司汀较单用倍他司汀能更好地改善椎动脉和基底动脉血流。
课题组前期研究了建瓴汤对后循环缺血性眩晕患者的临床疗效、椎动脉血流等[12,20],同时也发现病证结合的研究模式可较好阐述中医临床疗效,值得推广[21]。但中医特点为辨证论治,故有 “同病异治” “异病同治”之说,其中 “同病异治”在此处即是对应同一种疾病—— “眩晕”或中风,根据其不同证型,遣方用药不同;或在同一个患者不同发病阶段的证型不同,治疗又不甚相同,故本研究又从 “同病异治”角度,设计 “气虚血瘀证”眩晕的临床研究,依然运用病证结合研究模式,将后循环缺血性眩晕与中医的 “中风” “眩晕”相对应,与 “气虚血瘀证型”相对应,应用名老中医多年经验方以补气活血治疗,观察其对以上疾病、证型的临床疗效,以求获取临床证据进而推广运用。结果显示,黄芪赤风汤合补中益气汤治疗后中医症候积分、UCLA眩晕评分均较治疗前显著降低,观察组疗效评定分级显愈率和有效率较对照组显著增高,提示中药能提高患者生活质量,并且安全性良好。
本研究首次将黄芪赤风汤合补中益气汤引入后循环缺血性眩晕的研究中,并运用TCD监测治疗前后椎动脉、基底动脉血流速度,初探了中医药从病证结合模式角度进行研究的可行性。为了能具备更佳的可重复性,今后将设计大样本、多中心、随机、对照、双盲临床试验,同时选取临床常用经典方补阳还五汤作为对照,从而使研究可信度更高,有利于推广临床应用,使更多患者获益。

