会阴侧切与非会阴侧切对产妇盆底功能的影响分析
周业娟
(柳州二空医院,广西 柳州 545005)
会阴侧切主要是指在产妇分娩困难时于其会阴侧方建立切口,以缓解产妇产道损伤并保障胎儿安全娩出[1]。但近年妇产科研究发现开展会阴侧切时容易对产妇盆底功能形成较严重影响,具体表现为分娩后排尿功能与盆腔功能等表现异常[2]。为进一步明确会阴侧切与非会阴侧切对产妇盆底功能形成的影响,本研究分别对会阴完整、会阴侧切与会阴裂伤产妇进行全面临床观察,现报道如下。
1 资料与方法
1.1 一般资料
选取我院2017年1月~12月阴道分娩产妇450例为研究对象,依据其分娩过程中会阴状况进行分组,依次分为会阴完整组150例、会阴侧切组150例与会阴裂伤组150例。会阴完整组产妇年龄21~35岁,平均(27.4±3.6)岁,孕周37~42周,平均(39.2±0.8)周,产程时间12~16 h,平均(13.5±1.5)h;会阴侧切组产妇年龄20~36岁,平均(27.6±3.5)岁,孕周37~42周,平均(39.3±0.7)周,产程时间12~17 h,平均(13.8±1.4)h;会阴裂伤组产妇年龄21~36岁,平均(27.1±3.5)岁,孕周37~42周,平均(39.4±0.9)周,产程时间13~16h,平均(13.6±1.6)h。三组产妇基本资料比较无统计学意义(P>0.05)。
1.2 纳入标准与排除标准
纳入标准:①单胎头位,足月分娩;②分娩前阴道与盆底功能正常;③无剖宫产指征且自愿选择阴道分娩;④无合并严重的器官功能障碍、内分泌系统疾病或妊娠合并症;⑤产妇与其家属签订知情同意书。排除标准:①近期服用可能对检验指标形成影响的药物;②分娩过程转行剖宫产;③分娩过程发生宫缩乏力、大出血等严重事件。
1.3 方法
1.3.1 处理方法
会阴完整组产妇顺利阴道分娩,未出现会阴自然裂伤,且无会阴切伤。会阴裂伤组产妇在宫颈口全开后给予阴道润滑,发生宫缩表现后由助产士指导进行阴道分娩,分娩过程中出现会阴裂伤。会阴侧切组患者在分娩过程中存在明显困难,助产士拔露胎头后在左侧会阴位置注射利多卡因以达到局麻作用,发生宫缩时应用无菌剪刀将产妇左侧会阴切开4cm左右,再行阴道分娩。
1.3.2 评估方法
依据国际会阴肌力测定标准GRRUG法对产妇进行盆底肌力评级,其盆底肌肉收缩持续0 s、1 s、2 s、3 s、4 s与≥5 s分别为0~Ⅴ级。分别记录三组产妇的排尿困难、压力性尿失禁(SUI)、会阴伤口疼痛以及盆腔脏器脱垂(POP)等发生率,其中,SUI诊断标准为分娩后6~8周产妇在腹压增加情况下发生明显尿液溢出表现;POP应用POP-Q评分表进行判定。
1.4 统计学方法
采用SPSS 19.0统计学软件对研究数据进行处理分析,其中,计量资料以均数±标准差(±s>)表示,应用t值检验,计数资料应用x2检验,P<0.05为具有统计学意义。
2 结 果
2.1 三组产妇的盆底肌力评级比较
会阴完整组产妇的盆底肌力评级明显好于会阴侧切组与会阴裂伤组,具有统计学意义(x²=10.78、10.92,P<0.05),但会阴侧切组与会阴裂伤组产妇的盆底肌力评级比较无统计学意义(x²=1.34,P>0.05)。见表1。
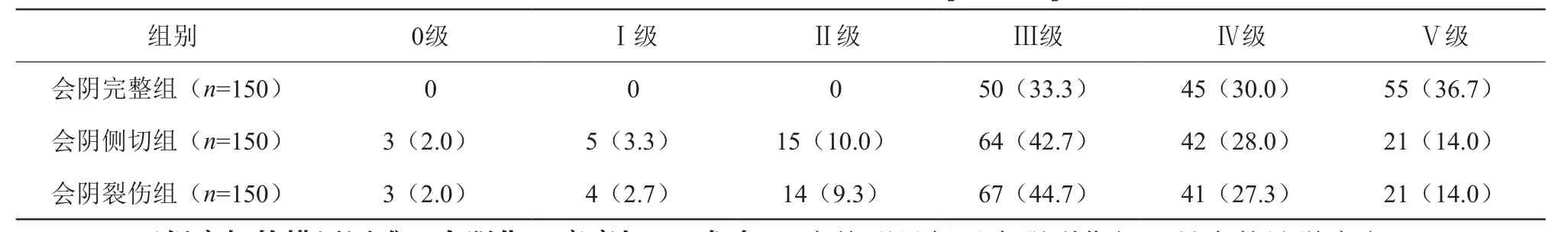
表1 三组产妇的盆底肌力评级比较[n(%)]
2.2 三组产妇的排尿困难、会阴伤口疼痛与SUI发生率比较
会阴完整组产妇的排尿困难、会阴伤口疼痛与SUI发生率均明显低于会阴侧切组,具有统计学意义(x²=6.43、6.92、7.14,P<0.05),并且上述并发症发生率均明显低于会阴裂伤组,具有统计学意义(x²=4.15、3.97、4.24、3.89,P<0.05)。同时,会阴裂伤组产妇的排尿困难、会阴伤口疼痛与SUI发生率均明显低于会阴侧切组,具有统计学意义(x²=4.82、5.52、4.57,P<0.05)。见表2。

表2 三组产妇的排尿困难、会阴伤口疼痛与SUI发生率比较[n(%)]
2.3 三组产妇的POP发生率比较
三组产妇的POP均为轻度,其阴道前壁膨出、阴道后壁膨出与子宫脱垂发生率比较无统计学意义(x²=0.15、0.42、0.39,P>0.05)。见表3。

表3 三组产妇的POP发生率比较[n(%)]
3 讨 论
会阴侧切的临床使用目的主要为促进胎儿顺利安全娩出[3-4],但在全球范围内会阴侧切滥用情况均较为严峻[5],部分发展中国家的侧切率甚至高达100%[6]。以往临床医师主张采用会阴侧切,并认为该项操作对产妇盆底肌有一定的保护作用,可预防产后盆底肌松弛的发生[7],但近年妇产科研究逐渐发现开展会阴侧切不仅未能起到盆底肌保护效用[8],甚至会引发多种并发症,也严重影响产妇的盆底功能[9-10]。本项研究选取我院2017年度行阴道分娩的450例产妇,其中包括会阴完整、会阴侧切与会阴裂伤各150例,研究分别观察三组产妇的产后盆底功能相关表现,旨在评定会阴侧切与非会阴侧切对产妇形成的影响。研究采用GRRUG法在产后对三组产妇开展盆底肌力评级,结果表现会阴完整产妇的盆底肌力评级显著好于其他两组,而会阴侧切与会阴裂伤产妇的盆底肌力评级比较无显著差异,提示会阴侧切与会阴裂伤均会对其盆底肌形成明显影响,且两种情况下产妇盆底肌损伤程度较为接近。同时,会阴完整组产妇产后的排尿困难、会阴伤口疼痛与SUI发生率明显低于其他两组,而其他两组间比较可见会阴侧切产妇的4种并发症发生率更高,表现出会阴侧切对产妇盆底功能的影响程度重于会阴裂伤,笔者认为其影响差异主要由于分娩过程中的主动与被动操作有相关性。三组产妇产后的阴道前壁膨出、阴道后壁膨出与子宫脱垂发生率比较无显著差异,提示会阴侧切对产妇POP发生率并无明显影响。通过开展研究笔者认为在阴道分娩过程中,需严格控制会阴侧切指征,根据产妇实际会阴状况开展会阴侧切操作,尽量减少不必要会阴侧切的实施,并且对开展侧切产妇加强随访观察,最大程度缓解其盆底功能的不良影响。
综上所述,阴道分娩会阴完整产妇产后的盆底功能保留状况较好,会阴侧切与会阴裂伤均会对其产后盆底功能形成影响,但会阴侧切对产妇产后盆底功能的影响最为明显。

