自由体位待产对分娩结局的影响分析
邱 敏,杨 敏,冯光连
(西南医科大学附属医院,四川 成都 646000)
在传统分娩过程中,生产体位以仰卧位为主,但该体位存在一定劣势。研究指出[1],仰卧位会导致胎儿压迫母体脊柱,时间一长可导致胎儿方位变为枕横位或枕后位,不利于顺产。因此,应进一步寻找科学、合理体位,以改善产妇分娩结局,提升胎儿分娩质量。本文选取我院2016年1月至2017年12月所收治产妇106例为研究对象,以评估自由体位临床价值。现将详细情况报告如下。
1 资料及方法
1.1 临床资料
选取我院2016年1月至2017年12月所收治产妇106例,随机分为研究组和对照组。研究组53例,平均年龄(24.15±2.31)岁,平均孕周(40.12±1.37)周;对照组53例,平均年龄(24.19±2.27)岁,平均孕周(40.25±1.40)周。基线资料具有可比性(P>0.05)。
纳入标准[2]:(1)均为初产妇、正常足月单胎妊娠;(2)胎方位为头位;(3)对本研究知情并均签署知情同意书。排除标准:(1)合并剖宫产禁忌症者;(2)合并肝肾功能不全者;(3)无法配合研究者。
1.2 方法
1.2.1 对照组:完善产前检查,予以传统仰卧位或半卧位待产,不能顺产者择期剖宫产。
1.2.2 研究组:予以自由体位待产,包括:坐位、站位、跪位及趴位等,根据不同情形予以不同体位指导。例如,坐位时要求产妇手臂自然下垂、双腿处于分开位以及摇摆胯部等,并密切观察初产妇以避免摔倒事件发生;趴位时要求产妇附在分娩球上,利用腰部发力,进行前后晃动或左右晃动。
1.3 观察指标[3]
记录两组产妇第一产程、第二产程时间。分娩结局:产妇剖宫产率、会阴Ⅲ度裂伤发生率及会阴侧切率。
1.4 统计学方法
采用SPSS17.0进行统计学分析,计数资料以率表示,2组计数资料率的比较采用x2检验,计量资料采用t检验,P<0.05具有统计学意义。
2 结 果
2.1 产程比较
由表1可知,研究组产妇中,第一产程为(8.02±1.19)h、第二产程为(1.19±0.27)h,均显著低于对照组,t分别为8.661、4.216,差异具有统计学(P<0.05)。
表1 产程比较(±s)
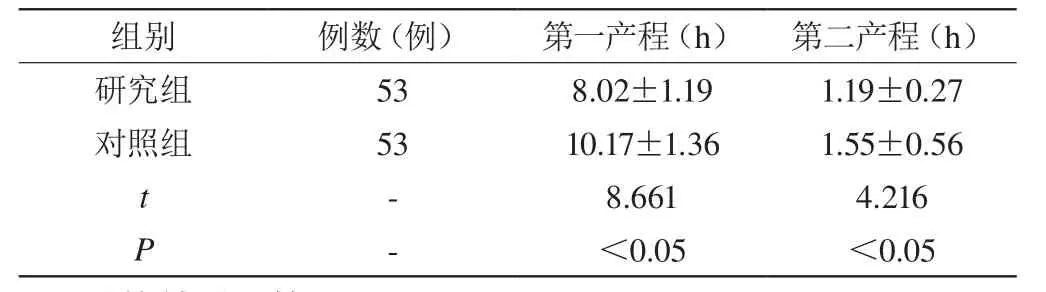
表1 产程比较(±s)
组别 例数(例) 第一产程(h) 第二产程(h)研究组 53 8.02±1.19 1.19±0.27对照组 53 10.17±1.36 1.55±0.56 t-8.661 4.216 P-<0.05 <0.05
2.2 分娩结局比较
由表2可知,研究组剖宫产率为24.53%、会阴Ⅲ度裂伤发生率为1.89%、会阴侧切率为3.77%,均显著低于对照组,x2分别为4.964、4.371和4.605,差异显著(P<0.05)。

表2 分娩结局比较[n(%)]
3 讨 论
自设立产科以来,仰卧位一直是使用频率最高的待产体位,其有助于助产士观察产程、监听胎心音及操作接生。但是,仰卧位可导致妊娠子宫压迫腹主动脉,减少循环血量,引起胎盘循环障碍等情况发生,不利于母婴健康。研究指出[4],女性分娩是一个复杂生理过程,可受胎儿、产道、分娩体位等多方面因素影响。因此,应根据产妇需要选取合理分娩体位,以缩短产程、改善分娩结局。相关研究指出[5-6],自由体位分娩更符合人体生理要求,可促使内脏蠕动加快、促进血液循环,有利于自然分娩。在实际临床工作中发现,与仰卧位相比较,使用蹲位和跪趴等自由体位时产妇坐骨棘间径可增加约6mm左右,骨盆出口后矢状径可增加约3mm,坐骨结节间径亦有所增加,对提升顺产率具有积极意义[4-5]。
本研究通过纳入自由体位待产,获得较为满意结果。本组研究结果显示,研究组产妇中,第一产程为(8.02±1.19)h、第二产程为(1.19±0.27)h,均显著低于对照组,t分别为8.661、4.216,差异具有统计学(P<0.05)。提示自由体位待产有利于缩短产妇,减少意外发生可能。另一组数据显示,研究组剖宫产率为24.53%、会阴Ⅲ度裂伤发生率为1.89%、会阴侧切率为3.77%,均显著低于对照组,χ2分别为4.964、4.371和4.605,差异显著(P<0.05)。提示自由体位待产可降低剖宫产率,改善分娩结局。
综上所述,自由体位待产应用于临床分娩过程中,有利于缩短产程、改善分娩结局,保障母婴健康,值得临床推广应用。

