1 277例0~6岁永久性听力损失患儿确诊年龄与发现途径△
王雪瑶 黄丽辉 王现蕾 赵雪雷 杜亚婷 杨亚利 崔庆佳 张燕梅 王士杰
普遍新生儿听力筛查(universal newborn hearing screening, UNHS)已被证明是一种有效的早期发现先天性听力损失者的方法,其后续的诊断与干预过程更是防聋治聋中的重要环节。根据美国婴幼儿听力联合会(Joint Committee on Infant Hearing,JCIH)2007年形势报告,所有听力筛查未通过者,应在3月龄内接受听力诊断和医学评估;确诊为永久性听力损失者,应在6月龄内接受干预[1]。我国UNHS不断向国际标准靠拢,但是仍存在筛查未通过者未按要求及时确诊及失访问题[2,3]。此外,并非所有永久性听力损失患儿都可以经UNHS尽早发现,部分通过UNHS的儿童在生长发育过程中会出现迟发性听力损失。因此,本研究拟通过分析0~6岁永久性听力损失患儿的确诊年龄及发现途径,进一步明确UNHS及随访的重要意义,为防聋工作的开展提供依据。
1 资料与方法
1.1研究对象 以2010年1月~2016年12月期间,于首都医科大学附属北京同仁医院儿童听力诊断中心进行听力评估的儿童为研究对象,纳入标准:①确诊为永久性听力损失,包括感音神经性听力损失、永久性传导性听力损失(先天性外中耳畸形)及混合性听力损失;②听力损失确诊年龄为0~6岁;③临床资料完整。排除标准:脑膜炎、外伤等导致的获得性听力损失。
根据以上标准共入组1 277例听力损失患儿,其中,男56.85%(726/1 277),女43.15%(551/1 277);就诊年龄1~122个月,中位数7.25个月;北京地区44.48%(568/1 277),外埠55.52%(709/1 277)。根据是否接受新生儿听力筛查及筛查结果将入组患儿分为三组:筛查未通过组、筛查通过组及未筛查组。筛查未通过组1 005例(78.70%),筛查通过组96例(7.52%),未筛查组176例(13.78%),三组基本情况见表1。1 277例中,双侧听力损失80.74%(1 031/1 277),单侧听力损失19.26%(246/1 277)(表2)。筛查未通过组、筛查通过组与未筛查组均以双侧重-极重度听力损失为主,分别占各组的41.20%、58.33%及86.36%。三组听力损失性质均以感音神经性听力损失为主,分别占各组的81.92%、90.32%及72.83%(表3)。3.13%(40/1 277)确诊为听神经病,其中筛查未通过组2.19%(22/1 005),筛查通过组10.42%(10/96),未筛查组4.55%(8/176)。
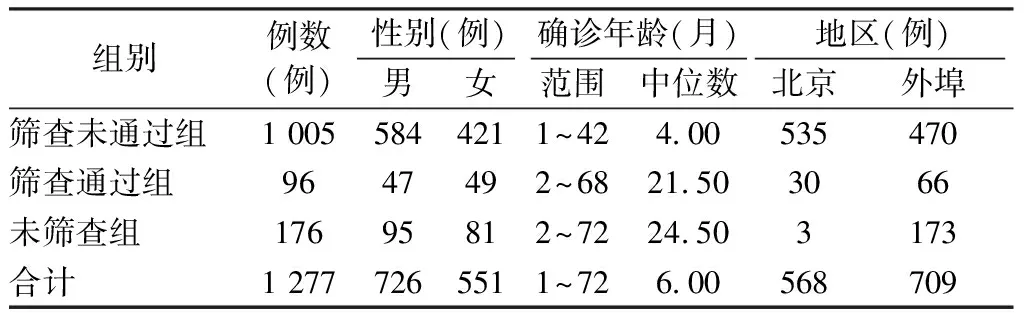
表1 三组患儿的性别、确诊年龄及地区分布
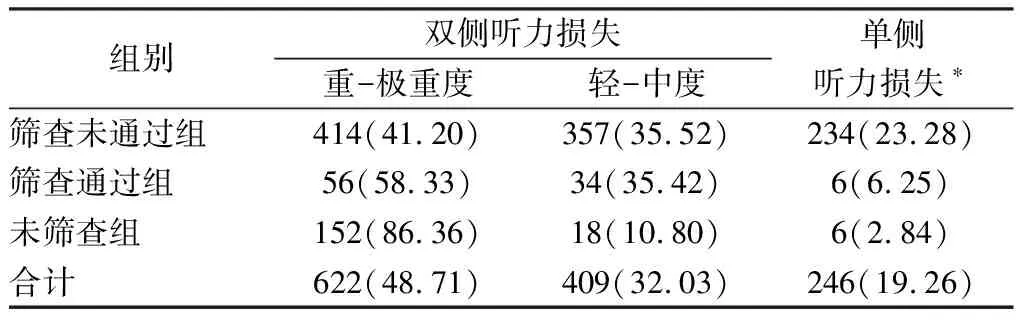
表2 三组患儿单、双侧不同听力损失程度例数分布(例,%)
注:*单侧听力损失,所占比例由高到低分别为:极重度38.21%(94/246),轻度26.02%(64/246),重度18.70%(46/246),中度17.07%(42/246)。

表3 三组患儿感音神经性、传导性、混合性听力损失耳数分布(耳,%)
1.2问卷调查 征得家属知情同意后,对就诊儿童家长采用自制调查问卷进行调查,内容包括:一般情况,新生儿听力筛查与否及筛查结果,听力损失的发现途径及确诊年龄(即接受听力检测,确诊为永久性听力损失的年龄)等情况。调查方式对家属进行说明,家属自行填写问卷,之后由信息采集人员进行核对。
1.3听力评估 患儿经耳鼻咽喉科常规检查后,在北京同仁医院儿童听力诊断中心隔声屏蔽室进行听力学检测,室内环境噪声≤20 dB A,客观听力学检测前服用6.5%水合氯醛(0.8 ml/kg)镇静,之后进行听性脑干反应、畸变产物耳声发射、听性稳态反应和声导抗测试;小儿行为测听在清醒状态下进行。
1.4听力损失诊断标准 听力损失分级按照WHO(1997年)制定的标准[4],取听力较好耳0.5、1、2、4 kHz 4个频率的行为听阈的平均值,轻度:26~40 dB HL;中度:41~60 dB HL;重度:61~80 dB HL;81 dB HL及以上为极重度听力损失。3岁以下患儿,平均听阈≤30 dB HL视为听力正常。小儿行为听力测试配合欠佳,不能获得准确听力结果的患儿,以ABR反应阈值作为高频听反应阈[5]。
1.5统计学方法 采用SPSS 24.0统计软件进行统计学分析:对三组听力损失确诊年龄进行Kruskal-Wallis秩和检验,两两比较采用Mann-Whitney U检验;显著性检验水准α=0.05,进行双侧检验。
2 结果
2.1听力损失确诊年龄 1 277例患儿听力损失确诊年龄为1~72个月,中位数为6.5个月;筛查未通过组、筛查通过组与未筛查组听力损失确诊年龄的中位数分别为4个月、21.5个月与24.5个月(表1)。筛查未通过组听力损失的确诊年龄较筛查通过组(Z=-11.383,P<0.01)和未筛查组(Z=-17.304,P<0.01)明显提前;筛查通过组与未筛查组之间差异无统计学意义(Z=-1.683,P>0.05)。
2.2听力损失发现途径 1 277例永久性听力损失患儿中,发现途径主要为新生儿听力筛查(78.70%,1 005/1 277)。筛查通过组96例中,通过家人对其听觉和言语发育观察发现64例(66.67%),听力损失平均确诊年龄为29.28±18.88个月;耳聋基因筛查阳性转诊发现11例(11.46%),听力损失平均确诊年龄为5.27±2.93个月;入园体检发现7例(7.29%),听力损失平均确诊年龄为50.14±13.30个月;儿保体检发现6例(6.25%),听力损失平均确诊年龄为22.83±12.09个月;高危儿随访发现6例(6.25%),听力损失平均确诊年龄为7.67±2.73个月;因运动发育迟缓由儿科医生发现2例(2.08%),听力损失确诊年龄分别为18个月和21个月。未筛查组176例中,通过家人对其听觉和言语发育观察发现173例(98.29%),听力损失平均确诊年龄为28.66±17.01个月;儿保体检发现1例(0.57%),听力损失确诊年龄为38个月;高危儿随访发现1例(0.57%),听力损失确诊年龄为4个月;因外耳道湿疹发现1例(0.57%),听力损失确诊年龄为9个月。
3 讨论
自2010年卫生部出台了《新生儿疾病筛查技术规范(2010版)》以来,新生儿听力筛查工作在我国各省、市、自治区全面开展,UNHS覆盖率不断提高。本研究1 277例永久性听力损失患儿中,86.22%[(1 005+96)/1 277]的患儿接受了新生儿听力筛查,78.70%(1 005/1 277)经新生儿听力筛查得到早期发现,其听力损失确诊年龄的中位数为4个月,较未筛查组的24.5个月明显提前,同时较2006年本课题组报道的未筛查患儿确诊年龄(28.01±13.14月)亦明显提前[6],证实UNHS的实施可使永久性听力损失患儿得到早期发现。Dalzell等[7]的研究中,85例未通过UNHS的双侧永久性听力损失患儿确诊年龄的中位数为3个月;Kai等[8]报道,英国听力损失患儿接受听力学评估的平均年龄为2.5个月。本研究中,筛查未通过组患儿确诊的中位年龄为4个月,尽管与国际推荐标准及国外研究水平较为接近,但较3月龄内应接受听力诊断的目标仍有一定差距,推测主要原因为:①UNHS转诊环节的延误,家长对新生儿听力筛查的意义及重要性认识不足,未按要求及时转诊;转诊途径不顺畅,特别是外埠患儿因缺少儿童听力诊断资源,路途遥远等导致转诊延后;②部分轻-中度听力损失患儿,由于中耳炎、听神经病等使永久性听力损失的诊断困难,需要进行一段时间的随访。
尽管近些年我国UNHS在覆盖率方面有了较大的增加,但本研究显示,仍有13.78%(176/1 277)的患儿未接受UNHS,此部分患儿绝大多数来自外埠农村,这176例患儿中,98.29%(173/176)通过家长对其听觉和言语发育观察而发现其听力损失。据以往研究,出生后6月龄内,先天性极重度听力损失患儿与正常儿的发声无显著差异,其差异出现在6月龄之后[9]。而且,大部分家长对小儿听觉行为的正常发育过程缺乏了解,对患儿表现出的听力损失症状不能早期识别,直到小儿不学说话时才意识到可能存在听力损失;听力损失程度轻者,由于日常交流无明显障碍,更难以被家长早期发现;部分家长对因聋致哑认识不足,在发现小儿不学说话这一明显的听力损失症状后,仍自认为“贵人语迟”而不就医。因此,应进一步加强防聋治聋相关知识的宣传,积极全面落实新生儿听力筛查工作,尽量减少未筛查而存在听力损失患儿。
有学者指出,家长往往误认为UNHS通过即听力正常,因此忽视小儿听力损失的早期征象,导致延迟发现[1,10]。Weichbold等[10]报道,23例UNHS通过的听力损失患儿的确诊年龄为0.9~63.5个月,中位数为25.65个月。Young等[11]的研究显示,32例UNHS通过的人工耳蜗植入患儿的听力损失确诊年龄为20.5个月,与未筛查患儿的22.8个月无显著差异。本研究中,筛查通过组确诊年龄的中位数为21.5个月,较未筛查组(24.5个月)无明显提前,与上述研究相似。Dedhia等[12]报道,78例UNHS通过的听力损失患儿的确诊年龄范围1~120个月,平均为55个月,推测上述研究与本研究存在差异的原因为可能是研究对象年龄范围、UNHS筛查方式以及发现途径等不同。分析听力筛查通过而出现听力损失患儿的原因可能为:①迟发性听力损失,即围产期听力正常,出生前后一些特定有害因素对内耳造成损伤,导致随着时间推移而在其后的某个时期出现听力损失;②UNHS漏筛,如听神经病,本研究筛查通过组中听神经病的发生率为10.42%,明显高于筛查未通过组的2.95%,不排除部分为UNHS漏筛;③由于筛查质量控制不达标导致筛查结果不可靠。研究显示,筛查通过的听力损失患儿约占永久性听力损失的11%~31%[13],如何早期识别这部分听力损失患儿,值得深入研究。
国外学者报道,UNHS通过的听力损失患儿,53%~57%是通过家人对小儿的听觉和言语发育观察发现[10,12]。本研究筛查通过组96例中,66.67%通过家人对其听觉和言语发育观察发现,提示对于UNHS通过者,如果家长能够在日常生活中细心观察其对声音的反应,可早期发现部分患儿。此外,耳聋基因筛查、入园体检、儿保体检及高危儿随访等儿童听力保健项目的开展,对UNHS通过的听力损失患儿的早期发现也起到主要作用。多中心的新生儿听力和耳聋易感基因联合筛查,证明联合筛查提供的耳聋遗传信息,可发现更多的潜在或迟发性听力损失患儿[14]。Chen等[15]的研究发现,在UNHS通过的学龄前儿童(3~6岁)中,经筛查发现的听力损失患儿的平均确诊年龄(52.81±13.23个月)明显早于门诊散发病例(62.03±12.86个月)。因此,做好儿童定期听力筛查及随访,积极开展耳聋基因筛查,将对早期发现迟发性听力损失起到积极作用。
综上所述,新生儿听力筛查可使永久性听力损失患儿的确诊年龄明显提前,而筛查通过组和未筛查组患儿的确诊年龄仍然较晚。本研究提示,早期发现儿童听力损失的关键,一是接受新生儿听力筛查,二是家人密切观察筛查通过儿童的听觉和言语发育状况,三是通过耳聋基因筛查、入园体检和儿保体检等项目的开展发现听力损失儿童。

