413例儿童散光眼分布特征及疗效分析
李清波
临床工作中发现,近年来儿童屈光不正的类型中散光发病率占比增大,是儿童形成视力低常的重要表现之一,严重影响了儿童的视力健康。本文选择对2016年7月~2017年12月期间到无锡市儿童医院眼科和无锡华厦眼耳鼻咽喉科医院就诊的儿童进行回顾性研究,分别从散光程度、散光类型与矫正视力的相关性分析儿童散光眼的分布特征及疗效,作为完善儿童散光眼的流行病学数据具有积极作用,现报告如下。
1 研究对象与方法
1.1 对象
本文汇总伴有散光因素的视力低常儿童413例(775眼),女童为233例(56.42%),男童为180例(43.58%),其中4例儿童为早产儿;初诊年龄段为(5.3±1.6)岁,年龄段频数分布为正态分布。413例儿童无全身性疾病,已排除眼器质性病变引起的视力异常。
1.2 方法
儿童来院初诊应用Suresight视力筛查仪(免散瞳)进行双眼屈光度的检测,对判定屈光度可疑、异常儿童行常规电脑验光、标准对数E字视力表、眼压、裂隙灯、眼底检查,评估儿童视力情况,排除眼器质性病变;Hirschberg角膜映光法检查眼位与眼球运动,初步排除因斜视性因素导致的视力低常。结合视力表视力值、电脑验光数据确定视力存在异常者对照眼压值并询问家长是否同意接受散瞳(不同年龄儿童的最好远视力参考值下限 1岁:0.2~,2岁:0.5~,3岁:0.7~,4岁:0.8~,5岁:≥1.0)。采用10mg/g阿托品眼用凝胶(2.5g/支)点眼,2次/d,连续5d,待睫状肌充分麻痹后来院检影验光。
1.3 诊断评价标准
1)按照Welch Allyn Co.提供的屈光度评价等级将远视、近视、散光度数高低程度区分为正常、可疑、异常3个标准为儿童屈光度初步筛查提供参考,见表1。
2)同一眼内,两主子午线的屈光度相差>0.50DC视为散光。两子午面柱镜轴位相加等于180°±10°为对称性散光,两子午面散光轴位相加不等于180°±10°为非对称性散光。
3)最大屈光力主子午线轴位90°±30°为顺规散光,最大屈光力主子午线轴位180°±30°为逆规散光。
4)按照汪芳润[1,2]等提出按屈光程度等分类标准,将其分轻度(≤1.00DC),中度(1.25DC~2.00DC),高度(2.25DC~3.00DC),重度(>3.00DC)4个等级。
5)根据两条主子午线与视网膜的聚焦位置关系,具体分为:单纯近视散光、单纯远视散光、复性近视散光、复性远视散光、混合散光(球镜度>柱镜度且符号相反,转换成相同符号后纳入复性远视散光或复性近视散光项中)。
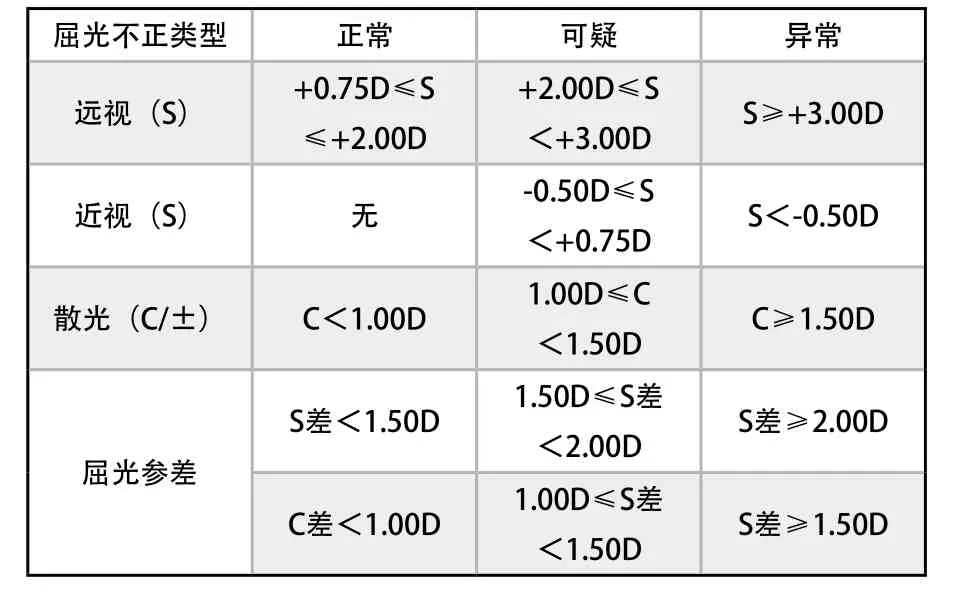
表1 屈光度筛查标准Criteria of diopter in screening
1.4 评价标准
儿童屈光矫正后运用标准对数E字视力表进行戴镜后远视力检查,检查距离为5m。矫正后视力仍低于其相应年龄段所检行数为视力低常状态。
1.5 资料分析方法
研究所得资料汇总后先行录入Microsoft Excel 2010建立数据库,利用SPSS21.0统计软件分析影响因素,计数资料用例(眼)或率表示,组间比较采用2检验屈光矫正后对视力的影响情况,当P<0.05差异组间具有统计学意义。
2 结果
2.1 儿童散光眼的一般情况
413例(775眼)散光中,男女童的患病率无明显差异。双眼散光362例(724眼),单眼散光51例(51眼),分别占总眼数的93.42%、6.58%,其中对称性散光398例(747眼),不对称性散光15例(28眼);全部病例中,复性远视散光最为多发,共计457眼(58.97%)。混合散光发病率占其次,为109眼(14.06%),复性近视散光、单纯远视散光发病率相近分别为85眼(10.97%)、91眼(11.74%),单纯近视散光33眼(4.26%),全部病例中占比少。不同散光类型的轴位分布以顺规散光为主共计708眼占总眼数的91.35%,其中复性远视散光在顺规轴位的分布上共计426眼占总眼数的54.97%,在临床中较为多见。混合散光、单纯远视散光、复性近视散光在顺规轴位的分布上分别为98眼、88眼、72眼,分别占总眼数的12.65%、11.35%、9.29%,分布频率较为相近。散光程度与散光类型的分布特点见表2,不同散光类型的散光轴位分布特点见表3。
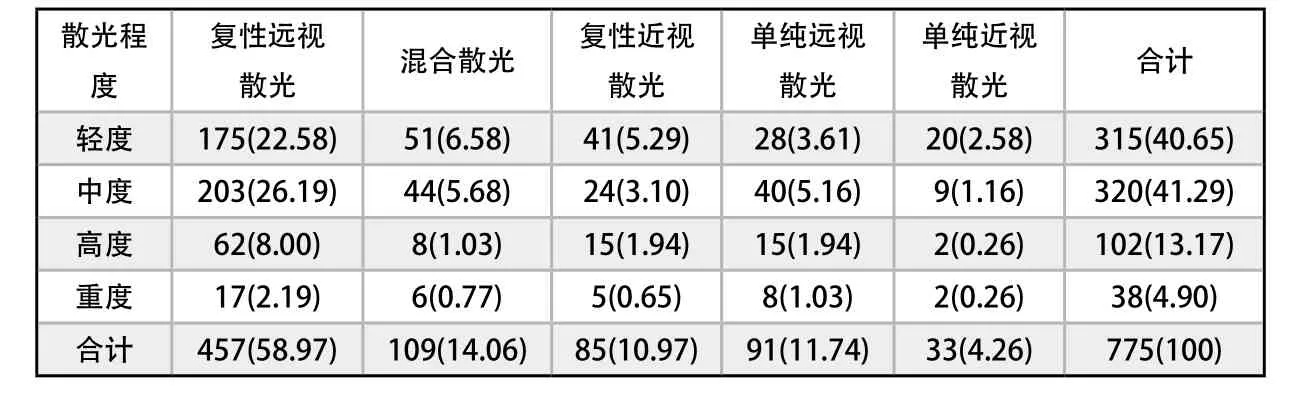
表2 散光程度与散光类型分布特点(眼,%)Distribution characteristics of astigmatism degree and type (n,%)
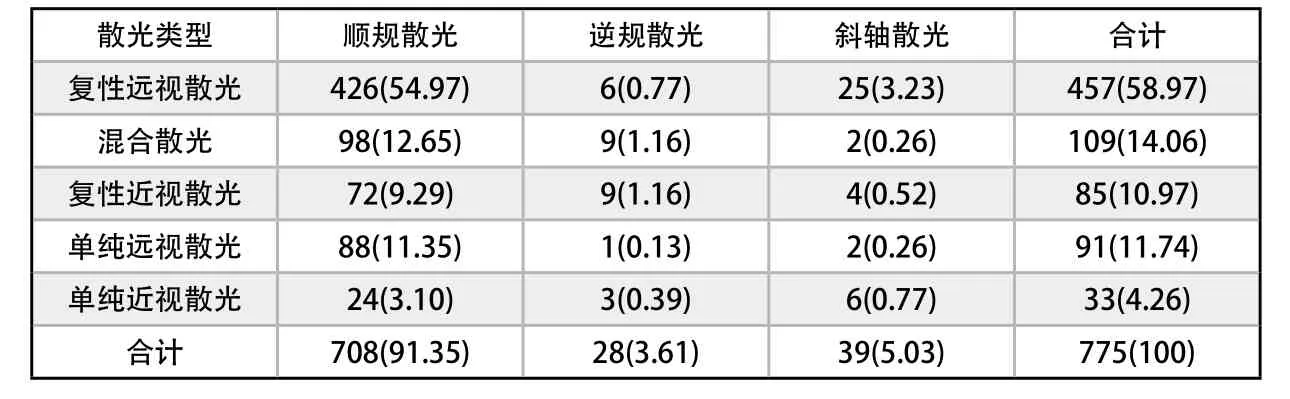
表3 不同散光类型的散光轴位分布特点(眼,%)Distribution characteristics of the axial of astigmatism type (n,%)
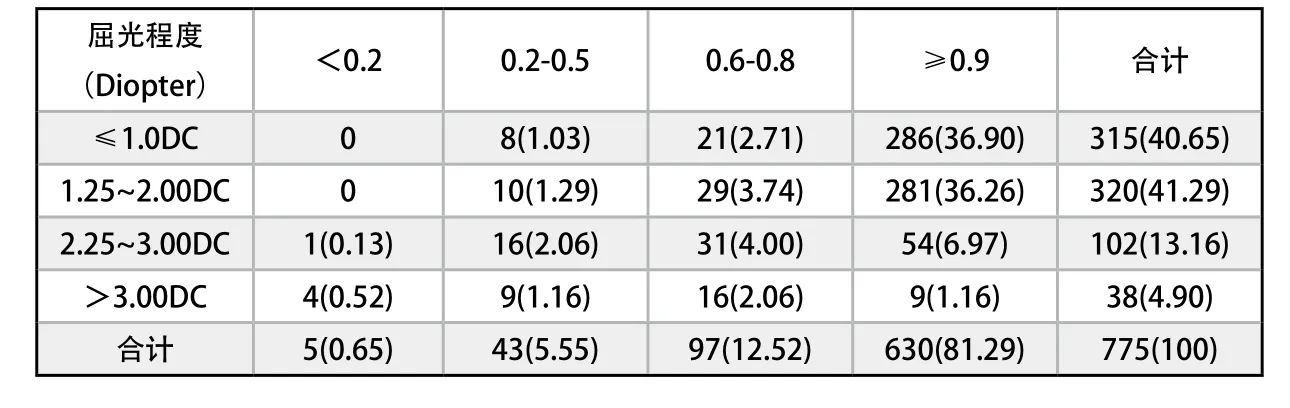
表4 屈光程度与矫正视力分布特点(眼,%)Distribution characteristics of degree of astigmatism and corrected visual acuity (n,%)
2.2 儿童各类型散光中散光程度与屈光程度、矫正视力的分布特点
依据413例(775眼)各类型散光眼分布情况,按散光程度将其分为轻、中程度组(Ⅰ组),高、重程度组(Ⅱ组);Ⅰ组儿童635眼占总眼数的81.94%,Ⅱ组儿童140眼占总眼数的18.06%,Ⅰ组发病率较Ⅱ组发病率高,按散光类型又以双眼轻、中程度的复性远视散光最为多发,共计378眼占总眼数的48.77%,其次为混合散光95眼、单纯远视散光68眼、复性近视散光65眼、单纯近视散光29眼,分别占总眼数的12.26%、8.77%、8.39%、3.74%。 矫正视力在0.6~0.8者共计97眼,占总眼数的12.52%;视力≥0.9者共计630眼,占总眼数的81.29%。矫正后视力理想眼整体分布主要集中在屈光程度≤1.00DC儿童与屈光程度在1.25DC~2.00DC儿童中,矫正视力≥0.9者共计567眼,占总眼数的73.16%。而屈光程度>2.25DC儿童矫正视力效果较前者欠佳,屈光程度>3.00DC儿童的矫正视力<0.2者共计4眼,占总眼数的0.52%。可见轻、中程度散光经矫正后视力效果优于高、重程度散光,视力矫正的效果Ⅰ组优于Ⅱ组,组间差异具有统计学意义(2=4.913,P<0.05),见表4。
3 讨论
本研究结果发现,双眼散光发生率较单眼散光者高,对称性散光较不对称性散光者高。全部病例中,散光类型以顺规散光为主,又以复性远视散光在临床中最为多见。数据表明,413例(775眼)各类型散光眼矫正视力≥0.9者共计630眼,占总眼数的81.29%,而矫正视力<0.2者共计5眼,占总眼数的0.65%,其中>3.00DC儿童占4眼。矫正视力理想眼整体分布主要集中在轻、中程度散光儿童中,高、重程度散光儿童矫正视力效果较前者欠佳。该结果与儿童眼发育、眼屈光特征相符,和国内同层次散光眼流行病学调查研究分析基本相同。
眼解剖结构层次分明同时也是一个复杂的光学系统,即使在人眼正常的屈光状态下,同一眼内角膜上两主子午线上的屈光力也存在轻微差异。席斌[3]等报道角膜垂直径线的曲率半径和水平径线的曲率半径差距为0.08mm,由此产生的屈光力之差为0.406DC。在一般情况下临床上将0.50DC视为生理性散光,如对于视力无显著影响,一般无需矫正,因此,一般>0.50DC的散光为有临床意义的诊断标准。
儿童屈光度的变化与年龄呈密切相关,屈光类型由远视(远视储备)向正视位移,经历了“远视—轻度远视—正视—部分人近视”的阶段,对于初次就诊的儿童验光配镜前需结合视力表视力值、电脑验光数据来初步评估其视力情况,对存在异常者对照眼压值采用1%阿托品眼用凝胶对睫状肌充分麻痹后进行客观检影验光,尽可能使眼的屈光保持静止状态,排除晶体调节因素对验光数据的干扰。依据结果确定散光的类型、程度,随着儿童屈光系统的逐步成熟屈光的整体水平会呈动态变化过程,在矫正散光眼时应根据儿童年龄、眼位、双眼屈光度高低、用眼习惯、是否初次戴镜等情况给定适合的配镜处方合理矫正,这对恢复正常视力帮助完善儿童的视觉功能具有积极意义,是治疗散光眼的基础。而对于低度散光儿童应充分考虑生理性散光的保留,同时也可避免因柱镜片产生的像质畸变导致的不适。袁晓钢[4]等也报道说明了随着眼球的发育散光的屈光度呈现下降趋势,低度散光有自愈的可能。
临床中以复性远视散光最为多见,远视储备值的大小与屈光状态的发展存在预测性关系,所以对该部分散光儿童保留相应的生理性远视储备值变得尤为重要。部分病例随访两年发现,屈光不正眼给定了合适的配镜处方,戴镜矫正后视力恢复理想,同时屈光状态也出现过快的由远视向近视方向发展的趋势,演变为远视度减少直接造成近视度的增加。散光也处于动态变化过程,关于散光的变化,王弘[5]等有同样的报道指出单纯性的近视散光转变为复性近视散光,复性远视散光转变为单纯性远视散光。吉红云[6]等认为后期近视的过快发生,其发展规律的主要原因是个体因素,而散光的存在是导致眼近视化的主要内因之一,包括眼组织结构特点、屈光特点等多种因素的影响共同加速了眼正视化的进程,进而破坏了角膜曲率与眼轴之间的平衡。此观点被大多数学者[7]认同,动物实验亦证明散光近视化作用是器质性改变,但其发生机制还尚未十分明确。

儿童眼发育的正视化进程有赖于物像对应视网膜黄斑中心凹处正常影像的视觉刺激,不同的发育结果产生不同的屈光状态、性质。临床发现,因未及时采取矫正的屈光不正眼,特别是散光因素会形成散焦影像在视网膜黄斑中心凹产生不清晰的视觉刺激,散光程度越大,视网膜上影像离焦程度就越严重,长期接收到模糊影像,则产生持续性视力低常的可能性就越大,甚至进一步诱发弱视。尤其是年龄较小儿童还未有完全主观分辨视觉清晰程度能力,造成家长、学校两方的忽视,所以往往病情存在隐匿性。视觉轻微异常者通常会采取“眯眼”等方式,长此以往容易产生适应性结果,为日后中、高程度的异常埋下隐患。综上所述,应当尽早在儿童群体中开展视力筛查,以便尽早发现潜在问题,尽早矫正,密切随访,从而有的放矢地进行早期综合干预。❏

