培美曲塞联合草酸铂的新辅助化疗在宫颈鳞癌治疗中的临床效果
胡其艳 毛小刚
宫颈癌是临床上较为常见的妇科恶性肿瘤,其发病率仅次于乳腺癌,而其中宫颈鳞癌患者在宫颈癌中的比例高达80%,患者的发病年龄一般在50~56岁,但近年来发病率逐年升高同时趋于年轻化[1]。宫颈癌在临床早期并无明显的体征与症状,由于其宫颈外观正常,常易出现误诊或漏诊,但随着病情发展,到晚期时,患者会出现大量阴道排液,由于肿瘤体积较大以及肿瘤组织局部坏死导致一系列感染,并通过腹腔淋巴进行转移,仅依靠手术治疗不能完全抑制肿瘤的生长以及转移[2]。因此临床上认为术前进行新辅助化疗可以明显提高肿瘤组织的切除率,同时抑制其转移率。本研究旨在探讨培美曲塞联合草酸铂的新辅助化疗在宫颈鳞癌治疗中的临床疗效。
1 资料与方法
1.1 临床资料
选取2014年1月至2015年1月在我院确诊并接受治疗的宫颈鳞癌患者60例作为研究对象,纳入标准:①所有患者均经病理学检查并确诊为宫颈鳞癌且肿瘤直径均>4 cm;②经1995年国际妇产科联盟(FIGO)的分期标准[3]确定分期为Ⅰb2期、 Ⅱa期和Ⅱb期;③未经过化疗治疗且近2个月内没有进行其他抗肿瘤治疗;④所有患者及家属对本研究知情同意,并签署知情同意书。排除标准:①合并有严重的心、肝、肺、肾等重大器官性疾病;②患者对治疗药物过敏。随机将患者分为2组,每组30例。对照组患者年龄35~58岁,平均年龄(41.5±3.5)岁;其中FIGO分期中Ⅰb2期15例,Ⅱa期11例,Ⅱb期4例;肿瘤直径为4~5 cm者13例,>5~6 cm者13例,>6 cm者4例;病理分级中良者8例,中者17例,差者5例。研究组患者年龄38~55岁,平均年龄为(42.1±4.1)岁;其中FIGO分期中Ⅰb2期14例,Ⅱa期13例,Ⅱb期3例;肿瘤直径为4~5 cm者12例,>5~6 cm者14例,>6 cm者4例;病理分级中良者7例,中者16例,差者7例。对2组患者的基本资料进行比较分析,差异并不具有统计学意义(P>0.05),具有临床可比性。
1.2 新辅助化疗
研究组患者在进行新辅助化疗前7 d按400 μg/d剂量口服叶酸至少5次以及肌肉注射1 000 μg维生素B12,并且治疗期间按400 μg/d服用叶酸直至最后1次化疗结束后21 d可停用,同时在化疗前12 h以及6 h分别给予口服地塞米松20 mg,化疗前30 min肌肉注射苯海拉明50 mg,随后化疗第1天给予含500 mg/m2的培美曲塞进行静脉滴注,时间≥10 min,随后第2~4天给予含85 mg/m2的奥沙利铂进行静脉滴注,化疗期间每隔15 min对患者的心率、血压以及脉搏进行检测,化疗期间采用格拉司琼进行镇吐,间隔3周再进行1个疗程,第2次化疗结束后2~3周再进行手术治疗[4]。
1.3 手术治疗
所有患者均采用广泛全子宫切除术+盆腔淋巴结清扫术进行治疗:将患者全身麻醉后置于锤头仰卧位,采取腹部纵切口向脐左旁延长3 cm直至耻骨联合,依次切开腹壁各层,双侧子宫角部用宫角钳夹住,便于将子宫以及两侧附件提起,将患者右侧圆韧带用长弯夹住并切断缝合,同时将右侧阔韧带前后叶游离漏斗韧带切断并缝合,剪开膀胱腹膜反折,下推膀胱,使右侧输卵管游离暴露输尿管段的膀胱宫颈韧带,切断主韧带和子宫动静脉,剪开子宫直肠反折腹膜,将直肠推开剪断并缝合子宫骶韧带,同样处理左侧,按照血管行走方向向两侧将膀胱横推至宫颈外口4 cm处,处理宫旁组织,环切阴道并于病灶下3 cm处切断,将患者的全子宫及双附件取出,并对残端进行碘伏消毒并缝合,清扫盆腔淋巴结,对患者髂外、髂内、髂总、闭孔神经和腹股沟等处的淋巴结进行全面清扫后对创面止血,腹腔放置引流管后缝合[5]。
1.4 观察指标
(1)新辅助化疗的毒副作用和化疗疗效:按照WHO抗癌药物的不良反应分度标准Ⅰ~Ⅳ度进行评价,并按照WHO制定的疗效评定标准[6]对新辅助化疗的疗效进行判断并计算有效率。(2)对2组患者的手术时间以及手术中的出血量进行统计分析,同时对2组患者手术后的病理结果进行分析比较。(3)远期疗效观察:对所有患者术后进行1~2年的随访,对患者的生存状况以及复发率进行比较分析。
1.5 统计学分析
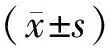
2 结果
2.1 研究组术前化疗疗效
研究组患者FlGO分期中Ⅰb2期患者有效率达到92.85%,Ⅱa期患者有效率达到69.23%,Ⅱb期术前有效率只有33.33%,化疗总有效率为76.67%。见表1。
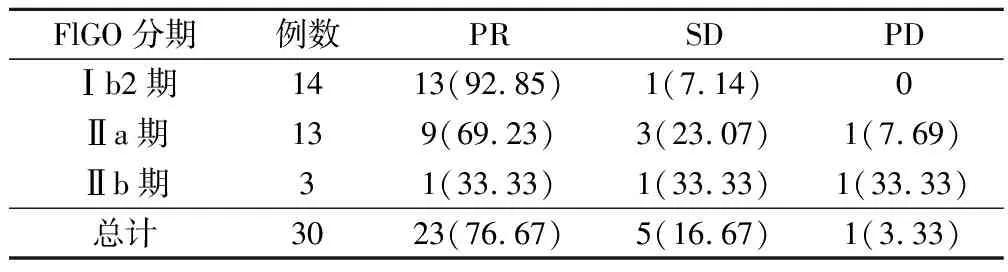
表1 术前化疗效果(例,%)
2.2 研究组化疗后的肿瘤大小
研究组患者化疗前肿瘤直径为4.2~7.5 cm,平均直径为(5.6±1.8)cm,在经过新辅助化疗后肿瘤直径降低为2.1~4.3 cm,平均直径为(3.1±1.2)cm,结果表明患者经过化疗后肿瘤显著减小,对研究组患者化疗前后的肿瘤大小进行比较,差异具有统计学意义(t=2.854,P<0.05)。
2.3 研究组化疗的毒副作用
研究组患者在经过化疗后,消化系统主要表现为恶心呕吐、厌食,共计22例(73.33%),但均在可耐受范围内;血液系统主要表现为不同程度骨髓抑制,具体表现在白细胞、红细胞以及血红蛋白含量下降,其中Ⅰ度11例、Ⅱ度14例、Ⅲ度5例,但经过相关的对症处理后均有所改善;其他表现主要包括脱发、疲乏、肌肉关节疼痛、外周神经炎等症状,均可耐受。
2.4 2组患者的手术时间,出血量以及术后病理结果比较
所有患者采取广泛全子宫切除术联合盆腔淋巴结清扫术,如下表2所示,2组患者在手术时间与出血量上并不具有显著性差异(P>0.05);对2组患者术后的病理结果比较,结果表明与对照组比较,观察组患者脉管浸润率、阴道切缘阳性率、宫旁累积率以及淋巴结阳性率都显著降低,差异具有统计学意义(P<0.05)。
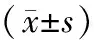
表2 2组患者的手术时间、出血量以及术后病理结果比较
2.5 远期疗效观察
对2组患者术后的疗效进行统计分析,对照组患者的淋巴结转移率和局部复发率分别为26.67%和33.33%,而研究组患者只有6.67%和10.00%,2组之间具有统计学差异(P<0.05);同时对照组患者术后1、2年的生存与研究组的生存率相比具有明显差异,且具有统计学意义(P<0.05)。见表3。
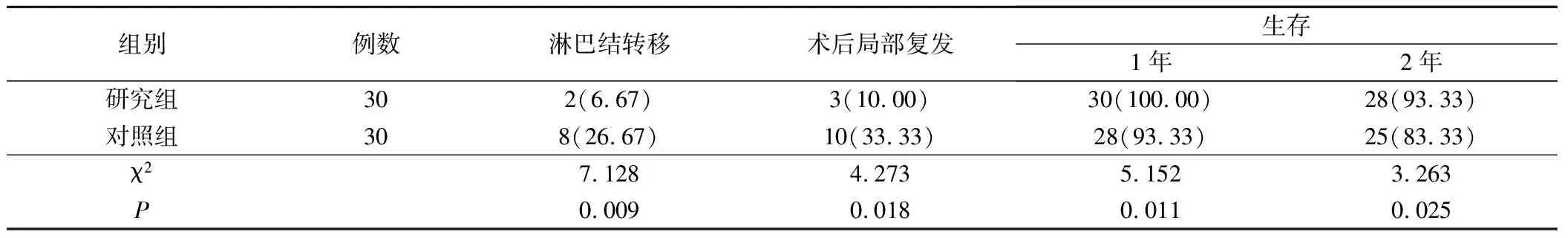
表3 2组患者远期疗效观察(例,%)
3 讨论
宫颈癌是临床上常见的妇科生殖系统恶性肿瘤,其中宫颈鳞癌在宫颈癌中的比例最高,根据FlGO分期标准患者处于Ⅰb2~Ⅱb期时,由于已经到了晚期,肿瘤体积过大,所以单纯通过手术治疗已无法完全切除病灶,并且患者术后极易出现淋巴结转移和局部复发[7]。研究表明患者处于此阶段时5年内Ⅰb2期的生存率仅有65%,Ⅱa期生存率仅有30%,Ⅱb期生存率则低于10%,同时伴随着高达80%的盆腔淋巴结转移率[8],因此为了保证患者的预后以及生存率,临床上通常采用新辅助治疗。新辅助化疗(neoadjuvant chemotherapy,NAC)在1982年由Feri首次提出,近年来在临床上应用较多的术前辅助治疗措施,它主要是在患者进行放疗或手术治疗前先进行药物化疗,可以在肿瘤血管没有破环之前,化疗药物更易进入肿瘤,减小肿瘤瘤块,降低肿瘤的分期以及癌细胞活力,有利于手术期间全部切除,同时对可能存在的微转移灶进行消除或抑制,降低肿瘤在手术中以及术后的转移,降低肿瘤复发的几率,提高手术质量,改善患者的预后[9]。
目前临床上对于宫颈鳞癌的化疗方案存在不同见解,本研究主要研究的是培美曲塞联合草酸铂的化疗方案,主要是由于培美曲塞是一种抗叶酸制剂,其结构核心主要是吡咯嘧啶基团,它主要是通过抑制甘氨酸核糖核苷甲酰基转移酶、二氢叶酸还原酶、胸苷酸合成酶等叶酸依赖性酶,进而使细胞内叶酸依赖性的正常代谢过程遭到破坏,于代谢过程中多个靶点阻止细胞复制,抑制肿瘤生长。奥沙利铂作为铂金属络合物,是一种新的铂类抗癌药,其药理作用与类烷化剂相同,主要通过与DNA链发生交叉连接,使模板的复制功能无法进行,抑制 DNA 的复制,发挥细胞毒作用并具有抗肿瘤活性,临床上主要用于大肠癌、宫颈癌等多种癌症的治疗[10]。但同时由于该化疗方法也存在一定的毒副作用。因此本研究主要通过对60例宫颈鳞癌患者分别进行直接手术治疗以及新辅助化疗后再手术治疗,结果表明,研究组患者在经过新辅助化疗后,肿瘤直径由原来的(5.6±1.8)cm显著降低为(3.1±1.2)cm,对研究组患者化疗前后的肿瘤大小进行比较,差异具有统计学意义(P<0.05),这就表明化疗前后肿瘤瘤块减小明显并且肿瘤分期降低;同时根据WHO制定的疗效评定标准进行判断,结果表明Ⅰb2期患者有效率达到92.85%,Ⅱa期患者有效率达到69.23%,Ⅱb期术前有效率只有33.33%,化疗总有效率为76.67%;同时患者在接受化疗后消化和血液系统均出现不同程度的毒副作用,但基本处于Ⅰ~Ⅱ度,经过相关的补救措施后均有所改善。所有患者采取广泛全子宫切除术联合盆腔淋巴结清扫术,结果表明2组患者在手术时间与出血量上并不具有显著性差异(P>0.05),但对2组患者术后的病理结果比较发现,与对照组比较,观察组患者脉管浸润率、阴道切缘阳性率、宫旁累积率以及淋巴结阳性率都显著降低,差异具有统计学意义(P<0.05);对2组患者术后的疗效进行统计分析,结果显示相比于对照组,研究组患者的淋巴结转移率以及局部复发率都明显降低,同时患者的生存率显著增加,且2组之间差异具有统计学意义(P<0.05)。由此可见,术前采取新辅助化疗可以显著减小肿瘤体积,并且毒副作用较轻,患者基本可以耐受,同时患者术后的脉管浸润率、阴道切缘阳性率、宫旁累积率以及淋巴结阳性率都显著降低,而且可以明显降低患者术后的淋巴结转移率以及局部复发率,提高患者的生存率。
综上所述,培美曲塞联合草酸铂新辅助化疗在宫颈鳞癌的治疗中效果较好,同时毒副作用较轻,可以增加肿瘤的完整切除率,同时降低患者术后的淋巴结转移率以及局部复发率,保证患者术后的生存率,值得临床推广。

