口腔黏膜扁平苔藓患者心理状况分析
张梅华 缪羽 昭日格图
口腔扁平苔藓(oral lichen planus, OLP)是一种常见的口腔黏膜慢性炎症性疾病,被WHO列为癌前状态,发病率在口腔黏膜疾病中排第二,人群中患病率大约在0.1%~4%左右[1-2];OLP的病因和发病机制尚不明确,国内外研究显示,OLP可能与免疫因素和精神因素相关,有文献报道精神心理因素与疾病的发生发展及严重程度甚至分型均有密切联系,近年来,心理因素在疾病中的作用成为研究的热点[3]。在临床中,扁平苔藓疾病的治疗疗程长,常迁延不愈,对患者进食,生活及心理等方面产生影响,并引起患者治疗的依从性差[4]。因此,研究OLP与心理疾病、应激、人格特征及生活质量之间的关系变得尤为重要。本文通过比较病例组和对照组的焦虑自评量表(SAS)[5]评分、抑郁自评量表(SDS)[6]评分、大五人格量表(neuroticism extraversion openness, NEO)[7]评分、世界卫生组织生存质量测定量表简表(WHOQOL-BREF)[8]评分和血清中促肾上腺皮质激素(ACTH)和皮质醇(CORT)水平,并对影响因素进行分析,旨在为口腔扁平苔藓的病因研究提供基础数据,并为治疗过程中心理干预提供依据,加快疾病的治愈,以此提高患者生活质量。
1 资料与方法
1.1 研究对象
2015~2017 年就诊于内蒙古一机医院,诊断为扁平苔藓的患者为病例组(共100 例),健康体检人员作为对照组(共100 例),年龄≥18 岁。根据就诊顺序随机纳入,在医生的指导下签写知情同意,并自填问卷。
1.2 研究方法
采用焦虑自评量表(Self-rating anxiety scale, SAS),抑郁自评量表(Self-rating depression scale,SDS),大五人格量表(NEO),世界卫生组织生存质量测定量表简表(WHOQOL-BREF),扁平苔藓患者和未患扁平苔藓的健康体检者填写问卷调查。并抽取两组人员静脉血3ml,离心后取上清液,放射免疫法检测促肾上腺皮质激素(adrenocorticotropic hormone,ACTH)及皮质醇(cortisol,CORT)含量。
1.2.1 焦虑自评量表(SAS)评估 焦虑自评量表是Zung编制完成的,能反映焦虑患者的主观感受,是临床常用的简便评估工具。该量表由20个问题构成,患者自行填写,每个问题根据患者焦虑程度评分,分为1~4 分,分值越高表示越焦虑,根据每个问题的分数相加后得到初分,初分×1.25=标准分。根据中国常模:标准分<50 分为正常, 50~59 分为轻度焦虑, 60~69 分为中度焦虑,≥70 分被评为重度焦虑。根据分值可以判定精神状况。
1.2.2 抑郁自评量表(SDS)评估 抑郁自评量表是在焦虑自评量表基础上设计形成的。含有20 个条目,能较直观的反映抑郁患者的主观感受,适用于具有抑郁症状的成年人,而对于智力水平稍差或者文化程度较低的人效果不佳。 20 个条目反映四组特异性症状:精神性情感症状,躯体性障碍,精神运动性障碍和抑郁的心理障碍。同焦虑自评量表,根据总粗分乘以1.25得标准分,来判断抑郁症状的轻重。
1.2.3 大五人格量表(NEO)评估 大五人格量表,即NEO人格量表,是建立在大五人格理论的基础之上编制而成的,主要用于人格研究,包括5 个维度:外向性、宜人性、尽责性、情绪稳定性、开放性。本次研究采用的是包含60 个条目的NEO-PI简化版,常用于临床和科学研究中。
1.2.4 世界卫生组织生存质量测定量表简表(WHOQOL-BREF)评估 WHOQOL-BREF是在WHOQOL-100量表基础上研制使用的,包括生理、心理、社会关系和环境4 个维度的内容,由26 个问题组成。国内外研究发现,简易量表可用于生活质量的评价,但未有评价口腔扁平苔藓疾病患者生活质量的报道。
1.3 统计学方法

2 结 果
2.1 病例组和对照组的基本情况描述
结果显示,口腔黏膜扁平苔藓患者100 例, 其中男性58 例, 女性42 例; 对照组100 例,其中男性49 例, 女性51 例; 2 组性别频数比较差异无统计学意义(χ2=1.628,P>0.05)。 病例组中年龄为38.5±13.26,对照组中年龄为39.3±11.22, 2 组年龄比较差异无统计学意义(t=1.685,P>0.05)。
2.2 病例组和对照组SAS、SDS及WHOQL-BREF评分差异性检验
结果显示,病例组的SAS评分较对照组评分显著升高,且有统计学意义(P<0.05),表示患口腔黏膜扁平苔藓疾病的病人更易感到焦虑。
病例组的SDS评分较对照组评分显著升高,且有统计学意义(P<0.05),表示患口腔黏膜扁平苔藓疾病的病人更易发生精神性情感症状和有抑郁心理障碍(表 1)。
病例组中WHOQOL-BREF评分较对照组评分显著降低(P<0.05),表明患者在心里、生理健康、社会关系和适应环境方面较薄弱(表 1)。
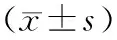
表 1 SAS、 SDS、 WHOQOL-BREF评分组间比较Tab 1 Comparison of SAS, SDS and WHOQOL-BREF scores between the 2 groups
2.3 病例组和对照组NEO不同维度差异性检验
结果显示,病例组较对照组在神经质维度得分较高,且有统计学差异(P<0.05),表明患有口腔黏膜扁平苔藓疾病者更易焦虑、喜怒无常、脆弱;病例组较对照组在外向性维度得分较低,且有统计学差异(P<0.05),表明患者在其他方面较被动;病例组较对照组在开放性维度得分较低,但无统计学差异(P>0.05),表明患有口腔黏膜扁平苔藓疾病不会引起患者创造力和想象力方面的下降;病例组较对照组在宜人性维度得分较低,且有统计学差异(P<0.05),表明患者更易怒、挑剔、对抗等情绪;病例组较对照组在责任感维度得分显著降低(P<0.05),表明患者更易粗心大意、半途而废,而对照组在责任感方面表现的更加认真负责、勤奋、有条理和守时(表 2)。
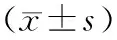
表 2 病例组和对照组NEO不同维度评分比较Tab 2 Comparison of NEO scale scores of different dimensions between the 2 groups
2.4 病例组和对照组ACTH、CORT水平差异性检验
结果显示,病例组血清中ACTH、CORT水平较对照组显著上升,并有统计学差异(P<0.05)(表 3)。
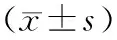
表 3 病例组和对照组ACTH、CORT比较Tab 3 Comparison of ACTH and CORT scores between the 2 groups
2.5 影响患OLP的多因素回归分析
选心理相关指标焦虑、抑郁、人格偏激和生活质量评分低为自变量,是否患有口腔黏膜扁平苔藓疾病为因变量。结果显示,焦虑、抑郁、人格偏激和生活质量评分低是OLP的危险因素(表 4)。

表 4 患口腔黏膜扁平苔藓疾病的多因素回归分析Tab 4 Multivariate regression analysis of oral lichen planus disease
3 讨 论
口腔黏膜扁平苔藓病是一种常见的口腔黏膜疾病,临床表现为;口腔黏膜发生网状、条纹状、萎缩状、糜烂状等改变,严重时可累计皮肤的损伤,常导致患者进食困难,口齿不利[9]。其致病机制不明,治疗疗程长,常迁延不愈,对患者生活及心理等方面产生影响,因此对其研究变的尤为重要。有研究显示,OLP疾病的发生发展和心理因素有密切联系[10-11], Suresh 等[12]比较了精神疾病患者和正常人群口腔黏膜疾病发病率,精神疾病与口腔黏膜病之间联系,结果显示精神因素在口腔黏膜病中起到促进作用。本文采用病例-对照研究,对2 组人群进行了SAS、 SDS、 NEO、 WHOQOL-BREF[13-14]评分和血清中促肾上腺皮质激素(ACTH)和皮质酮(CORT)水平检测,并对影响因素等进行了分析,为针对性的预防和治愈口腔黏膜扁平苔藓病有重要的现实意义。
SAS能反映焦虑患者的主观感受,是临床常用的简便评估工具。本研究结果显示,病例组中焦虑评分显著高于对照组(P<0.05),表明患有口腔黏膜扁平苔藓病和焦虑状态有密切联系。而SDS是反映抑郁患者的主观感受,由20个条目组成,根据自己一个星期的感觉来回答的,可以反映抑郁心情,身体症状,精神运动行为及心理方面的症状,本次研究结果显示,病例组中抑郁评分高于对照组,并有统计学意义(P<0.05),表明抑郁可能也与口腔黏膜扁平苔藓病有关联。王婷[15]对扁平苔藓相关风险因素及心理因素进行自设计调查问卷调查分析,经logistic回归分析发现,扁平苔藓的发病与心理因素,胃炎,局部理化刺激,和自主神经紊乱有关。王英杰等[16]采用生活事件量表(LES)、症状自评量表(SCL-90)评估苔藓患者的社会心理因素,及检测血清中5-羟色胺(5-HT)、去甲肾上腺素(NE)的情况,研究认为社会心理因素是扁平苔藓发病的危险因素,与本次调查结果相一致。
国内外关于OLP和心理状况、人格品质、生活质量相关研究,仅有少量报道。本次研究对OLP患者人格分析后发现,患有OLP疾病者较健康者在神经质、外向性、开放性、宜人性和责任感五个人格方面有显著性差异,行为和性格常表现有息怒无常、脆弱、被动、易怒、挑剔、粗心大意等人格品质[7]。国内有报道[17]显示,OLP患者的焦虑、抑郁、愤怒、低乐观等行为特征明显,与本研究结果一致; 影响因素分析结果也显示,抑郁、焦虑、人格特征和心理健康等因素可能导致疾病的发生,有研究提示这些负面情绪是通过引起食欲不振、体重减轻、便秘、失眠等改变,进而引起疾病的发生发展。
血清中ACTH和 CORT可以反映机体应激状态,当机体发生应激时,机体启动丘脑-垂体-肾上腺皮质轴(HPA),HPA轴兴奋释放的中枢介质为促肾上腺皮质激素释放激素(CRH)和ACTH,CRH又可以刺激ACTH的分泌,进而增加CORT的增加[18]。有动物研究已经证实,血清中ACTH和CORT水平能反映应激状态,也被作为有效指标广泛应用于心理学方面的研究[19]。本研究采用血清中ACTH和CORT水平来反映应激状态,进行OLP和应激反应之间的研究,结果显示,病例组ACTH和CORT水平较对照组显著升高(P<0.05),影响因素分析也表明,应激可能是引起OLP的一个危险因素。其机制可能是心理性应激通过大脑边缘系统使机体的免疫功能失衡,从而引起疾病的发生[20]。
本研究对OLP患者心理状况、人格本质、应激状态和生活质量等进行了分析,发现OLP更易产生焦虑、抑郁等负面情绪,另一方面,负面情绪也可能是疾病发生发展的危险因素,加快疾病进程。因此,针对OLP患者应重视心理疏导,采取正确和积极的心理干预,来辅助疾病的治疗变得尤为重要。

