神经电生理检查对多发性骨髓瘤患者硼替佐米治疗相关周围神经病的预测及诊断意义
陆弘逾,曹亚峰,顾 俊,王 静,陈 梅,宋陆茜
(1.同济大学附属杨浦医院血液科,上海 200090;2.上海交通大学附属第六人民医院血液科,上海 200233)
周围神经病(peripheral neuropathy,PN)是多发性骨髓瘤(multiple myeloma,MM)由其疾病本身和抗骨髓瘤药物所导致的常见症状和并发症[1]。既往采用传统化疗方法来治疗MM 的完全缓解率仅为5%~10%,患者的中位生存期不超过3 年,但在过去的十余年中,各类新药尤其是蛋白酶体抑制剂硼替佐米的应用显著改善了MM 的疗效,可达80%以上,中位生存期可达10 年[2]。因此,以硼替佐米为基础的方案成为目前MM 诱导巩固甚至是维持治疗的标准方案,但硼替佐米治疗相关的周围神经病(bortezomib-induced peripheral neuropathy,BiPN)的不良事件也日益凸显,从而限制了其治疗强度及疗程。因而,对BiPN 进行早期诊断和定期监测管理,及时调整药物剂量和用药途径,是改善BiPN 症状以寻求疗效与生活质量间平衡的重要环节。目前,国际上尚未建立统一的针对MM 相关PN 的诊疗指南,而国内MM 专业委员会率先于2015 年制定了MM 相关PN 的专家共识[3],初步达成了基于病史、临床症状和体征及神经系统检查的MM 相关PN 诊断标准及方法。神经电生理检查(nerve electrophysiological studies,NES)是神经科诊断PN 临床体格检查的重要延伸,是PN 定位、定性诊断的重要方法,但国内尚未有相关文献报道。本研究分析了79 例接受硼替佐米治疗的MM 患者中BiPN患者的NES 结果及临床特征,评估其临床应用价值。
资料与方法
一、资料
回顾收集从2010 年9 月至2018 年1 月期间于同济大学附属杨浦医院血液科和上海交通大学附属第六人民医院血液科,根据中国多发性骨髓瘤治疗指南(2017 年)的诊断标准[4]确诊,并接受以硼替佐米为基础的联合化疗,不适合或无条件及不愿行自体干细胞移植的79 例初治MM 患者为研究对象。
二、方法
1.治疗方案:所有患者均接受以下2 种之一的以硼替佐米为基础的联合化疗方案诱导治疗,即PAD(硼替佐米、阿霉素、地塞米松)或PCD(硼替佐米、环磷酰胺、地塞米松)方案。具体治疗剂量和时间为,硼替佐米注射液1.3 mg/(m2·d)第1、4、8、11 天,静脉推注;阿霉素9 mg/(m2·d)第1~4 天,或环磷酰胺750 mg/(m2·d)第1 天静脉滴注;地塞米松20 mg/d 第1、2,4、5,8、9,11、12 天静脉滴注,每28 天为1 个疗程。4 个疗程后评估疗效,予未发生疾病进展的患者进入原诱导方案巩固4~6 个疗程,若完成疗程后再次评估中仍未发生疾病进展者,则均进入维持治疗阶段,直至疾病复发或进展。
2.BiPN 的诊断及分组:入组MM 患者接受以硼替佐米为基础的联合化疗治疗前,诱导过程中,依据多发性骨髓瘤周围神经病变诊疗中国专家共识(2015 年)[3]后续4 个疗程后进行BiPN 评估,询问患者包括感觉神经病变、运动神经病变、神经痛相关症状,并根据美国国家癌症研究所通用不良反应标准(Common Toxicity Criteria of Adverse Events,CTC AE)4.0 版本进行严重程度分级[5]。要求完成上述筛查的调查者需经过培训,筛查时要求周围环境安静、舒适,温度适宜(25 ℃左右),避免趋向性问答。
3.NES 项目:应用NDI-200P+型五通道肌电图/诱发电位仪(海神医疗电子仪器有限公司,上海),在安静的室内环境下进行检查。要求检查时患者皮温为30 ℃~32 ℃,室温约为25 ℃。NES 检测内容包括双侧上肢正中神经、尺神经的运动、感觉传导检查;双侧下肢腓总神经、胫神经的运动传导检查和腓浅神经的感觉传导检查。评估指标包括动作电位波幅[包括感觉神经动作电位(sensory nerve action potential,SNAP)和复合肌肉动作电位(compound muscle action potential,CMAP)]、神经传导速度(nerve conduction velocity,NCV)、F 波潜伏期,各指标正常界值参照文献[6]。
4.BiPN 定义:BiPN 定义为以硼替佐米为基础的联合化疗方案化疗后,通过病史及神经病学检查评估为硼替佐米所致的1 级及以上的神经病变,对于基线已存在非药物治疗相关的PN 患者,则指在治疗期间出现非本病进展而是由于硼替佐米所致的任何PN 分级加重;或在硼替佐米诱导化疗后续的NES 检查中相关评估指标改变幅度超过50%;或虽不达50%,但较基线新出现2 种以上有临床意义的NES 指标异常改变。
5.统计学处理:采用SPSS 17.0 软件进行统计学分析。正态分布的计量资料以表示,组间比较采用t 检验;偏态分布资料以中位数(四分位间距)[M(QL,QU)]表示,采用秩和检验;计数资料以例数(百分比)[n(%)]表示,用χ2检验进行分析;计数资料组间关联性分析应用χ2检验列联系数描述,P<0.05为差异有统计学意义。
结 果
一、一般资料和相关临床特征的比较
79 例MM 患者根据4 个疗程后评估是否合并PN 分为2 组,2 组均为老年患者,除基线NES 异常例数外,包括年龄及骨髓浆细胞、血清乳酸脱氢酶(lactic dehydrogenase,LDH)、β2微球蛋白等与MM分期、分组及预后相关的常见临床特征在2 组间的差异均无统计学意义(见表1)。
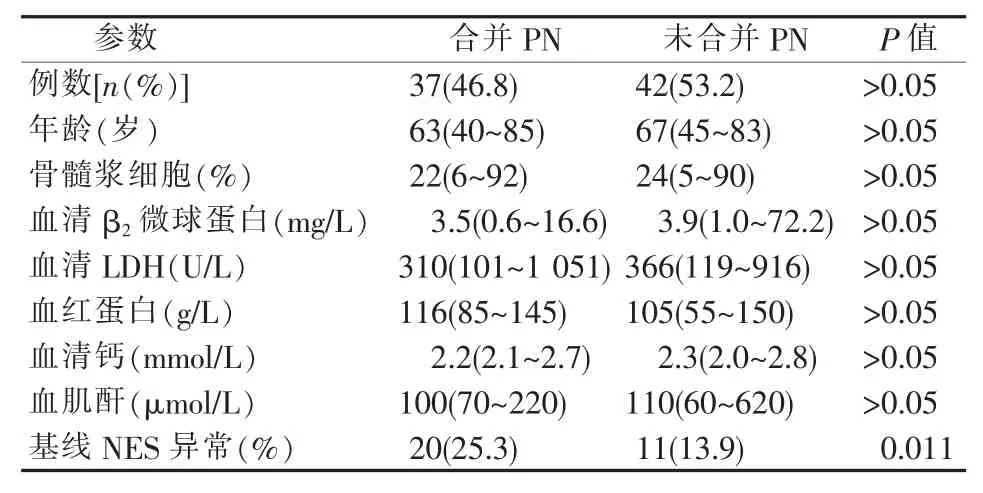
表1 79 例入组患者的临床特征比较
二、BiPN 临床及其神经电生理改变
79 例患者在基线及后续4 个疗程后都进行了PN 临床评估及严重程度分级,同时所有患者也均接受了基线NES 评估,其中75 例在4 个疗程诱导方案后进行了后续的NES 评估,另4 例因通过临床标准可诊断为BiPN,未进行后续NES 评估。
基线状态有3 例(3.8%)患者合并存在临床PN,仅以感觉迟钝、麻木感的感觉异常为主要表现,严重程度分级均为CTC AE 1 级,没有患者存在CTC AE 1 级及以上感觉或运动神经病变临床表现及神经痛;基线NES,31 例(39.2%)在基线检查时提示患者存在感觉或感觉运动神经神经电生理异常。
4 个疗程后续通过临床分级标准和(或)NES 综合评估所有79 例患者,有37 例(46.8%)可诊断为BiPN(见表2),其中29 例患者出现了CTC AE 1 级及以上的BiPN 临床表现,均累及感觉神经,足部多于手部,都呈现距离依赖性。症状以烧灼感、感觉迟钝、麻木感、感觉过敏症状(对触碰敏感)感觉异常多见,29 例中,7 例(18.9%)发生了2 级BiPN,4 例(10.8%)发生了3 级BiPN,无4 级BiPN 患者发生;所有入组患者中,8 例患者(21.6%)出现运动神经表现,且同时均合并有2~3 级感觉神经病变表现,症状以肌肉进行性萎缩,按下按钮困难、感知手中物体困难、行走困难为主,其中3 例由基线状态合并PN 发展而来。10 例患者(12.7%)合并有中、重度神经疼痛,无单纯以运动神经和神经痛为表现的BiPN 患者。
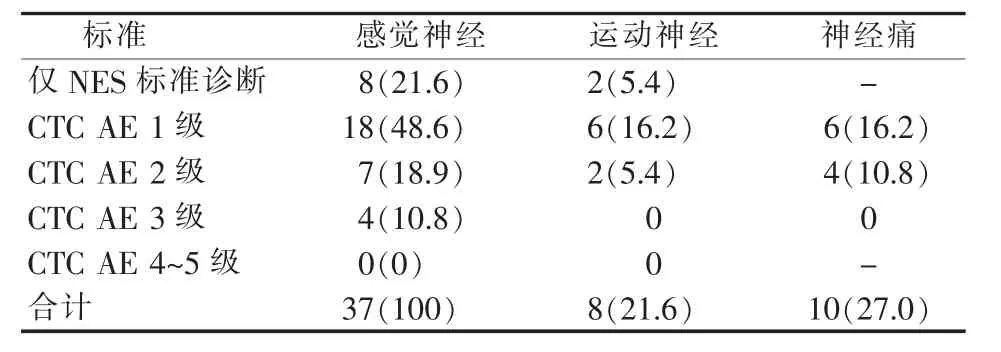
表2 37 例临床评估和(或)NES 检查诊断的BiPN 病例数和构成比[n(%)]
4 个疗程后续NES:在75 例完成后续NES 的患者中,33 例通过临床评估和(或)NES 综合诊断为BiPN,其中17 例达到神经电生理标准的周围神经病变,主要的神经改变为感觉NCV 降低9 例(52.9%)、SNAP 缺失和降低3 例(17.6%)和SNAP合并NCV 降低5 例(29.4%)。17 例异常患者中的13 例同时合并运动神经改变,包括CMAP 降低3 例(23.0%)和运动NCV 降低6 例(46.2%),CMAP 降低合并运动NCV 降低4 例(30.8%),17 例患者中6 例(35.7%)出现F 波潜伏期延长。这13 例患者发生运动神经电生理改变都是在感觉神经电生理出现改变后发生的。
三、NES 对PN 的预测作用
1.基线NES 检查:基线NES 异常的31 例患者中20 例发生了BiPN,其阳性预测值为64.5%,其中7 例(22.6%)的基线异常的患者经后续4 个疗程治疗出现了严重的(2 级以上)BiPN,其中在早期的2 个疗程即出现了BiPN 的5 例患者中,4 例存在基线NES 异常;相较而言,42 例未出现BiPN 的患者中只有11 例具有基线NES 异常。基线NES 正常的阴性预测值为64.6%,反映基线NES 异常预测BiPN 的约登指数为0.285(YI>0),提示其具有诊断预测应用价值。
2.后续NES:33 例BiPN 患者中,通过临床评估判断的患者为25 例(75.8%)而通过后续NES 可判断的BiPN 为17 例(51.5%),2 种评估方法的阳性率比较,差异无统计学意义(χ2=3.803,P=0.051)。33 例中,9 例(27.3%)临床评估和后续NES 判定结果一致,24 例(72.7%)判定结果不一致,16 例患者出现了临床表现但同期后续NES 未出现改变,2种评估方法间的一致性较差(rn=0.220,P=0.051)。
讨 论
MM 是一种较为常见的血液系统恶性肿瘤[7]。尽管这是一种不可治愈的疾病,但是随着十余年来包括免疫调节剂、蛋白酶体抑制剂等新药的出现和应用,MM 患者的预期寿命得以显著延长[2]。静脉应用硼替佐米是其中最早应用于临床实践并取得良好临床疗效的第一种蛋白酶体抑制剂,它从最初被应用于复发难治MM 患者的治疗[8],到后来成为MM 的一线治疗用药[9],即使在当前抗骨髓瘤新药层出的时代,硼替佐米仍是治疗MM 的重要药物[10]。BiPN 是硼替佐米常见的不良反应,在静脉应用硼替佐米的患者中发生率大于50%[11-12],严重影响着MM 患者临床治疗策略的实施、疗效及生存质量。由于目前仍没有循证医学证据支持的有效预防和治疗BiPN 的方法[13-14],因此,早期识别和及时评估BiPN 是目前防止不可逆神经损害最重要的措施。BiPN 临床表现多样、起病隐匿、进展缓慢而易被忽视,NES 可能是BiPN 诊断和监测管理的潜在选择。
一、预测治疗中BiPN 的发生因素及检测方法
1.BiPN 发生的相关危险因素:本研究以初治MM 4 疗程前后的患者作为研究对象,尽管多数(67.5%)以CTC AE 低于2 级的PN 为表现,但其发生率为46.8%。结果与文献[12]一致,提示BiPN 确是硼替佐米治疗较为常见的不良反应。目前文献认为,MM 本病相关的PN 基础是患者后续发生BiPN的唯一相关危险因素,其他如年龄、基线糖尿病状态、疾病分期和肌酐清除率并不影响其发生率。而11%~20%MM 患者存在本病相关的PN,是由MM本病如淀粉样蛋白沉积、M 蛋白抗体对髓鞘相关糖蛋白的损害、雪旺细胞和轴突相互作用形成糖缀合物、细胞因子介导的损伤和骨病神经压迫等原因所致[11]。
2.基线NES 的价值:本研究结果提示除基线NES 异常外,MM 疾病相关其他主要临床及实验室指标与BiPN 的发生与否均无相关性。本研究结果显示31 例(39.2%)患者在应用硼替佐米前已存在NES 改变,其中最终有20 例(64.5%)发生了BiPN,且发生于早期及2 级以上的BiPN 也集中发生在基线NES 异常患者中,提示基线NES 异常对BiPN 诊断具有一定的预测应用价值。本研究基线PN 发病率低于文献报道,可能与入组患者为新诊断MM 有关,MM 相关PN 存在无临床症状到临床确诊的过程,或者神经损伤后出现不同程度的代偿,患者临床可不出现症状和体征,而基线NES 能够发现这类病变,因此基线NES 可能通过早期发现具有MM本病相关PN 的亚临床病变,来预测最终BiPN 的发生。
二、后续NES 与通过临床评估两者的阳性检出率
随着硼替佐米持续应用,期间MM 患者会出现剂量或疗程依赖性BiPN,典型的临床特征为麻木感、感觉过敏和感觉缺失,而运动神经及本体觉累及的表现相对少见[11]。因此,本研究发现BiPN 临床及后续NES 改变主要以感觉神经改变为主,同时运动神经改变多集中发生于感觉神经改变后,这与以往的研究一致[15]。此期间由于硼替佐米代谢产物在背根神经节细胞中蓄积,诱导线粒体和内质网损伤,损伤背根神经节卫星细胞营养支持和用药导致的短期内信号通路阻断造成的退行性病变,交感神经与疼痛纤维的异常连接等原因导致周围神经元轴突变性[16],NES 异常是周围神经受损的重要标志,特别是神经传导明显减慢(减慢幅度在正常值50%以上),常提示周围神经有节段性脱髓鞘改变或轴索变性。因此,理论上后续测定NES 有助于BiPN 的发现,提供客观而定量的依据,提高诊断率。但临床评估与后续NES 评估的阳性检出率为75.8%比51.5%,差异虽没有统计学意义(P 接近0.05),但考虑这是由于样本量较小所致,临床评估甚至略显优势,且两者间达72.2%的患者判定结果不一致(rn=0.220,P=0.051),尤其是研究中16 例临床确诊的BiPN 患者其后续NES 显示为正常,其原因可能为BiPN 早期往往以小纤维受累为主,而常规的电生理检查时,神经传导所检测的主要为大的有髓纤维,对于小纤维病变并不能检测出来。但随着病情的进展,大纤维也相应受累,此时常规的后续NES 才可发现异常[16],故而提示医师要仔细重视后续的动态临床评估,后续NES 只能作为BiPN 临床评估的补充。
目前BiPN 的预防和治疗仍然缺乏有效措施,识别治疗前有无PN 基础和出现3~4 级BiPN 损害后及时减量和改变用药途径是目前公认的改善PN症状的有效措施,所以预测和诊断评估BiPN 对MM 患者争取长期生存和提高生活质量的重要性不言而喻。NES 相比临床评估相对昂贵,检查费时、费力,并且又依赖有经验的神经电生理专科医生,但NES 具有客观、定量和相对重复性高的特点。因此,对于此类患者进行基线常规NES 和后续NES定期监测评估也是有益的,这对BiPN 具有早期预测价值,可作为BiPN 临床诊断及评估的重要补充。

