毛细血管内增生性肾小球肾炎并Castleman病1例*
蒋明远 张玄子 刘永冬 邹海涛 杨国锋 钱朝庆 李 颖
昆明医科大学第二附属医院肾脏内科,云南省昆明市 650101
1 病例资料
患者女,31岁,因“发现淋巴结肿大5年,蛋白尿1年,水肿2个月”入院。5年前患者无意间触及肿大腋窝淋巴结,1年前发现小便泡沫增多,就诊于当地医院,查24h尿蛋白:1.91g/24h,肾活检示“毛细血管内增生性肾小球肾炎”。给予“甲泼尼龙40mg/d,逐渐减至20mg/d”维持、“环磷酰胺累积剂量6.8g”治疗。2个月来患者诉乏力,伴双下肢水肿。入院查体:双侧颈部、腋窝、左腹股沟可触及多个肿大淋巴结,大者位于腋窝处(见图1),约5cm×6cm大小,质软,无触痛,与周围皮肤无粘连。双下肢轻度水肿。辅助检查:肝功:ALB 32.3g/L,余正常;肾功:BUN 15.69mmol/L,CREA 129μmol/L;24h尿蛋白:0.45g/24h;腹部彩超:(1)肝大、脾大声像;(2)腹腔少量积液声像;多次复查胸水常规及生化检查:漏出液,未发现癌性细胞;CT及全身浅表淋巴结彩超均提示双侧颈部、腋窝及左侧腹股沟多发增大淋巴结;肾活检提示:毛细血管内增生性肾小球肾炎(见图2);淋巴结(右颈、左侧腹股沟)活检示:Castleman病,浆细胞型(见图3)。

图1 腋窝肿大淋巴结
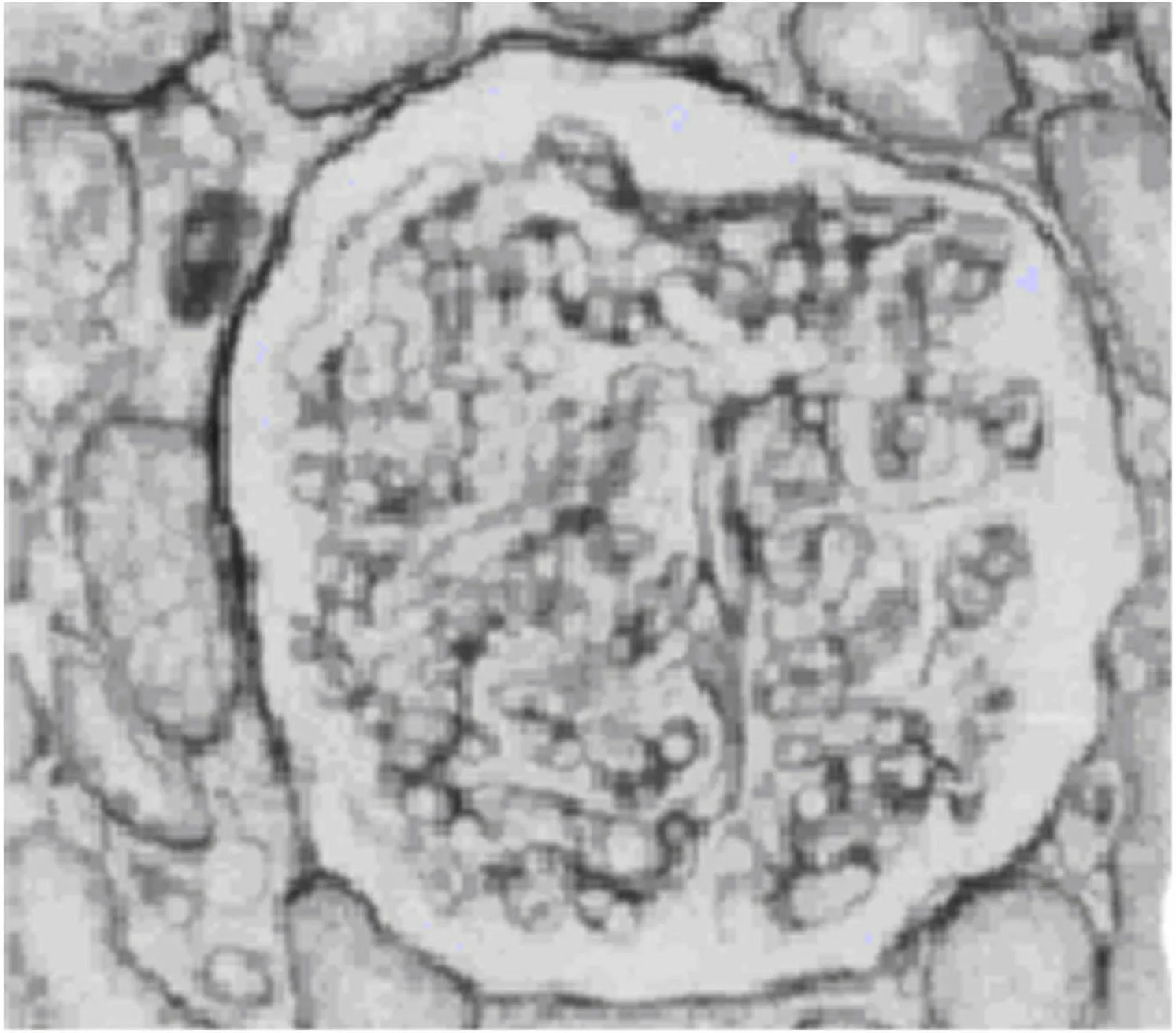
图2 肾组织病理为毛细血管内增生性肾小球肾炎

图3 淋巴结活检示Castleman病,浆细胞型
2 讨论
Castleman Disease(CD),该病发生于身体任何部位,病程长,无明显性别差异,现认为是一种不同临床表现的异型淋巴增生性疾病。依据临床和影像学表现分为单中心型(UCD)与多中心型(MCD)。近期将MCD分为2类:人类疱疹病毒8(HHV-8)诱导的MCD(通常在HIV感染患者中诊断)及HHV-8阴性MCD(特发性多中心Castleman病,iMCD),基于组织病理学又分为:透明血管型、浆细胞型和混合细胞型[1]。
研究发现多种细胞因子和生长因子共同参与CD的发病机制,包括白细胞介素6(IL-6)、人类疱疹病毒8(HHV-8)、血管内皮生长因子(VEGF)和巨细胞病毒(CMV)等。有报道称[2]HHV-8病毒负荷量与MCD病情活动关系密切,MCD患者在有效抗病毒治疗后症状明显改善。IL-6在发病机制中尤为重要,肿大淋巴结中IL-6产生失调可能是MCD临床表现异常的原因,当切除淋巴结后,血清IL-6水平明显减低,患者临床表现得到显著改善。
约90%的透明血管型患者常常无明显症状,而浆细胞型可能与全身症状有关。异常实验室检查包括贫血、血小板减少症、高丙种球蛋白血症、蛋白尿、低蛋白血症和急性期反应物水平升高,缺乏特异性表现。确诊CD主要依靠组织病理学检查。UCD患者的预后优于MCD患者,5年生存率分别为93.6%和51.2%[3]。UCD患者多数表现为局部淋巴结肿大或孤立肿块,约60%的患者无症状,治疗以手术切除淋巴结为主,预后较好。MCD患者多以全身多处淋巴结肿大伴有肝脾肿大,呈侵袭性,具有浆细胞浸润特点。通常合并发热、消瘦、乏力等全身症状,主要表现可能与肿块或淋巴结肿大合并外在压迫的局部并发症有关。MCD除淋巴结外还可累及多个结外系统。治疗方式以CHOP联合化疗方案最为常用,预后较差。有研究[4]尝试用人源化抗IL-6受体抗体(Tocilizumab)或嵌合抗IL-6抗体(Siltuximab)采用IL-6阻断疗法治疗MCD,结果证明2种形式的IL-6阻断治疗安全,并在治疗MCD患者方面取得了显著成效。
CD合并肾脏受累是一种罕见的与免疫失调有关的继发现象。近年国内外报道肾脏表现包括肾病综合征、急性肾衰竭、急性肾小球肾炎、血栓性微血管病、淀粉样变性和肾淋巴瘤等,其发病机制不明,本例合并毛细血管内增生性肾小球肾炎较为罕见。CD容易漏诊、误诊,需提高对该病临床表现及组织病理学特点的认识水平,对早期诊断CD具有重要的意义,争取最佳治疗时机。

