腹腔镜手术治疗腹主动脉区腹膜后肿瘤4例报告
张 斌 马 飞 马 奇 姬社青 张 伟 孔 烨 陈小兵 花亚伟
(郑州大学附属肿瘤医院 河南省肿瘤医院普外科,郑州 450008)
腹膜后肿瘤手术治疗以传统开放为主,近年来,随着腔镜技术的提高,陆续有腹腔镜手术治疗原发性腹膜后肿瘤的报道[1]。由于腹膜后解剖结构复杂,手术难度较大,开展此类手术者为数尚少,特别是位于腹膜后大血管周围的肿瘤,2016年7月~2017年7月我们应用腹腔镜手术成功施行腹主动脉区腹膜后肿瘤切除术4例,现报道如下。
1 临床资料
病例1:男,24岁。因腹部不适就诊。CT示腹主动脉下腔静脉前方见5 cm×6 cm肿物,包膜完整(图1)。血常规,肝、肾功能正常。2016年7月全麻下行腹腔镜腹膜后肿瘤切除术。仰卧位,患侧躯体左或右倾斜头适当抬高,气腹压力12~14 mm Hg。经脐下置腹腔镜孔,据肿瘤所在位置,相应调整左、右侧腹壁穿刺点,做3个5 mm操作孔和1个12 mm主操作孔。肿瘤位于腹主动脉,下腔静脉前,肠系膜上动静脉右后,十二指肠下方。探查腹腔见肿瘤(图2),轻柔推离肠管,显露肿瘤所在部位,游离结肠肝曲将结肠牵向左下方(图3),沿肿瘤包膜外从四周向基底部分离,分离肠系膜上血管与肿瘤(图4),分离十二指肠与肿瘤(图5),结扎肿瘤血管,分离下腔静脉与肿瘤(图6),分离结扎肿瘤基底部血管(图7),切除后创面(图8)。处理进出肿瘤的血管时,较细血管可电灼或超声刀离断,较大的血管用生物夹处理。切除的标本均置入标本袋内,拉出体外(或适当扩大切口取出)。术后切口4 cm(图9)。腹腔置硅胶管1根。切除标本(图10)送病理检查。手术时间120 min,术中出血40 ml,腹部切口长度4 cm。术后第1天下床活动,第2天肛门排气。术后病理(图11):神经鞘瘤(细胞丰富,部分囊变)。术后8 d出院。术后随访24个月,复查CT未见肿瘤复发。
病例2:女,48岁。体检彩超发现腹膜后占位。CT示腹主动脉下腔静脉间见软组织肿物,大小约3 cm×4 cm,包膜完整。血常规,肝、肾功能正常。2016年11月全麻下行腹腔镜腹膜后肿瘤切除术。手术过程同病例1,手术时间150 min,术中出血量80 ml,腹部切口长度3 cm。术后第1天下床活动,第3天排气。术后病理:神经鞘瘤。术后9 d出院。术后随访17个月,复查彩超未见肿瘤复发。
病例3:女,43岁,因高血压体检行彩超检查发现腹膜后肿瘤入院(哈密市第二人民医院)。CT示腹主动脉左前方见分叶状肿物,部分囊性变,包膜完整,肿瘤最长径8 cm(图12)。血常规,肝、肾功能正常。2017年4月全麻下行腹腔镜腹膜后肿瘤切除术。先分离左半结肠,将左结肠牵向右侧,暴露腹膜后肿瘤,分离肿瘤与左侧输尿管,将肿瘤从腹主动脉左后方及腹膜后分离,结扎肿瘤血管同病例1。手术时间110 min,术中出血130 ml,腹部切口长度6 cm。术后第1天下床活动,第4天排气。术后病理:异位嗜铬细胞瘤。术后8 d出院。术后随访14个月,彩超复查未见肿瘤复发。
病例4:女,58岁,因腹部肿块行彩超检查发现腹膜后肿瘤。CT示腹主动脉下腔静脉前方见7 cm×6 cm肿物,包膜完整,下腔静脉受压变形(图13)。血常规,肝功能肾功能正常。2017年7月全麻下行腹腔镜腹膜后肿瘤切除术。手术过程同病例1,手术时间90 min,术中出血30 ml,腹部切口长度4 cm。术后第1天下床活动,第3天排气。大体标本见图14,术后病理:低度恶性梭形细胞肿瘤(图15)。术后7 d出院。术后随访12个月,复查CT未见肿瘤复发。
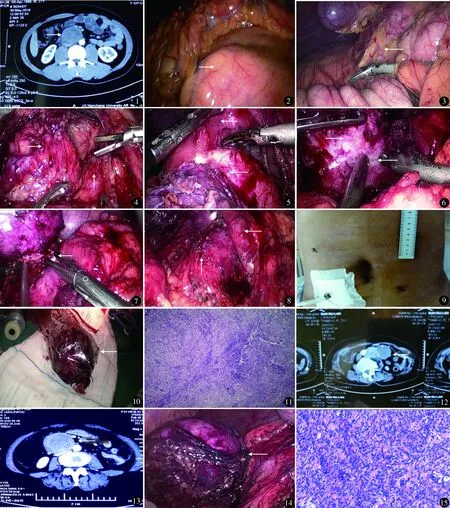
图1 病例1 CT示腹主动脉下腔静脉前方见5 cm×6 cm肿物 图2 肿瘤位于后腹膜 图3 游离结肠肝曲 图4 肿瘤与肠系膜上血管 图5 游离肿瘤与十二指肠 图6 游离肿瘤底部与下腔静脉 图7 结扎基底部肿瘤血管 图8 创面示十二指肠与下腔静脉 图9 术后切口4 cm 图10 术后大体标本 图11病例1镜下见梭形细胞,核成梭形或卵圆形,细胞境界不清楚,排列成丛状,编织状,局灶细胞丰富,可见核分裂(HE染色 ×100) 图12 病例3 CT示腹主动脉旁肿瘤6 cm×8 cm 图13 病例4腹主动脉旁肿瘤6 cm×7 cm 图14 病例4腹腔镜下大体标本7 cm 图15 病例4镜下见梭形细胞排列成束状、栅状,局灶细胞密集,可见散在核分裂像,灶性区细胞浆呈透明状(HE染色 ×400)
2 讨论
腹膜后肿瘤患病率低,腹主动脉区腹膜后肿瘤占比更少,手术治疗难度更大。治疗以开腹手术为主,手术完整切除是主要治疗方法[2]。随着腔镜技术及手术器械的改进及提高,腹腔镜手术为部分腹膜后肿瘤提供新的治疗途径,但对于腹腔镜腹主动脉区腹膜后肿瘤的治疗报道甚少[3]。
2.1 术前精准评估
术前准确检查对于评估腹腔镜手术切除腹主动脉区腹膜后肿瘤的可行性及安全性非常重要。通过影像学检查(特别是CT检查[4]及利用CT三维成像技术[5])详细评估肿瘤位置、大小及与相邻脏器的关系,尤其是其与邻近腹主动脉、下腔静脉、十二指肠、输尿管、肾脏的关系是否有间隙,是否存在包膜,是否须行脏器的联合切除。本组4例彩超及CT或MRI等提示肿瘤边界清楚,存在包膜,与周围重要血管、器官无明显侵犯,考虑良性病变可能性大,可以行腹腔镜手术切除。
2.2 腹腔镜手术的优势
与开放手术相比,腹腔镜手术治疗腹主动脉区腹膜后肿瘤有明显优势:①开放手术切口大,20 cm左右,术后疼痛重,粘连重。腹腔镜手术视肿瘤大小切口控制在3~8 cm,对腹腔内脏器干扰小,术后肠功能恢复快,切口小,疼痛轻,粘连轻,利于患者快速康复。本组患者术后第1天下床,肠功能在4 d内恢复。②腹腔镜放大的视觉效果使视野更清楚,对血管的解剖更加精细,能减少不必要的血管误损伤。本组患者无一例大血管损伤。③存在腹腔转移无法切除的肿瘤可探查活检,明确肿瘤性质,避免不必要的开腹。缺点是腹腔镜手术需要配合默契的团队及丰富的腔镜手术治疗经验,需要在经验丰富的临床中心开展。肿瘤越大,手术时间相对延长,提示腹腔镜手术需要选择合适的患者。
2.3 病例选择
本组手术的成功初步证实腹腔镜手术治疗腹主动脉区腹膜后肿瘤可行。如果患者选择恰当会降低手术难度,我们认为对于一些良性的,交界性质,低度恶性的腹主动脉区腹膜后肿瘤符合以下条件可行腔镜手术:包膜完整;大小适中(≤7 cm最好);与周围大血管及脏器无明显粘连浸润者。对于恶性肿瘤而言,由于其生物学行为、病理性质不尽相同,若包膜完整,影像学及术中所见无明显周围侵犯,亦可考虑行腹腔镜手术。Ahn等[6]认为肿瘤大小不影响腹腔镜手术。我们认为若肿瘤过大,需要较大的切口取标本,微创的意义下降。手术的目的是患者的安全及疾病的治疗,不能为了微创而行微创手术。
2.4 手术入路选择
①选择结肠旁沟入路,一是可避开小肠的干扰,二是可避开相应结肠系膜的血管。采用患侧抬高并倾斜30°体位,有利于术区腹膜后肿瘤的显露。②直接入路,取肿瘤表面结肠系膜无血管区切开,向周围分离,此法简单直接,适合肿瘤体积不大的患者。也可以在肿瘤表面残留少量系膜供牵引用,腔镜手术能最大限度减少对肿瘤的挤压。
2.5 术中要点
与开腹手术一样,术前充分的肠道准备和足量备血是非常重要的;术前充分论证,随时做好中转开腹的准备;与十二指肠的分离一定要细致;腹膜后肿瘤血管丰富,切除术中出血较多,我们采用电钩超声刀解剖时,遵循小刀慢行原则,每刀严格止血,力争无血手术,这样才能界限清晰,防止误损伤,尤其在下腔静脉面分离时,更应仔细判断解剖位置,勿损伤血管,否则后果严重。一旦发生不能控制的大出血,立即纱布填压为中转开腹争取时间。Xia等[7]认为位于大血管周围的肿瘤采用机器人辅助微创手术更有优势,能减少手颤动引起的误损伤,提高手术操作的精细程度。无瘤原则在腹腔镜手术中同样重要,术中应尽量保证肿瘤的完整切除,不残留肿瘤包膜和肿瘤组织,不分破肿瘤。
2.6 手术标本的取出
我们采用自制无菌标本袋,将其剪口后置入腹腔,将标本置入后牵出切口,尽量不破坏肿瘤完整性,避免切口种植。
2.7 随访
腹膜后肿瘤有较高的复发率,术后随访对于患者至关重要。复发性腹膜后肿瘤大多恶性程度较低,多为局部复发或种植转移,较少有远处转移,手术依然为主要的治疗措施,本组最长已随访24个月,尚未发现复发,近期疗效肯定。
综上所述,腹腔镜手术视野清晰,操作精确,对于腹主动脉区腹膜后肿瘤近期疗效确切,术后恢复快,住院时间短,创伤小,为腹主动脉区腹膜后肿瘤的治疗提供新的选择途径。但目前尚无大样本随机对照研究,远期疗效仍有待于长期观察。

