单操作孔胸腔镜前、后亚段联合部分切除术治疗右上肺深部结节6例报告
沈宇舟 钱 俊 周 超 黄 平 李文涛
(上海市胸科医院胸外科,上海 200030)
近年来,随着低剂量螺旋CT在胸部体检中的应用,越来越多的孤立性肺结节(solitary pulmonary nodule,SPN)被检出。据第8版TNM分期[1~4]标准,直径≤10 mm的病灶为T1a,10~20 mm为T1b,发生淋巴结转移的可能性极低,局部切除是可行的方案[1~3],目前主流的做法是行病灶所在肺段切除。对于位于两个段裂之间的结节,单纯行其中一个肺段切除,很难达到足够的安全距离[5,6],行联合多段或肺叶切除可能会损失更多的肺组织。本研究回顾性分析2016年10月~2017年2月6例位于右上肺前、后亚段交界处的肺深部结节资料,采用单操作孔胸腔镜右上肺前、后亚段联合部分切除+淋巴结采样,均顺利完成手术,现报道如下。
1 临床资料与方法
1.1 一般资料
本组6例,男4例,女2例。年龄32~72岁,平均55.5岁。均无明显症状,体检行低剂量螺旋CT发现右上肺结节。CT提示病灶均位于右上肺前、后段交界处,均为纯磨玻璃样结节(pure ground-glass opacity,pGGO)(图1A),病灶直径9~12 mm,平均11 mm。均在我院或当地医院3、6、12个月行CT随访,病变无变化。术前均未明确诊断。术前三大常规、血生化、传染病全套、心电图、肺功能、超声心动图等无明显异常,无严重合并症,无明显手术禁忌证,均按照2016年版中国肺部结节分类、诊断与治疗指南[7]完成病例筛选,长期随访肺肿瘤持续存在。
1.2 手术方法
双腔气管插管,全麻,术侧肺塌陷,左侧卧位。胸腔镜显示器位于患者背侧,术者与一助手位于患者腹侧。腋中线第6或第7肋间长约1 cm切口,置入trocar和30°胸腔镜,直视下于腋前线(女性避开乳腺)第3肋间或第4肋间做主操作孔长1.5 cm,置入切口保护套。使用电刀、分离钳、腔镜切割闭合器、氩气电刀等器械。术前仔细阅读胸部CT,在良好的麻醉状态下,右上肺完全塌陷,用手指或卵圆钳通过触觉联合钟表盘综合定位法进行术前定位[5,8],用电刀在肺表面标记靶区域。病灶位于右上肺前后段交界位置,由叶裂进入,分离出靶区域指向叶间裂方向的静脉、动脉(图1B),以病灶为中心,切断相应血管。在血管后方钝性分离出靶区域的气管,以病灶为中心,切断相应亚段气管(图1C),锥形切除靶向病灶,按照我们报道的方法取出标本[9],切开标本找出病灶,用缝线标记(图1D),常规行术中冰冻病理,同时行亚段气管周围第12组淋巴结采样行冰冻病理,达到安全切除距离[5,6](膨胀状态下肺切缘≥2 cm),完整切除肿瘤。
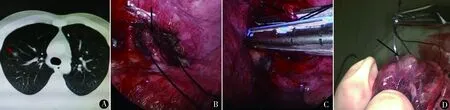
图1 右上肺前后亚段联合切除术:A.术前CT平扫显示结节位于前、后亚段交界处(箭头所指);B.叶裂处理靶区域血管;C.血管深面处理靶区域气管;D.锥形切除肺组织,切开顺利找出病灶
2 结果
6例均成功实施单操作孔胸腔镜手术,全胸腔镜下完成前、后亚段联合部分切除+淋巴结采样,术中冰冻病理病灶切缘和第12组淋巴结均阴性,手术时间30~52 min,平均41.5 min,术中出血50~100 ml,平均75.0 ml,术后拔管时间2~4 d,平均3.0 d,拔管当天出院,无严重并发症及死亡。术后病理诊断原位腺癌(adenocarcioma insitu,AIS)4例,微浸润性腺癌(micro invasive adenocarcioma,MIA)2例,均无淋巴结转移,TNM分期[1~4],ⅠA1期2例,ⅠA2期4例。术后随访6~10个月,平均7.8月,行低剂量螺旋CT均未发现复发及转移。术前FEV1(2.02±0.40)L,术后3个月降至(1.87±0.37)L(与术前的配对t检验,t=6.167,P=0.002),术后6个月回升至(2.03±0.41)L(与术前的配对t检验,t=0.307,P=0.771)。
3 讨论
磨玻璃样结节(GGO)是指肺内模糊的结节影,结节密度较周围肺实质略增加,但其内血管及支气管的轮廓尚可见。根据高分辨率CT上是否同时存在GGO和实性组织成分,可将GGO分成纯GGO(pGGO)和混合GGO(mixed GGO,mGGO)。GGO通常是早期肺癌,特别是肺腺癌的早期表现[6,9~12]。
本组6例低剂量螺旋CT均提示pGGO,均在我院或当地医院3、6、12个月行CT随访,病变无变化,故建议手术治疗。6例右上肺前、后亚段交界位置深部的pGGO,予Hookwire定位针或其他有创定位行肺楔形切除很难完整切除病灶,或存在术中损伤肺动脉导致大出血的风险;行单纯右上肺前段或后段切除术很难确保有足够的安全切除距离[5,6](膨胀状态下肺切缘≥2 cm);行右上肺叶切除将损失更多的肺功能,不能准确切除病灶,保留正常肺组织。pGGO一般无淋巴结转移[1~3,13],仅需行叶间或段间淋巴结采样,如采样淋巴结出现肿瘤转移可扩大切除范围,直至切缘足够为止。6例pGGO均位于右上肺前、后亚段交界位置深部,我们采用钟表盘综合定位法[5,8]进行定位,以病灶为中心,行“非典型肺段切除”,从叶间裂游离靶区域的动、静脉和气管,能够游离出更大的安全距离,同时行亚段气管周围第12组淋巴结采样,均为阴性,右上肺前、后亚段联合切除,均顺利完成手术。
本组术后3、6个月复查肺功能,FEV1术后3个月明显降低,术后6个月恢复至术前水平。分析原因可能是:一方面这种以病灶为中心的联合亚段切除的肺组织较少,创伤小。另一方面是术后早期及术后长期的肺功能锻炼,包括督促患者术后第1天及住院期间家属陪同下床活动,行走时将术侧上肢反复上下摆动,每次行走约200米,每天4~6次,预防早期肺栓塞,促进胸腔积液引流及早期肺功能恢复;出院后鼓励患者先行慢步,根据自身情况适当加大运动量,使用呼吸训练器或行深呼吸运动(每日300次)锻炼肺功能;对于切口已完全愈合者,甚至可鼓励患者行游泳等有氧运动,锻炼肺功能。按此方法行肺功能锻炼,2例术后6个月FEV1较术前增高。此外,术后患者自身情况、肺功能锻炼的依从性也不同,这决定了术后肺功能的恢复情况,提示按照此法经过一段时间的锻炼能够促进肺功能恢复。
随着胸外科指南的不断完善,手术技术的进步,早期肺癌的手术方式由过去的肺叶切除+淋巴结清扫逐步向肺段切除+淋巴结采样过渡。肺肿瘤不会按照肺段的位置生长,此时单纯切除某一肺段很难达到足够的安全切除距离。非典型肺段切除术以病灶为中心,切除病灶周围的血管及气管,游离出更多的切除空间,可保证足够的安全切除距离。
综上所述,单操作孔胸腔镜前、后亚段联合部分切除术治疗右上肺前、后亚段交界位置的肺深部结节手术时间短,出血少,术后拔管及住院时间短,以病灶为中心的肺亚段切除是一种安全、可行、实用的手术方法,很好地保护了术后肺功能,但本研究例数少,随访短,尚需扩大样本量和延长随访时间进一步验证。
——以苏6、苏36-11区块为例

