联合麻醉下行胸腹腔镜微创手术治疗食管癌的效果观察
食管癌起源于食管黏膜上皮,是一种发病率和死亡率双高的恶性肿瘤,本病的具体病因虽未明确,已知与饮食习惯和生活习惯有一定的关系,且近年来其发病率逐渐升高,成为威胁我国居民健康的常见胃肠道肿瘤之一。食管癌的病理组织分型以鳞癌为主,对化疗的敏感性较低,且其病灶部位比较特殊,放疗的伤害性较大,因此手术是主要的治疗方式[1-2]。近年来微创理念及腔镜技术的发展,为食管癌的治疗提供了新的契机,胸腹腔镜联合微创手术开始应用于食管癌的治疗中[3]。本研究中将探讨对食管癌患者在联合麻醉下行胸腹腔镜微创手术治疗的效果及安全性,报道如下。
1 资料与方法
1.1 临床资料
选取2014年1月—2015年1月在肿瘤科就诊的食管癌患者80例,以Excel软件产生随机数字表将患者分为两组,其中对照组和腔镜组各40例。对照组中男26例,女14例,患者年龄40~75岁,平均(60.3±6.0)岁,术前病理分级:ⅠA级3例、ⅠB级3例、ⅡA级13例、ⅡB级15例、ⅢA级6例;美国麻醉医师协会(ASA)分级Ⅰ级12例,Ⅱ级28例。腔镜组中男24例,女16例,患者年龄40~76岁,平均(60.5±6.0)岁,术前病理分级:ⅠA级3例、ⅠB级4例、ⅡA级13例、ⅡB级15例、ⅢA级5例;ASA分级Ⅰ级13例,Ⅱ级27例。两组的上述资料比较无统计学差异(P>0.05);本研究在实施前已经医院伦理委员会审核批准。纳入标准:患者均予以胃镜检查并行病理诊断确诊为食管癌,且符合《食管癌规范化诊治指南》中对食管癌的诊断[4];病理分级<ⅢA级;患者及家属对于本次研究知情并签署知情同意书。排除标准:穿刺部位存在感染病、对局麻药物过敏、胸廓畸形及长期腰痛者;伴有凝血功能障碍、存在中枢神经系统疾病者;既往有开胸手术史者。
1.2 方法
腔镜组实施联合麻醉下胸腹腔镜微创治疗,麻醉方法为:芬太尼(宜昌人福药业,国药准字H42022076,2 ml:0.1 mg)2μg/kg、异丙酚(西安力邦制药,国药准字H20010368,10 ml:100 mg)3 mg/kg静脉注射,并以66%氧化亚氮(N2O)(镇江兴化工业,国药准字H20123325,40 L)吸入,以2%异氟烷(鲁南贝特制药,国药准字H20020267,100 ml)麻醉维持。麻醉后首先予以腹腔镜下游离食管及纵膈淋巴结清扫,分别在腋中线腋后线之间第6肋间隙、肩胛线第9肋间隙、腋中线肋后线之间第3肋间隙和肩胛线第5肋间隙建立穿刺孔,置入胸腔镜及操作器械,游离食管后,清扫胸段食管、食管肿瘤、食管旁淋巴结、食管床脂肪组织及隆突下淋巴结,并清扫离喉返神经旁组织,胸腔内止血后放置胸腔闭式引流管。之后实施腹腔镜手术操作,在脐下缘、左侧锁骨中线脐水平上2 cm、肋缘下2 cm、右侧锁骨中线肋下缘做切口,插入腹腔镜和操作器械,剑突下实施肝圆韧带悬吊术,暴露胃小弯,游离胃部,清扫肝总动脉旁、脾动脉旁和胃左血管淋巴结,制作胃管。之后在胸锁乳突肌前原缘做小切口,游离颈段血管,勾起食管并将胃提至颈部,将肿瘤切除后以吻合器吻合胃底和近端食管。
对照组实施联合麻醉下开胸手术,麻醉方式同腔镜组,以左胸前外侧切口第6肋间隙进入,暴露纵膈,探查肿瘤与周围组织结构的关系和淋巴结转移情况,由上至下分离食管至肿瘤上方,将肿瘤下全部食管和肿瘤上缘至少5 cm食管、左肺下韧带、肺门部及食管癌旁组织内可见淋巴结切除,并查看周围组织有无淋巴结转移和肿瘤种植,之后实施食管胃上弓吻合,止血后放置胃管及引流管,关闭胸腔。
1.3 观察指标
(1)围术期相关指标。包括手术时间、淋巴结清扫数目、术中失血量、术后胸腔引流量、胸腔管拔除时间和住院时间。(2)并发症发生率。统计两组术后住院期间的并发症发生率。(3)生存率。术后随访3年,比较两组的生存率。
1.4 统计学分析
以SPSS 19.0软件为统计学分析工具,计量数据资料以(±s)表示,数据比较为t检验,计数资料以(%)表示,数据比较为χ2检验,P<0.05为差异有统计学意义。
2 结果
2.1 围术期指标
两组的手术时间比较差异无统计学意义(P>0.05),术中失血量、术后胸腔引流量比较腔镜组更少(P<0.05),腔镜组的淋巴结清扫数目多于对照组(P<0.05),胸腔管拔除时间和住院时间比较腔镜组更短(P<0.05),见表1。
2.2 并发症比较
腔镜组的并发症发生率为7.50%,低于对照组的25.00%(P<0.05),见表2。
2.3 生存率比较
术后随访3年,观察组生存16例,生存率为40.00%,对照组生存12例,生存率为30.00%,两组的生存率差异不显著(χ2=0.879,P=0.348)。
3 讨论
食管癌的早期演变分子机制目前尚未明确,已知该病的发生与遗传、饮水、微量元素、亚硝胺慢性刺激等因素有关,其早期症状并不明显,仅有咽食哽噎感及停滞感,发展至中晚期,可出现进行性的吞咽困难[5-6]。目前手术是治疗食管癌的主要方式,开胸手术是治疗食管癌的传统术式,由于其病灶部位较为特殊,开胸手术需切开胸壁,撑开肋骨,切口大、创伤严重且出血多,术后的并发症发生率高,不利于患者的恢复[7]。因此如何寻求一种创伤更小的手术方式,以降低手术风险,提高患者的耐受度是临床医生的关注重点。
本研究结果中显示两组的手术时间差异不显著,术中失血量、淋巴结清扫数目、术后胸腔引流量、胸腔管拔除时间和住院时间比较腔镜组均优于对照组,证实在联合麻醉下行胸腹腔镜微创手术治疗食管癌的效果好,可减轻创伤,缩短术后的恢复时间。胸腹腔镜微创手术是将胸腔镜与腹腔镜联合的方式,无需大的手术切口,仅需建立常规胸腔镜和腹腔镜操作时的小穿刺口,大大缩小了创伤面积,减少了术中的出血量。在胸部操作的过程中,操作器械紧贴食管进行游离,可减少对气管及胸导管的损伤[8-9]。腹部操作时,二氧化碳气腹的建立为胃部的游离提供了操作空间,在腹腔镜的高清光源显示下可充分显露淋巴结的分布位置,提高对淋巴结的清扫率[10-11]。另外手术麻醉方式为静脉麻醉与吸入麻醉结合的联合麻醉,避免了单一静脉麻醉引起的麻醉过度和单一吸入麻醉作用较弱的缺点,可降低麻醉引起的应激反应,减少手术风险。
本研究还显示术后两组住院期间的并发症发生率比较腔镜组更低,证实联合麻醉下行胸腹腔镜微创手术治疗食管癌可减少术后的并发症;两组的生存率差异不显著,说明合麻醉下行胸腹腔镜微创手术不影响患者的远期生存率。另外联合麻醉下行胸腹腔镜微创手术中应避免过度游离食管和清扫淋巴结,以减轻对喉返神经的损伤,减少吻合口瘘、声带麻痹等并发症[12]。综上所述,在食管癌的治疗中予以联合麻醉下胸腹腔镜微创手术的效果好、创伤轻、恢复快、并发症少,值得推广应用。
表1 两组的围术期指标比较(±s)
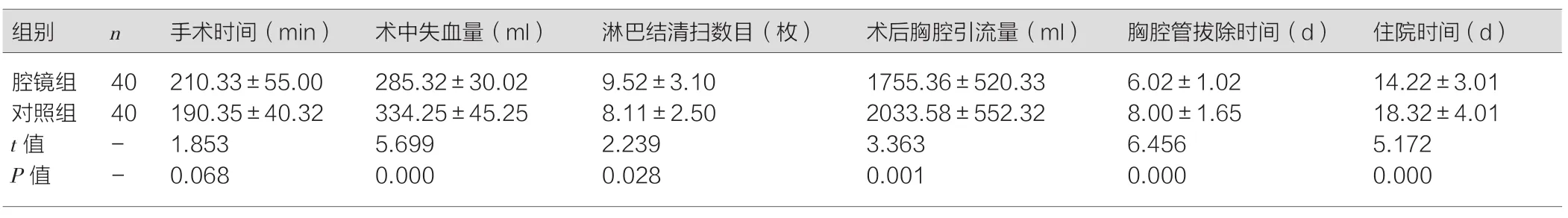
表1 两组的围术期指标比较(±s)
腔镜组 40 210.33±55.00 285.32±30.02 9.52±3.10 1755.36±520.33 6.02±1.02 14.22±3.01对照组 40 190.35±40.32 334.25±45.25 8.11±2.50 2033.58±552.32 8.00±1.65 18.32±4.01 t值 - 1.853 5.699 2.239 3.363 6.456 5.172 P值 - 0.068 0.000 0.028 0.001 0.000 0.000

表2 并发症发生率比较

