急性一氧化碳中毒磁共振成像特点与预后
刘俊华,毛放华,欧阳晓春
急性一氧化碳中毒(acute carbon monoxide poisoning,ACOP) 是日常生活中较常见的中毒, 多发生于冬春季节,急性中毒后,造成机体缺氧,从而引起全身多个器官损伤,包括颅脑、心、肺、肾及肌肉等,脑组织对缺氧最敏感,临床上脑组织受损症状最为严重,脑损伤程度直接影响患者的预后,目前,临床上对患者脑损伤预后的评估仍存在困难,磁共振检查无辐射、无创、分辨率高及具有多功能成像等优点,被临床广泛使用,临床观察到ACOP后,基底节受累最多见,其次脑白质和大脑皮层受累, 因此,MRI可用来早期脑损伤的评估[1]。ACOP患者MRI影像特点对预后研究很少,尚未得到明确的结论。通过对我院收治的786例ACOP患者的头颅MRI结果进行回顾性分析总结,旨在探讨ACOP患者头颅MRI影像特点与其预后的关系。
1 资料与方法
1.1 病例资料 选择2007年12月至2017年12月在我院住院治疗的ACOP患者786例,其中男432例,女354例,年龄8~86岁,平均为42岁。所有患者均有明确ACOP病史。根据卫生部《职业性急性一氧化碳中毒诊断标准》[2],表现为头晕、头痛伴恶性感、视物不清、行走不便及言语不清、昏迷等。
1.2 头颅MRI检查方法 采用Siemens-Somphony1.5T 磁共振成像仪,常规行T1WI、T2WI、FLAIR以及弥散加权成像 (DWI)。急性期患者在入院后72h 内完成检查。
1.3 ACOP预后标准 判定时间点:ACOP后1个月。判断标准[3](1)痊愈:①神志清楚,临床症状消失,无明显阳性体征,常规实验室检查基本正常。GCS评分15分;MMSE 30分;有智力障碍者应达到发病前水平;Barthel指数评分100分或达到发病前水平。(2)恢复良好:①神志清楚,临床症状明显改善,生活大部分自理。遗留部分后遗症。②GCS 15分;MMSE 14~24分或者没达到中毒前认知水平;Barthel指数病情改善达到61~95分或在原有基础上提高>30分。(3)好转:①神志清楚,临床症状有所改善,生活不能自理,遗留较严重后遗症。②GCS 15分;MMSE<14分;Barthel指数21~60分或在原有基础上提高10~30分。(4)未愈:①神志不清,临床症状无改善或加重,后遗症严重。②GCS 3~15分;MMSE0分;Barthel指数0分。(5)死亡。
2 结 果
2.1 786例ACOP患者均行MRI检查 其中428例患者头颅 MRI 可见异常表现,MRI阳性率为54%,428例患者头颅 MRI主要表现:(1) 基底节受累287例,占67.0%,表现双侧豆状核对称性长 T1、长T2信号,FLAIR、DWI均为高信号,犹如“熊猫眼”(图1) 。 (2) 大脑皮质受累56例,占13.1%,MRI多表现为双侧颞叶、额叶、枕叶稍长 T1 稍长 T2 信号,FLAIR及 DWI均为高信号 (图2) ,其中5例仅表现为DWI均为高信号。(3) 大脑白质受累35例,占 8.2%,MRI表现为大脑白质内对称性稍长 T1 稍长 T2 信号,FLAIR及 DWI 序列均为高信号 (图 3) 。(4) 基底节和脑白质或大脑皮质同时受累(图4)42 例,占9.8%,MRI 表现为双侧基底节区及脑白质内或大脑皮质稍长 T1 稍长 T2 信号,FLAIR及 DWI 序列均为高信号。(5)小脑半球型6例(图 5) ,中脑受累2例(图 6),可见双侧小脑半球或中脑T1WI稍低信号,T2WI 稍高信号,DWI稍高信号。
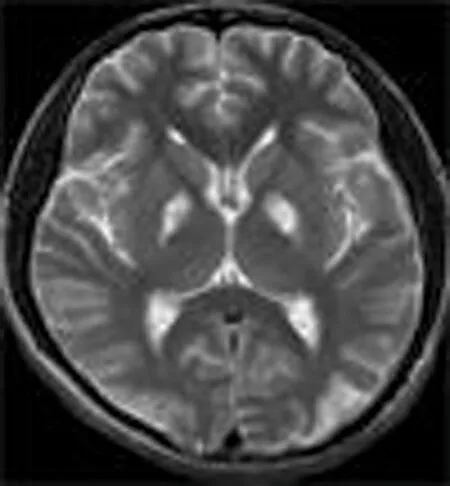
图1 T2W1示双侧基底节区高信号
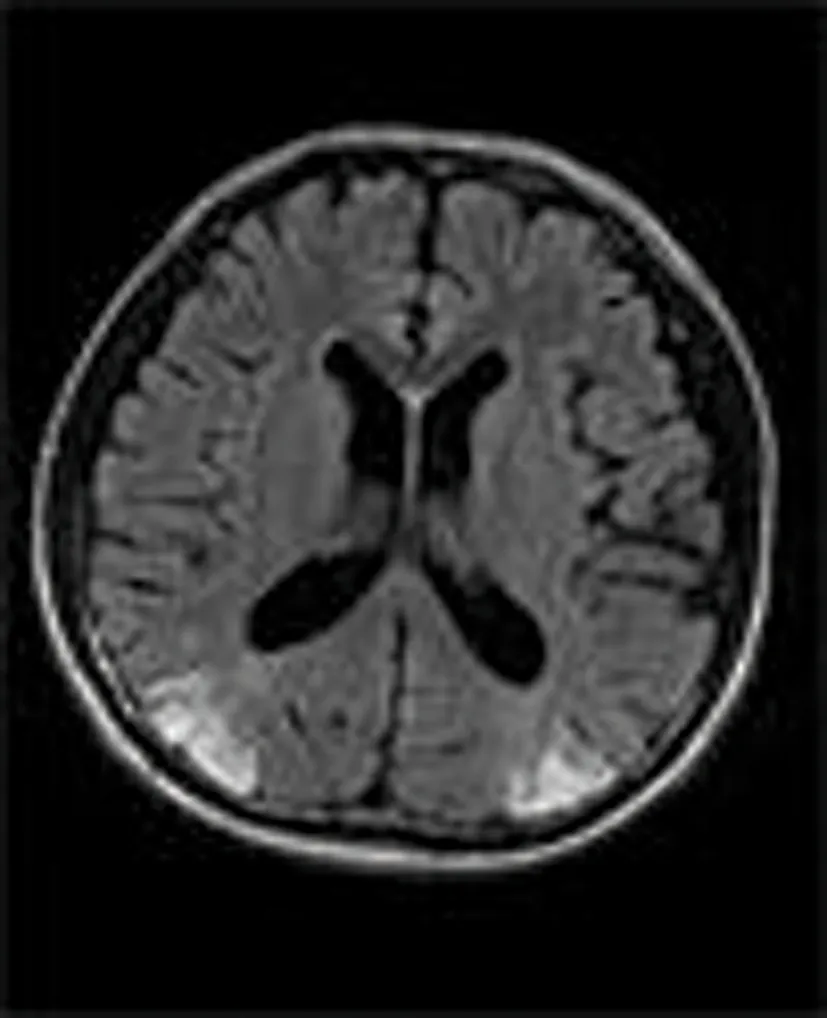
图2 T2W1示双侧枕叶皮质高信号
图3 FLAIR示双侧侧脑室旁白质高信号
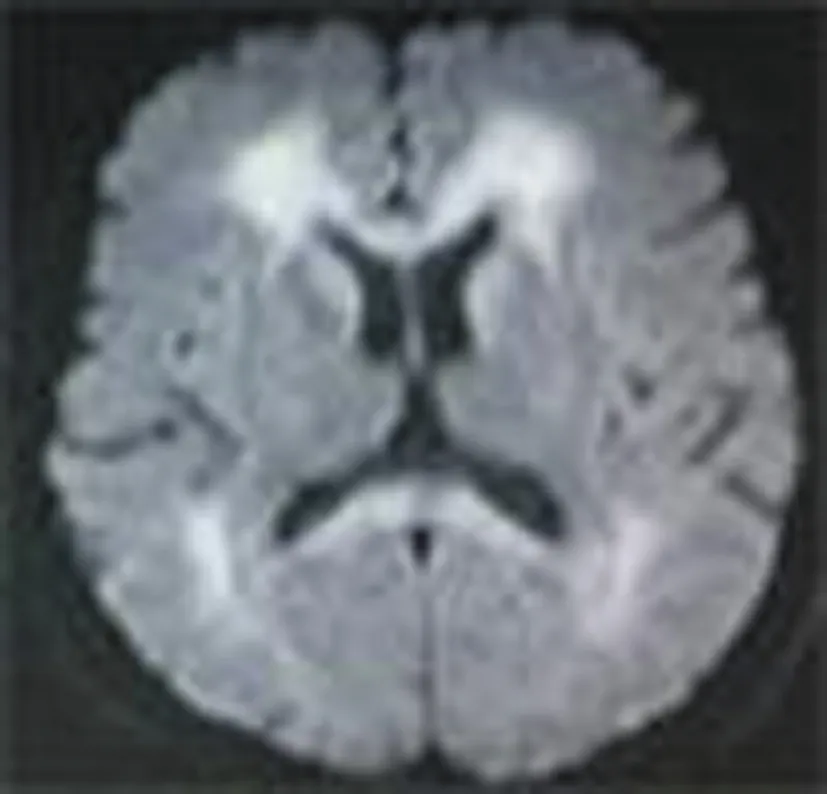
图4 DWI双侧脑室旁白质、胼胝体体部、尾状核高信号

图5 DWI双侧小脑半球可见高信号
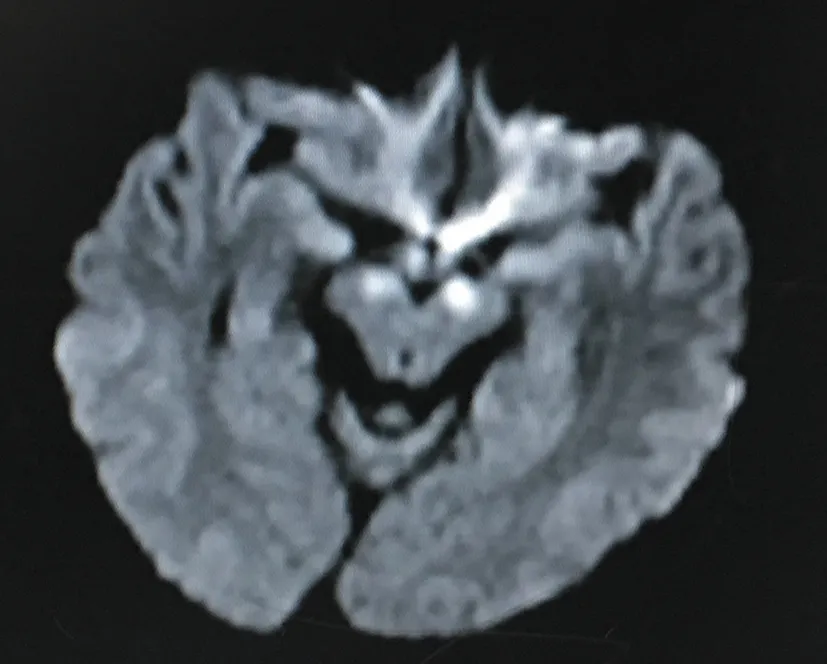
图6 DWI示双侧中脑高信号
2.2 头颅MRI结果与预后 358例头颅MRI检查阴性患者,预后好,均痊愈;MRI检查结果阳性428例:①基底节受累176例痊愈111例恢复良好,其中有47例出现了迟发性脑病。②大脑皮质受累51例恢复良好,5例好转,其中43例出现了迟发性脑病。③大脑白质受累28例恢复良好,6例好转,1例未愈,其中20例出现了迟发性脑病。④基底节和脑白质或大脑皮质受累25例好转,15例未愈,2例死亡,其中2例出现了迟发性脑病。⑤仅累及小脑半球或中脑1例痊愈,7例恢复良好。
2.3 迟发性脑病出现时间 112例迟发性脑病患者中,最早发病后第3天,最晚第26天,第1周出现有15例,占13.4%,第2周27例,占24.1%,第3周58例,占51.8%,第4周12例,占10.7%。
2.4 ACOP预后 535例痊愈;197例恢复良好,36例好转,16例未愈,死亡2例。
3 讨 论
ACOP患者预后,除与患者吸入一氧化碳浓度、昏迷时间、基础疾病,还与急性中毒后过早停止治疗或急性期治疗不当相关。另外,ACOP后部分患者MRI检查可发现基底节、脑白质、大脑皮层异常病灶,提示ACOP后造成的脑损伤,MRI病灶部位及其累及范围影响患者的预后,我们试图通过回顾性分析,探寻其中的规律,更好的指导临床治疗及对预后判断。
786例ACOP患者中,358例ACOP患者头颅MRI未见异常,MRI阳性结果428例,阳性率为54%,最常见的受累部位为基底节区,与文献报道一致,目前认为与该区域主要由穿支动脉供血、侧支循环不丰富有关[4],其次为大脑皮层、脑白质、少见部位小脑皮层、脑干等,而脑白质受累多见于脑室周围白质、半卵圆中心、皮质下白质多见,胼胝体相对较少。单个功能区受累比2个或以上的功能区受累更多见,受累区域病变MRI 表现为脑组织肿胀并呈稍长T1 稍长 T2 信号,FLAIR、DWI表现为高信号,其中5例仅表现为DWI高信号,T1、T2 、FLAIR未见明显异常,这11例患者均在发病12h内完成MRI检查。DWI序列可定量反映水分子扩散受限的程度,和常规 MRI相比,更早期、更敏感发现细胞毒性水肿,ACOP后,脑组织缺氧,钠泵运转失常诱发细胞毒性水肿。以往研究表明最早在ACOP后的12 h,DWI便可监测到信号异常改变[5],因此DWI对ACOP患者早期脑损伤具有更灵敏的识别,除了用于病史不清的昏迷患者,尽早协助诊断外,为更好评估患者的脑损伤和预后,建议MRI检查时间h为宜,病灶显示。
ACOP患者MRI影像学改变的程度与临床预后有关。本研究358例头颅MRI检查阴性,提示脑组织受损程度较轻,缺氧尚不严重,治疗后均痊愈;仅累及基底节区287例,预后较好,部分患者遗留肌张力障碍,发生迟发性脑病47例,发生率16.4%,遗留症状较轻;累及脑白质或大脑皮质91例,极大部分预后较好,部分患者遗留轻重不等的认知障碍和精神症,出现迟发性脑病63例,发生率69.23%;基底节和脑白质或大脑皮质同时受累及42例,预后最差,部分患者遗留严重后遗症,15例意识不清,2例死亡,其中2例出现了迟发性脑病,发生率4.8%;小脑半球或中脑部位8例,预后较好,1例痊愈,7例恢复良好。
本组ACOP患者有112例患者出现迟发性脑病,发生率14.6%,发生迟发性脑病均在1个月内,2~3周是迟发性脑病的高发时间段,占75.9%,多见于头颅MRI脑白质、大脑皮层或基底节区受累患者,对于入院时头颅MRI提示脑白质、大脑皮层影像学改变的患者,即使在1~4周内恢复良好,也是迟发性脑病的高危人群,极有可能是“假愈期”,若过早中止治疗,一旦出现迟发性脑病,预后不好,往往遗留痴呆等较严重的后遗症,故应耐心做好解释工作,继续予高压氧及营养神经治疗并严密观察,至少1个月。MRI影像学不同部位损伤与迟发性脑病临床表现相吻合,累及额叶或颞叶大脑皮层、脑白质,表现为认知功能下降、反应迟钝、表情淡漠、精神行为异常或大小便失禁;累及基底节多为锥体外系症状较为明显,肢体震颤;枕叶受损则表现为皮质盲。
综上所述,ACOP患者的临床预后与MRI表现密切相关,MRI能早期全面了解ACOP患者脑部受累情况,从而帮助临床医生对病情程度以及预后的判断具有重要的临床价值。

