恶性肿瘤合并急性脑梗死的临床特点及预后分析
郭琳佳, 刘文宏
恶性肿瘤和脑血管病是目前威胁人类健康的两大主要疾病。恶性肿瘤患者脑血管病发病率是正常人群发病率的1.5倍[1]。除了高血压、糖尿病等传统脑血管病危险因素外,肿瘤相关高凝状态、瘤栓塞以及肿瘤放化疗的不良反应等均可增加患者发生脑梗死的患病风险[2,3]。已有研究提示脑梗死后的肿瘤患者预后差,住院期间死亡率高[4],但目前关于影响肿瘤患者脑梗死后90 d神经功能预后的研究较少,且未区分肿瘤的不同时期,本研究通过回顾我院住院治疗的恶性肿瘤合并脑梗死患者的临床资料,分析其临床、影像表现和90 d功能预后,旨在进一步认识恶性肿瘤合并脑梗死的临床特点,以引起临床医生对该类疾病的重视,给予适当的干预,改善患者的预后。
1 对象与方法
1.1 研究对象 连续收集2013年1月~2017年7月在北京世纪坛医院住院的1700例急性脑梗死患者的临床资料,共纳入41例,男25例(61.0%),女16例(39.0%),年龄51~92(71.3±10.9)岁。纳入标准:(1)年龄≥18岁;(2)急性脑梗死诊断符合《中国急性缺血性脑卒中诊治指南2014》[5],且经颅脑MRI证实;(3)发病前或住院期间经临床检查证实存在恶性肿瘤,恶性肿瘤处于活动期(即尚未达到临床治愈标准或被证实肿瘤复发、转移)。排除标准:血液系统肿瘤、颅内肿瘤以及脑梗死发生在肿瘤确诊后超过5 y,无症状表明肿瘤复发、转移的患者。
1.2 研究方法
1.2.1 临床资料 收集患者一般人口学资料和实验室检查资料(包括血常规、凝血功能及D-二聚体、血脂、血糖等;肿瘤的相关资料包括肿瘤类型、病程,分期,转移情况,肿瘤的治疗方案(包括放、化疗和手术方案)。传统的脑梗死危险因素包括高血压、糖尿病、高脂血症、心房颤动、吸烟史、饮酒史、既往卒中史。急性脑梗死相关资料包括神经功能缺失的严重程度采用美国国立卫生研究院卒中评分(National Institute of Health Stroke Scale,NIHSS)评价、脑梗死病因学分型采用TOAST标准(Trial of Org10172 in Acute Stroke Treatment,TOAST)、脑梗死后90 d预后情况采用改良Rankin评分(modify Rankin Scale,mRS)评价,定义mRS 0~2分为预后良好,mRS 3~6分为预后不良[6]。
1.2.2 脑部影像资料 头部 MRI 包括T1WI、T2WI、T2FLAIR 和DWI序列。记录DWI上新发梗死灶部位、数目、大小和分布形式。病灶部位分为大脑半球脑叶皮质/皮质下、深部、幕下。大脑半球脑叶皮质/皮质下包括额、颞、顶、枕、岛叶皮质及皮质下白质,深部包括基底节、丘脑、内囊、外囊、胼胝体、和脑室周围白质,幕下包括小脑、脑干。病灶数目分为单发和多发。多发病灶定义为在DWI连续切面上的非连续病灶、数目2个或2个以上。病灶大小分为小、中、大病灶;小病灶定义为病灶最大轴位直径≤10 mm;中病灶直径为>10 mm且≤30 mm;大病灶直径为>30 mm[7]。病灶分布形式分为单侧前循环、后循环、双侧前循环、单侧/双侧前循环+后循环,后两者属于多支动脉供血区。脑血管结构与功能评估的检查,包括颈部血管彩色超声、经颅多普勒超声、磁共振血管成像(MRA)、CT血管成像(CTA)的资料。心脏检查包括经胸心脏超声心动图、常规心电图或24 h动态心电图。
2 结 果
2.1 肿瘤表现 41例患者中,肿瘤类型包括:呼吸系统肿瘤16例(肺癌),消化系统肿瘤13例(肝癌5例,胃癌3例,结直肠癌3例,胰腺癌1例,胆囊癌1例),女性生殖系统肿瘤5例(宫颈癌2例,子宫内膜癌1例,卵巢癌1例,生殖源性肿瘤1例),女性乳腺癌3例,前列腺癌2例,不明来源肿瘤1例,甲状腺癌1例。肿瘤分期:1期8例,2期6例,3期1例,4期18例,临床未确定8例。明确发生淋巴结转移30例(73.1%),远处转移18例(43.9%)。
41例患者中,既往存在恶性肿瘤病史者23例(56.1%),其中15例(36.6%)脑梗死发生在恶性肿瘤确诊后6 m内,8例(19.5%)发生在恶性肿瘤确诊后6 m~4 y内。23例患者中,5例(12.2%)行手术治疗,6例(14.6%)行化学药物治疗,1例(2.4%)行放射治疗,2例(4.9%)行联合治疗,9例(22.0%)无相关肿瘤治疗。18例(43.9%)患者的恶性肿瘤是在脑梗死住院期间经临床、实验室、影像和(或)病理学检查发现并确诊。
2.2 危险因素及TOAST分型 41例患者中,33例(80.5%)具有传统脑血管病危险因素,其中最常见为高血压22例(53.7%)。脑梗死病因根据TOAST分型,隐源性最常见18例(43.9%),其次为大动脉粥样硬化性15例(36.6%)(见表1)。
2.3 影像表现及实验室指标 脑梗死病灶以多发病灶多见30例(73.2%),分布在多支血管供血区22例(53.7%),特别是分布在双侧前循环+后循环12例(29.3%)。多发病灶中以小病灶(≤10 mm)更多见为29例(70.7%)。病灶分布在皮质及皮质下32例(78.5%),幕下病灶以累及小脑更多见为13例(31.7%)。典型表现如图1所示。实验室指标示D-二聚体水平为0.96(0.22,3.76)mg/L。
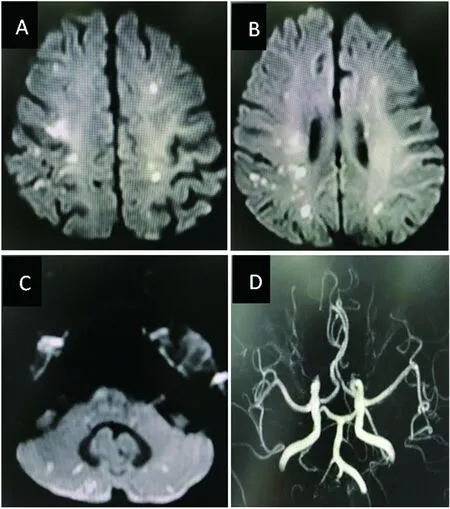
A、B、C为DWI像,可见大脑皮质及皮质下、小脑半球多发点片状高信号;D为MRA,未见颅内动脉明显血管狭窄
2.4 预后 41例患者中住院期间死亡4例(9.8%),自动出院9例(22.0%)。所有患者随访90 d,其中预后良好组12例(29.3%),预后不良组29例(70.7%),总死亡人数16例(39.0%),预后良好组死亡率0%,预后不良组死亡率55.2%(16/29),两组死亡率比较,差异有统计学意义(P<0.05)。幸存者有13例(52.0%)存在严重残疾(见表1)。
2.5 比较预后良好组与预后不良组临床资料 比较两组TOAST分型差异有统计学意义(P<0.05),预后良好组以大动脉粥样硬化性多见为4例(33.3%),而预后不良组以隐源性多见为16例(55.2%)。比较两组年龄、性别、合并脑血管病危险因素的差异均无统计学意义(P>0.05;见表1)。
比较两组脑梗死病灶特点发现,预后不良组多发病灶更多见,特别是分布在双侧前循环+后循环血管分布区比例(41.4%)明显高于预后良好组(0.0%),差异有统计学意义(P<0.05)。关于肿瘤分期,以是否发生远处转移为界,比较肿瘤1~3期和肿瘤4期构成比在两组的差异,结果为预后不良组肿瘤4期比例明显高于预后良好组,差异有统计学意义(P<0.05)(见表1)。
比较两组实验室指标,预后不良组血红蛋白含量低于预后良好组,而D—二聚体水平明显高于预后良好组,以上差异均有统计学意义(P<0.05);其他凝血指标、血小板、总胆固醇、低密度脂蛋白、血糖水平在两组间差异均无统计学意义(P>0.05)(见表2)。
3 讨 论
本研究收集近4 y共41例活动性恶性肿瘤合并脑梗死患者,其住院期间及90 d死亡率分别高达9.8%、39.0%,70.7%的患者存在严重残疾或死亡。尽管我们在脑梗死急性期已给予抗血小板、抗凝或联合治疗,甚至给予静脉溶栓治疗,但患者90 d功能预后仍严重不良。本研究试图从肿瘤特点、危险因素、病因分型、影像特点、实验室指标及治疗方案方面了解肿瘤合并脑梗死患者的临床特点,并对预后良好和预后不良患者的临床资料进行深入分析比较,以此进一步认识此类疾病。
关于肿瘤特点,首先肿瘤类型中最常见为肺癌,其次为肝癌、胃癌、肠癌及乳腺癌。曾有研究指出,前列腺癌、乳腺癌、肺癌及结直肠癌在恶性肿瘤合并脑血管病中最常见[8]。而在Kim等[3]的研究中,胃癌、肺癌及结肠癌较多见。这些研究结果差异可能与不同地区各种肿瘤患病率不同所致,总体上肺癌、肠癌、乳腺癌、前列腺癌等是肿瘤合并脑梗死患者较为常见的肿瘤类型。考虑到本研究除了肺癌外其他每一类肿瘤人数较少,提示作用有限故没有在预后良好与不良间比较。其次脑梗死发病据确诊肿瘤时间间隔。既往研究发现[9],确诊肿瘤后6 m内脑梗死发生风险最高。而以急性脑血管病患者为研究对象,经随访,患者恶性肿瘤发病率明显高于以社区为基础的同年龄人群,并且大多数的恶性肿瘤发生在脑血管事件后1 y内。甚至陆续有报道发现脑梗死可以作为首发症状发生于恶性肿瘤确诊之前[10~12]。本研究结果与上述研究一致,在23例已知肿瘤病史者中65.2%脑梗死发生在确诊肿瘤后6 m内,而本研究中更有43.9%患者的恶性肿瘤确诊在脑梗死住院期间。这种时间上的相关性提示了恶性肿瘤与脑梗死之间可能存在的密切联系。
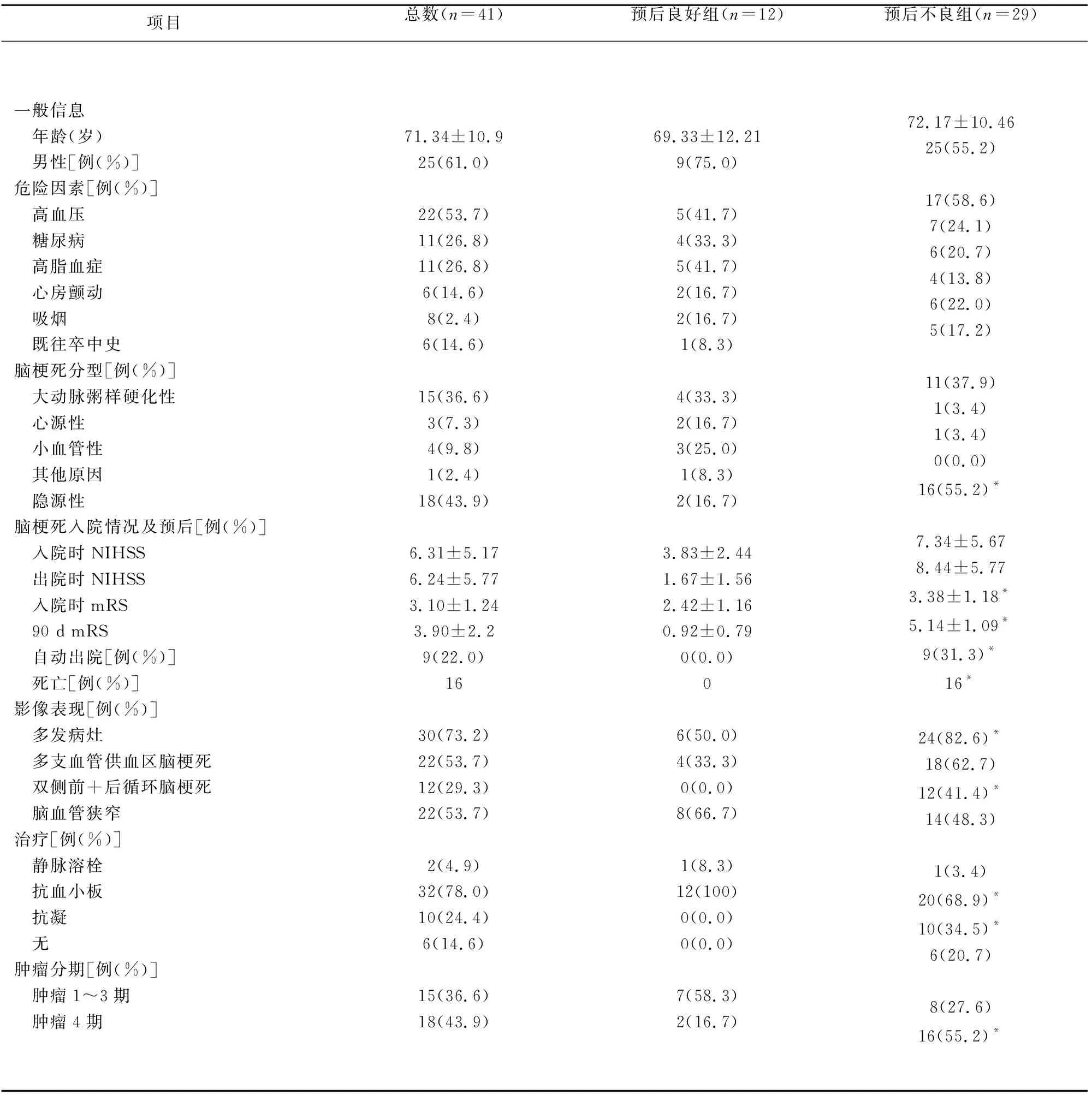
表1 恶性肿瘤合并脑梗死的临床资料及预后分析

表2 两组实验室指标比较
本研究中,传统的脑血管危险因素在肿瘤合并脑梗死患者中依然常见(80.5%),比较其在两组的差异均无显著性。但在TOAST分型中,隐源性最常见(43.9%),特别是在预后不良组,此特征区别于普通脑梗死的病因分型,后者以大动脉粥样硬化性为主。既往研究关于恶性肿瘤合并脑梗死患者是否与普通脑梗死患者的危险因素一致,结果尚不统一。通常认为,恶性肿瘤患者发生脑梗死具有与普通人群类似的危险因素,由此推测脑卒中的病因分型应与普通人群相一致[13],但恶性肿瘤患者的卒中病因分型却显示出更复杂多样的特点[14]。据报道,隐源性占40%~50%[15~17],本研究结果与其一致。目前认为,肿瘤引起的高凝状态可能是肿瘤人群发生隐源性卒中的主要原因[17]。D-二聚体作为继发性纤溶代谢产物,其水平的升高提示机体处于高凝状态,合并肿瘤的脑梗死患者的D-二聚体常高于正常值的10倍以上[18]。本研究中的D-二聚体均值是4.32 g/L,在预后不良组明显升高为5.90 g/L,此结果明显高于既往研究中的非肿瘤脑梗死患者[19]和大面积脑梗死患者[20],证实本研究中的肿瘤患者存在明显高凝状态,尤其是在预后不良患者中。
既往研究指出以D-二聚体升高、多血管区多发病灶为特点的脑梗死是肿瘤相关脑梗死的主要特征[16,17]。本研究除了升高的D-二聚体外,患者的影像特点为多支血管供血区的多发急性脑梗死更为多见,与上述研究一致。病灶以多发小病灶为主,可合并数个中或大病灶;病灶部位以大脑半球皮质/皮质下为主,幕下以小脑病灶更多见。特别在预后不良组中,分布在双侧前循环+后循环的三支血管供血区的多发脑梗死更为多见。传统观点认为多个血管区的多发病灶符合栓塞性脑梗死影像学特征,多为心源性,但本研究对所有患者行常规心电图、经胸心脏超声心动图检查,其中2例行经食道超声,仍有18例多发脑梗死患者未找到栓塞来源,但同时合并升高的D-二聚体,故推测高凝状态可能与此相关,尽管目前研究没有直接证据证明栓子来源,孙葳等[11]采用经颅多普勒超声行微栓子监测发现,7例以急性多发性脑梗死为首发表现的隐匿性恶性肿瘤患者中5例监测阳性。另有研究指出肿瘤合并脑梗死患者中D-二聚体值越高,微栓子出现率越高,两者之间呈线性关系[21]。以上研究提示高凝状态导致血管内或心脏内微小血栓形成可能是造成肿瘤患者发生脑梗死的重要机制。Lee等[22]研究指出高凝状态同恶性肿瘤患者脑梗死后1 y的不良预后有关,有效的纠正高凝状态可能对患者生存起到保护作用。由此我们推测本研究预后不良的原因可能与传统脑血管病危险因素同肿瘤所致高凝状态相互作用,加速了肿瘤患者的死亡有关,以后的研究可重点关注高凝状态的改善对预后的影响。
预后不良组血红蛋白水平明显偏低,考虑与该组患者恶性肿瘤晚期患者较多见,肿瘤消耗有关,另一方面该组患者NIHSS评分更高,神经功能缺损更明显,一定程度上影响患者自身进食从而导致原有病情加重有关。Kneihsl等[4]对恶性肿瘤患者合并脑梗死的预后研究发现,恶性肿瘤发生脑梗死的神经功能损失较单纯脑梗死患者严重,且住院期间病死率高,具有不良预后。Cutting等[23]研究中25%(12/49)的恶性肿瘤合并脑梗死患者接受超早期静脉溶栓或血管介入治疗,90 d死亡率46.9%,幸存者中仍有50%预后不良。本研究患者结果与上述研究一致,分析原因如下:(1)恶性肿瘤患者发生脑梗死导致病情加重,除了原有病情恶化外,脑梗死还会影响抗肿瘤治疗,急性期脑梗死是某些抗肿瘤治疗的禁忌证。本研究中有43.9%的患者在脑梗死后确诊恶性肿瘤,考虑到手术、放疗、化疗有加重脑梗死的风险,故在一定程度上受到限制从而影响抗肿瘤的效果导致患者生存期明显缩短。(2)部分患者发生脑梗死时肿瘤已经发生远处转移,肿瘤治疗时机已晚,治疗费用相对高,患者和家属可能考虑到生存质量和治疗效果,最终选择放弃治疗或姑息治疗,这也可以解释本研究中自动出院比例明显高及预后不良的原因。
综上所述,恶性肿瘤合并脑梗死住院期间死亡率高,90 d神经功能预后差。恶性肿瘤患者发生脑梗死的发病机制可能与传统脑梗死患者不同,推测高凝状态同传统卒中危险因素一起影响了恶性肿瘤患者脑梗死的发生并在一定程度上恶化了临床预后,本研究为回顾性单中心研究,因病例数有限,未能就肿瘤的类型、治疗等行进一步分析,今后需进行大样本,多中心的联合研究,以便更好总结恶性肿瘤合并脑梗死患者的临床特点。

