惠州地区女性体检人群中HPV感染情况调查
杨育英 朱少美 刘集鸿 周潇 张丽科
(惠州市第一人民医院检验科,惠州 516003)
宫颈癌是全球女性的第四大常见恶性肿瘤,每年新发病例有528000例,死亡数高达266000例,严重威胁女性健康,受到广泛的重视[1]。研究证实,人乳头瘤病毒(human papilloma virus, HPV)的持续感染是引起女性宫颈癌的主要病因,然而不同基因亚型对其发生发展影响不同[2-3]。据报道,目前已分离鉴定的HPV亚型就有100多种,能感染女性生殖道的有40多种,根据致病性的差异,分为高危型和低危型,其中低危型主要与外生殖器尖锐湿疣相关,而高危型与宫颈癌和癌前病变密切相关[4]。研究表明,不同地区的感染类型差异较大[5],对不同地区进行HPV基因型的筛查具有十分重大的意义。因此,本研究针对广东惠州地区女性体检人群,用流式荧光技术进行HPV感染情况的筛查,分析其型别特征年龄分布特点及宫颈病变,为该地区宫颈癌的早期发现、预防和控制提供有力的流行病学数据及参考。
1 材料与方法
1.1 研究对象
2016年8月—2017年6月来广东省惠州市第一人民医院体检中心就诊的702例女性人群,年龄范围在19~77岁(中位年龄41岁),准入标准为无宫颈癌、无宫颈手术史、无盆腔放射治疗史,目前无妊娠。按年龄区间分为≤30岁、31~40岁、41~50岁、≥50岁年龄组,例数分别是91、237、271、103例。702例体检女性均进行了HPV分型检测,其中92例HPV分型阳性患者同时进行了液基薄层细胞检测(thinprep cytologic test, TCT)。
1.2 标本采集
用一次性使用无菌宫颈取样器插入宫颈外口顺时针转动4~5圈,采集宫颈表面及宫颈管内的脱落细胞,然后将取样器置于上海透景生命科技股份有限公司专用的细胞保存液中,在管口处沿刷柄折断,刷头留在保存液中,做好标识,-20℃保存。
1.3 HPV分型
取出含宫颈脱落细胞的待处理标本,将在室温下完全溶解,震荡混匀,取1mL样品13000r/min离心5min,弃上清,用1mL生理盐水进行清洗后,用透景公司的核酸提取盒进行核酸提取,用人乳头瘤病毒核酸分型检测试剂盒(流式荧光杂法)经Luminex 200的流式荧光仪检测后进行分型,步骤参考试剂说明书。可鉴定27种人乳头瘤病(HPV)的基因型,包括高危型(1种):16、18、31、33、35、39、45、51、52、56、58、59、66、68、26、53和82,低危亚(1种):6、11、40、42、43、44、55、61、81和83。
1.4 TCT检测
由病理科细胞学专职医师待检宫颈脱落细胞标本经制片、95%酒精固定、染色后镜检。根据2001年国际防癌协会推荐的TBS(the bethesda system)分级诊断标准进行阅片。TBS分级标准:未见上皮内病变细胞(negative for intraepithelial lesion or malignancy,NIM),非典型鳞状细胞(atypical squamous cells,ASC),低度鳞状上皮内病变(low-grade squamous intraepithelial lesion, LSIL),非典型鳞状细胞不能排除高级别上皮内病变(atypical squamous cells incapable of excluding high-grade squamous intraepithelial lesion,ASCH),高度鳞状上皮内病变(high-grade squamous intraepithelial lesion, HSIL)。
1.5 统计学分析
用SPSS 21.0进行统计学分析,组间用χ2检验,以P<0.05为有统计学差异。
2 结果
2.1 HPV基因型分布情况
女性体检人群HPV总感染率为14.4%(101例/702例),单一感染、多重感染分别占82.2%(83例/101例)、17.8%(18例/101例)。HPV单一感染共83例,以高危亚型为主,占83.1%(69例/83例),前3位感染亚型分别是52(24.1%,20例/83例)、16(10.8%,9例/83例)和58(10.8%,9例/8例)。HPV单一感染中16.9%(14例/83例)是低危亚型,前3位感染亚型分别是81(4.8%,4例/8例)、43(3.6%,3例/83例)、61(3.6%,3例/83例)。多重亚型感染18例,有2种、3种、4种亚型混合感染,分别占多重亚型感染人数的55.6%(10例/18例)、33.3%(6例/18例)、11.1%(2例/18例)。多重亚型感染人群中含高危亚型占89.7(17例/18例),仅1例不含高危亚型感(40,43,44型)(表1)。
2.2 HPV感染的年龄特征
702例女性体检人群的年龄范围在19~77岁(中位年龄41岁),按如表2所示,年龄区间分为≤30岁、31~40岁、41~50岁、>50岁年龄组,例数分别是91、237、271和103例,HPV阳性率分别为18.7%、14.4%、14.0%和11.7%,各年龄组间感染率无统计学差异(χ2=6.065,P=0.733)。如表2和图1所示,各年龄段均以高危型感染为主,其中≤30岁的高危型感染率和多重感染率均最高,分别为13.2%和4.4%。不同年龄组HPV基因型52、16和58的检出情况见表3,≤30岁、31~40岁、41~50岁年龄组以52型为主,感染率分别为5.49%、2.11%、3.31%,>50岁年龄组以58型为主,感染率为1.94%。
2.3 HPV感染的宫颈病变情况
92例HPV分型阳性体检女性同时进行了TCT检测,结果见表4。25%人群宫颈有炎症细胞或出血,10.9%人群出现了非典型鳞状细胞不能排除高级别上皮内病变(ASC-H)和低度鳞状上皮内病变(LSIL)。不同感染类型间病变程度无统计学差异(χ2=3.151,P>0.05)。
3 讨论
宫颈癌是危害女性健康的重大恶性肿瘤之一。人乳头瘤病毒(HPV)与宫颈癌的发生发展密切相关。HPV分为高危型和低危型,不同型别的筛查对宫颈癌的预防和控制有重大意义。研究表明,不同地区、不同人群的HPV流行率、感染型别有明显差异[6]。了解当地体检女性人群的HPV感染状况及基因型分布对该地区的宫颈癌防控具有必要性。
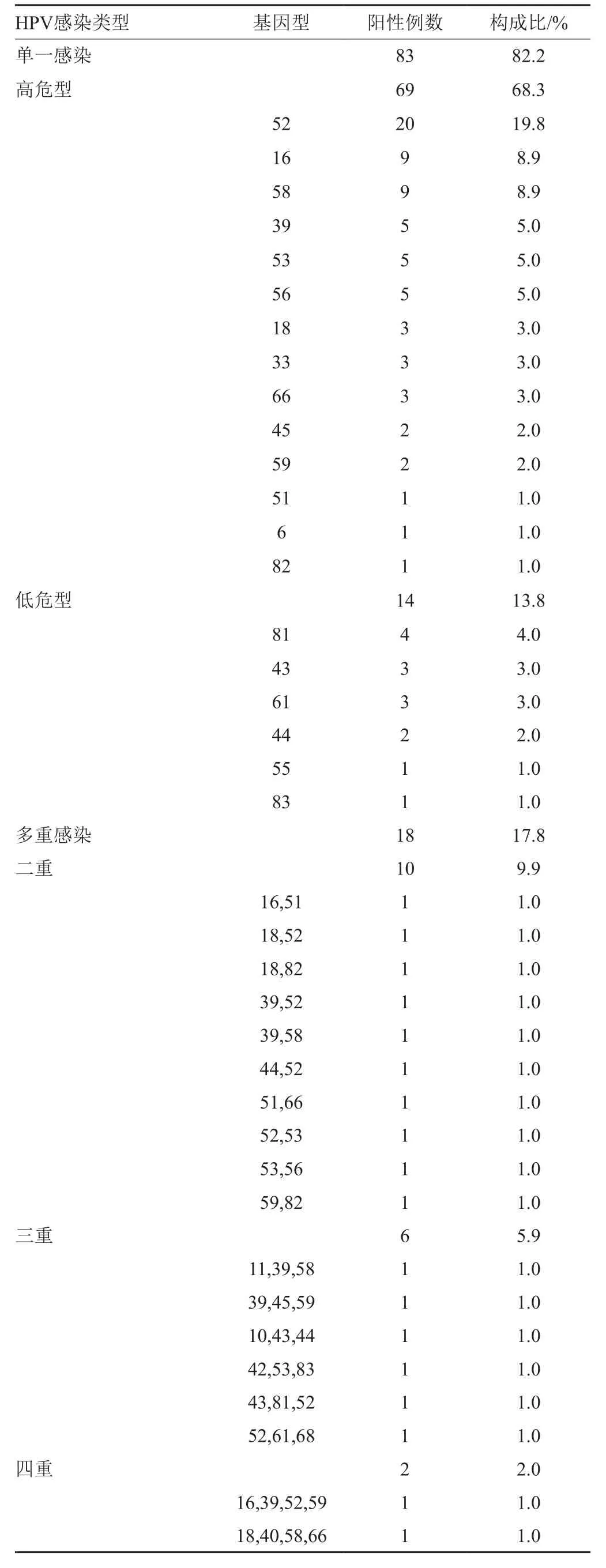
表1 HPV阳性样品基因型分布情况Tab. 1 The distribution of genotypes in HPV infected positive paitientssamples
据报道,我国女性人群宫颈HPV感染率为25.0%,不同地理区域的感染率差异较大(20%~34.6%)。其中华南地区最低,感染率为20.0%[7]。也有报道普通女性筛查人群中HPV感染率为15.7%[8]。本研究中广东省惠州地区体检人群的感染率为14.4%,低于华南地区的平均水平。造成这种结果的原因,可能是由于研究对象为健康体检女性人群,不包括门诊患者。有研究已经明确指出,门诊就诊女性感染率显著高于体检人群,如遵义地区的门诊就诊女性HPV阳性率为37.47%,而体检女性则为13.24%[9]。广东省地区的整体感染亚型以高危型为主,前3位感染亚型分别是16型、52型、58型[10]。本研究中广东省惠州地区的感染亚型也以高危型为主,感染亚型与省内整体报道相近,前3位的亚型分别是52型(24.1%)、16型(10.8%)和58型(10.8%),与广州地区情况基本一致[11]。

表2 HPV在各年龄组的检出情况Tab. 2 The detection of HPV in alldifferent age groups
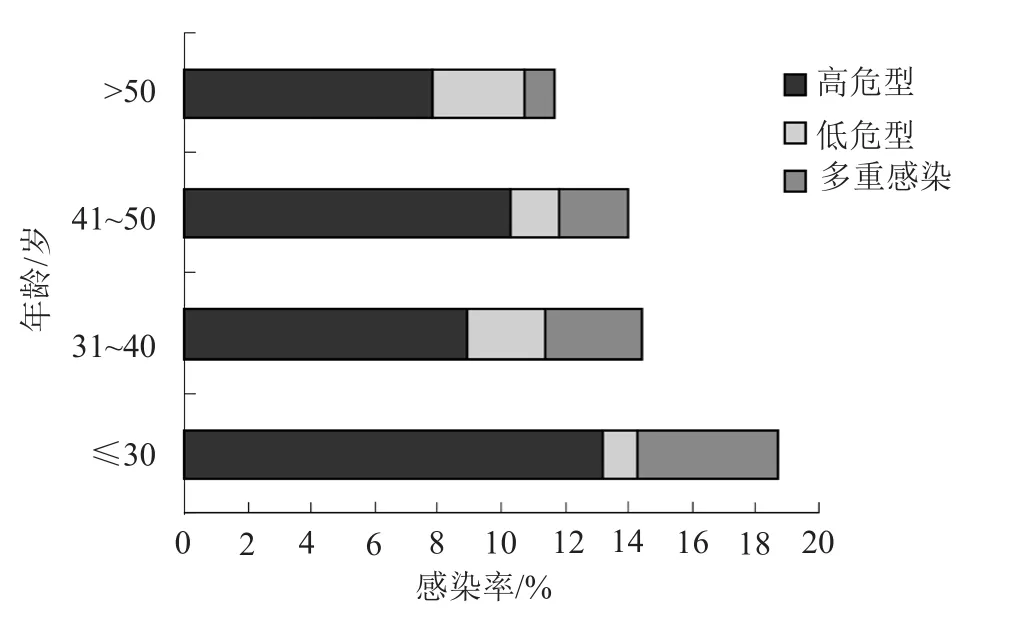
图1 各年龄组HPV的感染率Fig.1 HPV infection rates in aldifferentl age groups

表3 不同年龄组HPV基因型52、16和58的检出情况Tab. 3 The detection of HPV genotype 52, 16 and 58 in different age groups
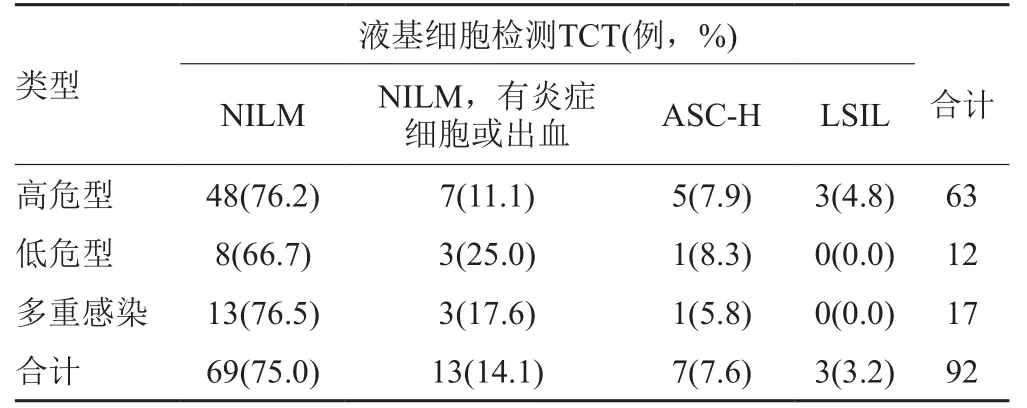
表4 不同感染类型体检人的液基细胞检测结果Tab. 4 Test the result of thin-prep cytology test for in different types of healthy peplewomen with different types of infection
HPV感染高低主要取决于人群的年龄和性行为习惯。有文献表明,不同年龄阶段的女性人群感染率有统计学差异,感染率最高的是≥61岁组(33.7%),其次为≤20岁组(33%),最低的是31~40岁组(16.4%)[12]。也有文献报道无统计学差异[10]。本研究中发现≤30岁、31~40岁、41~50岁、≥50岁年龄组HPV阳性率无统计学差异(P>0.05),阳性率最高的是≤30岁年龄组(18.7%),最低的是≥50岁年龄组(11.7%),可能与性行为活跃程度有关。在各年龄组感染情况均以高危型为主,≤30岁、31~40岁、41~50岁年龄组以52型为主,≥50岁年龄组以58型为主(表3)。因此,不同年龄层女性人群都应加强HPV的筛查,尤其是高危型的检测。
有研究表明,HPV高危亚型与宫颈病变程度相关,其感染率越高,病变程度越严重(P<0.01)[13]。在本研究中,本研究检测了HPV感染女性体检人群的宫颈病变。TCT结果显示10.9%人群出现了非典型鳞状细胞意义不明确(ASC-US)和低度鳞状上皮内病变(LSIL)。但不同感染类型间病变程度无统计学差异,可能是由于体检人群中大部分尚未出现宫颈病变或病变程度低。然而,HPV的感染,尤其是高危型的感染,仍是宫颈癌变的重要病因,其作为筛查方式十分必要。本研究中使用的是流式荧光杂交法,可同时分出最常见的27种型别,具有较高的临床应用价值。
综上所述,HPV感染普遍存在于广东惠州地区各年龄层女性体检人群中,主要以高危亚型为主。流式荧光技术可以精确分出27种最常见的HPV亚型,加强HPV亚型的筛查对宫颈癌的防治具有十分重要的临床意义。

