老年住院患者双上肢收缩压差异的危险因素
丁绍祥,张乐,高云涛,代小翠,程冬,王粉,鱼茵,王青,郭利,焦峰军
(1咸阳市第一人民医院心血管内科,咸阳 712000;2无锡市惠山区第二人民医院心血管内科,无锡 214000)
正常人双上肢血压测量结果可存在一定差异,一般认为右侧较左侧稍高,但差异不会太大。目前研究表明,双上肢收缩压差异(inter-arm systolic blood pressure difference,IASBPD)增大与心血管事件密切相关,特别是脑卒中风险增高[1]。研究发现,代谢综合征患者IASBPD明显增加[2]。因此,IASBPD增大并不是一种偶然,可能包含更多疾病风险[3]。但对该现象相关影响因素目前尚无一致意见。本文通过对咸阳市第一人民医院心血管内科住院老年患者行双上肢血压检测,获取IASBPD值,通过收集并比较不同IASBPD患者临床特点,拟探讨影响IASBPD的相关危险因素。
1 对象与方法
1.1 研究对象
选取2016年1月至2017年6月我院老年住院患者1 542例,年龄65~87(71.4±6.3)岁。其中男性740例,女性802例,重复入院仅计首次。根据IASBPD将患者分为0~5 mmHg(1 mmHg=0.133 kPa)组570例、6~15 mmHg组834例、≥16 mmHg组138例。排除标准:(1)明确存在动脉炎、动脉畸形及闭塞性脉管炎、继发性高血压、严重肝肾功能不全;(2)恶性肿瘤、病情不稳定或稳定不足24 h。本研究经我院医学伦理委员会批准,患者均签署知情同意书。
1.2 方法
1.2.1 资料收集 收集患者临床资料,包括年龄、性别、吸烟史,体质量指数(body mass index,BMI)、C-反应蛋白(C-reactive protein,CRP)、高血压家族史、降压药使用情况,以及高血压病、高脂血症、糖尿病及其他合并疾病。高血压诊断标准参考《老年人高血压特点与临床诊治流程专家建议》[4];高脂血症定义为血浆总胆固醇≥6.2 mmol/L和(或)甘油三酯≥2.3 mmol/L。老年定义为年龄≥65岁;吸烟定义为每天平均至少1支,吸烟史1年及以上;高血压服药定义为自高血压诊断成立,服药时间不小于应服时间一半或入院前规律服药时间≥6个月;家族史指一级亲属患高血压病;其他合并疾病指除冠心病、高血压、高脂血症和糖尿病之外共病。
1.2.2 IASBPD及BMI的计算 (1)IASBPD采用校准全自动无创动脉硬化检测仪(型号:VBP-9,北京鑫悦琦),专人操作以确保数据质量。检测前患者休息15 min,排空膀胱,尽量放松。检测时袖带缠于双上臂应平服紧贴,气囊中间部位正好压住肱动脉,气囊下缘距肘窝上约2.5 cm;按每间隔5 min测1次得双上肢血压,共3次,取平均值计入。计算其差值绝对值,获取IASBPD值。(2)BMI=体质量(kg)/身高(m)2,其中身高、体质量测量采用校正的体重秤(型号:RZG-120-RT,无锡锡衡),尽可能于测量前排空小便。患者脱鞋、去冠,着病号服,身高要求精确到1 cm,体质量要求精确到0.1 kg。BMI参考值17.99~23.99 kg/m2。
1.3 统计学处理

2 结 果
2.1 患者一般情况
纳入患者中高血压1 044例,高脂血症433例,糖尿病386例,其他合并疾病261例。患者总体BMI为(24.4±3.0)kg/m2,CRP为(5.5±6.0)mmol/L。患者左上肢收缩压(131.5±22.1)mmHg,右上肢收缩压(132.0±21.4)mmHg,差异无统计学意义(t=0.663,P>0.05)。总体患者IASBPD为(8.5±5.4)mmHg。有、无高血压患者的IASBPD分别为(10.6±5.2)mmHg和(4.3±2.6)mmHg,二者比较差异有统计学意义(t=25.1,P<0.001)。
2.2 影响IASBPD的单因素分析
单因素方差分析显示,除年龄外,3组患者间性别、BMI及CRP水平、吸烟、高血压、高血压家族史、降压药使用、糖尿病、高脂血症及其他合并疾病差异均有统计学意义。进行两两比较发现,除0~5 mmHg组和≥16 mmHg组性别、0~5 mmHg组和6~15 mmHg组吸烟比较无差异外,3组患者其他指标比较均有统计学意义(P<0.01;表1)。
2.3 影响IASBPD的单因素logistic回归分析
单因素logistic回归分析显示, 女性、BMI、CRP、高血压、高血压家族史、降压药使用、糖尿病、高脂血症及其他合并疾病是影响IASBPD的相关因素,其中降压药使用是IASBPD的保护因素(P<0.05;表2)。
2.4 影响IASBPD的多因素logistic回归分析
单因素分析校正混杂因素后,多因素logistic回归分析显示,女性、BMI、高血压、糖尿病、高脂血症及CRP是影响IASBPD的独立危险因素(P<0.05;表3)。

表1 影响IASBPD的单因素分析
IASBPD: inter-arm systolic blood pressure difference; BMI: body mass index; CRP: C-reactive protein. 1 mmHg=0.133 kPa. Compared with 0~5 mmHg group,*P<0.01; compared with 6~15 mmHg group,#P<0.01.

表2 影响IASBPD的单因素logistic回归分析
IASBPD: inter-arm systolic blood pressure difference; BMI: body mass index; CRP: C-reactive protein.
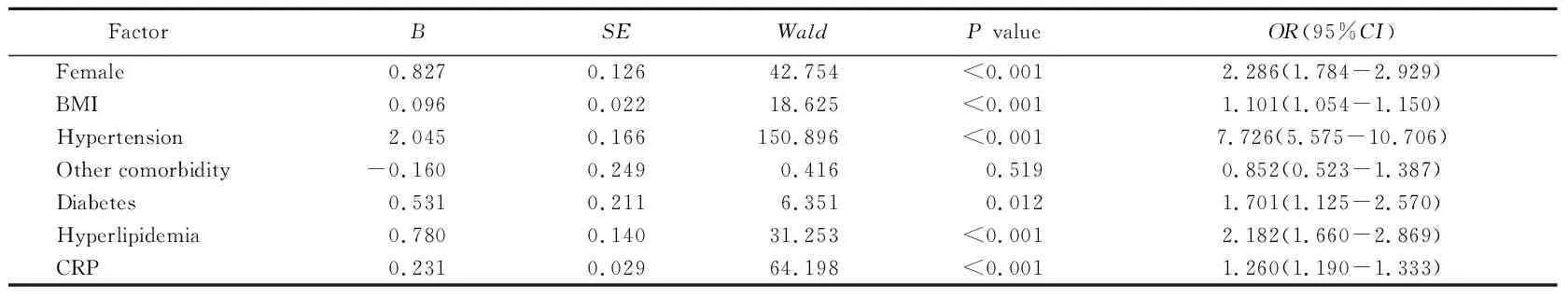
表3 影响IASBPD的多因素logistic回归分析
IASBPD: inter-arm systolic blood pressure difference; BMI: body mass index; CRP: C-reactive protein.
3 讨 论
血压是心血管系统与神经内分泌相互作用的结果,反映整体靶器官供血平衡和需求[5]。收缩压主要与每搏输出量和大血管顺应性相关, 由于左室流出道的唯一性和大动脉血管的生理特征,IASBPD可反映其解剖学特点和血管自身功能状态, 但对于正常人IASBPD一般不大。韩国一项对806例30~64岁无重大心血管疾病受试者研究发现,IASBPD均值3.3 mmHg[6]。日本一项纳入147例平均年龄83.3岁社区老年群体的研究发现,IASBPD均值为4.5 mmHg,患者活动能力差,且IASBPD越明显,心血管事件风险越高[7]。另一项纳入1 076例有心血管危险因素的患者研究发现,IASBPD与动脉粥样硬化患者未来心血管事件显著相关,截断点为5 mmHg[8]。更有一项荟萃分析表明,IASBPD≥10 mmHg可增加患者心血管疾病死亡率,而IASBPD≥15 mmHg可增加社区人群心血管疾病死亡率[9]。但血管损伤多伴器官疾病的累及,差异的大小并不能完全反映心血管疾病危重程度和类型,因此,IASBPD增大可能存在更多不确定心血管危险因素[10]。
基于IASBPD既往研究数据,本文按0~5 mmHg、6~15 mmHg及≥16 mmHg进行分组,纳入研究对象多合并动脉硬化及心血管系统疾病。结果发现,患者IASBPD为(8.53±5.41)mmHg,除高血压这一明确致IASBPD增大因素外,性别、BMI、糖尿病、高脂血症、CRP也是IASBPD产生差异的重要因素,而这些本身也是心血管疾病的危险因素,提示IASBPD增大可能伴随心血管疾病风险增加。一项纳入29 367名年龄(48.0±12.4)岁的健康体检人群研究发现,收缩压与动脉僵硬度呈线性正相关,且高血压是发生动脉硬化的危险因素[11]。另有对老年患者心电图研究发现,高血压同样是影响其形态的危险因素[12]。笔者考虑这与高血压增加心脏负荷,加速血管损伤,激活巨噬细胞,诱导炎症,降低血管顺应性,增大不同区域血管差异相关。老年女性心血管疾病风险增大可能与雌激素减少削弱心血管保护相关[13]。本研究中,女性于6~15 mmHg组比例较高,占62.4%,提示IASBPD于老年女性可能更普遍,但≥16 mmHg组所占比例有所下降,不排除该组纳入人数相对较少从而影响结果,因此需扩大样本进一步研究。BMI异常、糖尿病及高脂血症与代谢综合征相关,胰岛素抵抗和高胰岛素血症易累及血管,致IASBPD增大;而CRP直接参与炎症和动脉粥样硬化等心血管疾病,并最终影响IASBPD,但不排除IASBPD增大致CRP升高,两者可能相互影响。而年龄、吸烟和其他合并疾病对IASBPD影响并不明显,可能原因考虑入选对象均为老年患者,年龄差距有限,且老年患者本身基础疾病多,经常多次住院,加强生活方式干预后可能影响研究结果。
总之,老年患者IASBPD增大是多因素综合作用的结果,目前仍存在较大争议,与重大心血管疾病发生率和死亡率的关系需进一步研究。但随年龄增大、血压升高和动脉血管弹性下降,IASBPD增加是确定的。虽严重心血管疾病并非均存在IASBPD增大,但IASBPD增大提示心血管疾病风险增高,这需引起临床医师的注意。由于血压测量简单易行,故IASBPD检测于临床特别是基层医院有其存在的合理性和实用性,可作为相关疾病筛查指标。

