颈椎骨盆角对退变性脊柱侧凸的评价效果
付 凯,丰荣杰
山东大学附属省立医院,山东 济南 250000
退变性脊柱侧凸(DS)否认既往脊柱侧凸病史,是继发于腰椎间盘和(或)关节突退变而出现的成人脊柱侧凸[1-3]。相关文献证实,DS引起的腰背痛、生存质量下降与矢状面失平衡关系密切,纠正矢状面失平衡更为重要[4-6]。评价矢状面平衡情况主要依靠各类测量参数的量取、分析,从最初的PI为主的骨盆参数,到目前研究逐渐深入的颈椎矢状面参数(如C2-C7 cervical SVA)对整体矢状面平衡的贡献,参数测量的重要性益发凸显[7-8]。矢状面整体平衡常用参数为矢状面垂直轴(SVA),测量方法为C7铅垂线(C7PL)与S1上终板后缘的水平距离,SVA>5 cm被认为矢状面失平衡。相关文献报道SVA越大,DS患者的生存质量越差,二者有较强的相关性[2,9]。虽然SVA的测量相对简单、评价标准明了,且与生存质量相关性较好,但SVA仍存在不少缺陷。首先SVA不能很好地反映局部矢状面平衡,从而对骨盆代偿反应较差[10],影响手术指导价值。其次在SVA数据相同的患者,如身高有较大差距时,临床观察其矢状面失衡情况也有较大区别。不少学者提出了SVA的替代参数,如T1骨盆角就整合了脊柱参数与骨盆参数[11-12]。也有学者提出计算C7矢状位比(C7/SFD,SVA同S1后上角至股骨头中点的水平距离的比值)来评估矢状面整体平衡情况[13]。还有学者提出整体矢状角[14]。为了验证身高对SVA评价效果的影响,增强SVA对矢状面失平衡评价可信度,我们引入了C7中点与S1上终板后上角垂直距离与水平距离(即SVA)的比值,经几何转化,可利用颈椎骨盆角(CPA,C7中点与S1上终板后上角连线与C7铅垂线的夹角)来替代距离比值。本研究通过参数测量试图解答以下问题:相比于SVA及C7/SFD,CPA能否更好的反映DS患者脊柱-骨盆矢状面的整体平衡;相比于SVA及C7/SFD,CPA与DS患者生存质量的相关性是否更为密切。
1 资料与方法
1.1 病例资料
整理我院自2010年2月~2017年1月接诊并实施手术治疗的DS患者资料。纳入标准:随访时间超过18月;术前及术后随访临床及影像学资料完整。排除标准:既往有脊柱手术史;伴有下肢关节病变影响正常站姿的。共67例DS患者纳入,男7例,女60例,年龄44~90岁(58.4±9.05岁);Cobb角35°~68°(40.2°±5.9°);随访18~66月,平均34.5月;完整的随访临床及影像学资料包括术前术后的全脊柱站立正侧位X线片及VAS、ODI、SRS-22量表。
1.2 相关参数测量方法
具体测量、计算参数如下:(1)颈椎骨盆角(CPA):C7PL与C7同S1上终板后上缘连线的夹角(图1);(2)胸椎后凸角(TK):T5上终板与T12下终板之间的角度;(3)腰椎前凸角(LL):L1上终板与S1上终板之间的角度;(4)SVA:C7PL与S1终板后上角的垂直距离(C7PL落在骶骨后上角前方为正,后方为负,图1);(5)骨盆入射角(PI):S1上缘中点至股骨头中心点连线与S1上缘中垂线的夹角(双侧股骨头不重合时,取两中心点连线的中点);(6)骶骨倾斜角(SS):S1上缘与水平线的夹角;(7)骨盆倾斜角(PT):S1上缘中点至股骨头中心点连线与铅垂线的夹角;(8)C7矢状位比值(C7/SFD):SVA同S1后上角与股骨头中点的水平距离的比值(图1);(9)冠状面Cobb角:主弯上端椎上终板延长线与下端椎下椎板延长线垂线的交角。
1.3 统计学分析
统计软件选用SPSS 21.0,数据分析采用Spearman相关性分析。主要分析以下几点:(1)SVA、C7/SFD、CPA与脊柱-骨盆参数相关性检验,包括术前、末次随访;(2)SVA、C7/SFD、CPA与ODI、VAS以及SRS-22相关性检验,包括术前值、末次随访值及二者变化值(术后-术前);(3)SVA、C7/SFD、CPA三者间的相关性检验,包括术前、末次随访及术前术后变化值。计算SVA和LL变化值时原数据取绝对值,变化值结果区分正负。检验水准α值取双侧0.05。

图1 矢状面整体平衡的测量参数
2 结果
2.1 术前矢状面评价
SVA与PI、TK、SS无显著相关性(P>0.05),与LL负相关(r=-0.337,P<0.05),与PT、CPA正相关(r=0.371、0.914,P<0.05)。C7/SFD与PI、TK无显著相关性(P>0.05),与LL、SS负相关(r=-0.462、-0.406,均P<0.05), 与PT 、SVA 正 相 关 (r=0.445、0.835, 均P<0.05)。CPA与PI、TK无显著相关性(P>0.05),与LL、SS负相关(r=-0.487、-0.433,P<0.05),与PT、SVA正相关(r=0.512、0.914,P<0.05,表1)。
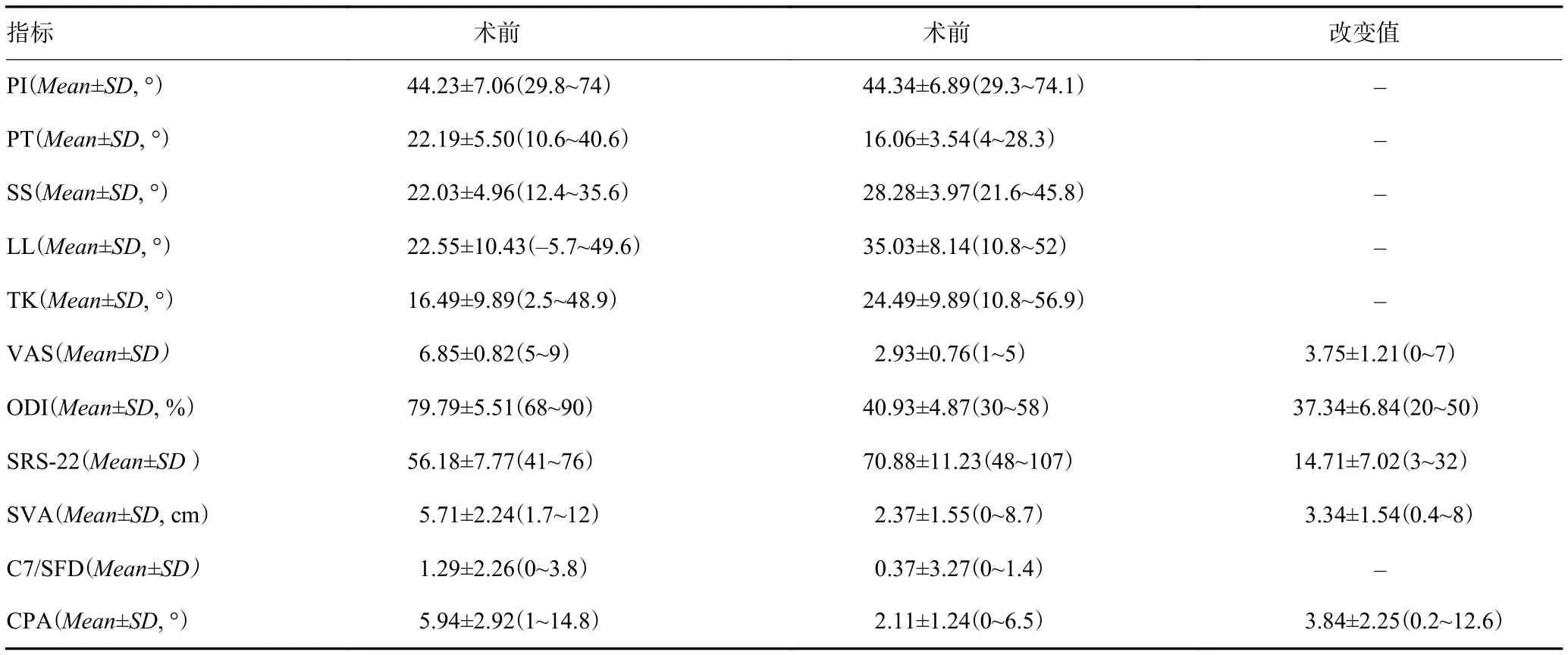
表1 各测量指标的术前及末次随访数据统计
2.2 末次随访矢状面评价
SVA与PI、PT、SS、TK、C7/SFD相关性不明显(P>0.05),与LL负相关(r=-0.342,P<0.05),与CPA正相 关 (r=0.874,P<0.05)。CPA 与PI、PT 、SS、TK、C7/SFD无显著相关性(P>0.05),与LL负相关(r=-0.441,P<0.05,表1)。
2.3 术前生存质量评价
SVA与术前VAS评分、ODI评分存在正相关(r=0.446、0.324,P<0.05),与SRS-22总分负相关(r=-0.530,P<0.05)。术前C7/SFD与术前VAS评分、ODI评分存在正相关(r=0.613、0.304,P<0.05),与SRS-22总分存在负相关(r=-0.535,P<0.05)。CPA与VAS、ODI正相关(r=0.688、0.412,P<0.05),与SRS-22负相关(r=-0.574,P<0.05)。CPA与生存质量相关性整体强于SVA、C7/SFD。
2.4 末次随访同术前的变化值评价
CPA与VAS、ODI变化值正相关(r=0.556、0.606,均P<0.05),与SRS-22变化值负相关(r=-0.655,P<0.05)。SVA变化值与VAS、ODI变化值正相关(r=0.509、0.596,P<0.05),与SRS-22 总分变化值呈负相关(r=-0.624,P<0.05)。
3 讨论
DS治疗的目是解除疼痛,纠正脊柱多维度失衡、改善生存质量[15-17]。大量文献证实合并矢状面失衡的DS患者生存质量明显降低[18-22],而SVA评价矢状面整体平衡是极为常见的[23-24]。既往研究发现SVA与SF-12、ODI评分呈线性负相关[25]。有学者认为纠正SVA失平衡是畸形矫形的关键[26]。SVA应用广泛,但其在评价整体平衡方面的仍存在许多不足之处。SVA属于线性测量,测量误差要大于角度测量,还有学者发现有相同的SVA而LL差距极大的患者临床症状是不一样的,这也影响了它的评价价值[23]。课题设计的出发点是相同的SVA数据,在不同体态,尤其是身高差异过大的人群中,SVA对二者的理论评价效果相当,但矢状面失平衡情况应是不同的。为了验证身高对SVA评价效果的影响,增强SVA对矢状面失平衡评价可信度,本研究引入了CPA。
3.1 颈椎骨盆角评价整体平衡更为优秀
为了简化评价,弥补已有测量参数的不足,近年来已提出了大量的单一参数来评价脊柱骨盆矢状面平衡情况,但各数据评价效果的比较尚不明确。在全面测量各相关参数并进行比较后发现,CPA与SVA的相关性较高,且优于C7/SFD,CPA可用于评价脊柱矢状面的整体平衡。
3.2 颈椎骨盆角能够反映矢状面局部平衡
Berthonnaud提出了“铰链连接”,认为矢状面上任一部位的形变或者位移,都会造成相邻节段的对应性/适应性改变,在维持身体稳定的同时尽可能减少体能消耗。考量单一参数的变化,往往不能反映局部平衡情况;如果同时考虑多个参数的变化,除了过于繁琐,操作难度增大,各参数价效主次如不做区分,还会干扰治疗策略。相关研究已证实SVA不能很好的反映骨盆代偿情况。
LL是与DS患者生存质量关系密切的矢状面局部平衡参数,文献报道DS矢状面失平衡会造成LL的丢失,引发平背畸形[27-28],LL与PI不匹配的患者术后更容易出现腰痛、邻椎病、术后残余症状[29-30]。PT亦是矢状面局部平衡的重要评价参数。本研究发现CPA与LL、PT的相关系数分别为-0.487、0.512,而SVA与LL、PT的相关系数分别为-0.337、0.371,C7/SFD与LL、PT的相关系数也低于CPA。CPA评价矢状面局部平衡更为出色。
3.3 颈椎骨盆角评价DS患者生存质量优于SVA,表现更稳定
在比较了DS患者相关参数与生存质量的相关性,本研究得出CPA与生存质量的相关性更强的结论,而C7/SFD在这方面的表现并不稳定。SVA、C7/SFD均是长度参数,在X线片上进行测量时还需要进行缩放换算,比例尺测算本身也会带来误差;在选取测量点测量时,C7/SFD还多于SVA,更加重了误差。而CPA作为一个角度参数,测量误差较小。这或许就是C7/SFD与生存质量评分相关性表现不稳定的原因。
本研究受限于病历数不足,尚需大样本、多数据中心验证结论的可靠性。且没有研究正常人群的CPA水平,其用于评价矢状面平衡的标准值、手术后预期改善目标值都无从谈起。而CPA及SVA存在同时为0的情况,此时SVA及CPA评价效果相当,这种情况下不存在CPA优于SVA。对于改良SVA、更加全面有效的评价脊柱骨盆矢状面整体平衡情况,尚需更进一步研究。
整合研究数据,本研究认为CPA兼顾了脊柱-骨盆矢状面的整体平衡与局部平衡,相比于SVA能更好反映DS患者的矢状面失衡情况,与DS患者的生存质量也有较强的相关性。相信通过进一步的研究,CPA在DS手术重建矢状面平衡中的指导意义更加重要。