45例肠系膜上动脉夹层病例回顾性分析
刘克伟 喻群力 李蕾 蒋凤娟 王文斌 林家湘 孙乐 王春香
孤立性肠系膜上动脉夹层(isolated mesenteric artery dissection,ISMAD)是由于肠系膜上动脉内膜局部撕裂,受到血流冲击后内膜逐步剥离,在动脉内形成真假两腔。ISMAD临床表现及相关检查多无特异性,腹部CT平扫很难发现其典型双腔改变,如临床医师经验不足,不能及时进行诊断价值极高的CTA或增强CT,可能因为延误治疗,导致SMA破裂或肠缺血坏死[1]。既往ISMAD曾被认为是少见疾病,但随着人民生活水平提高及诊断技术进展,ISMAD呈现出高发趋势。如何评估CT平扫无典型双腔特征腹痛患者发生ISMAD风险,目前并无相关研究。本研究回顾分析了我区近4年来新发45例CT平扫无典型ISMAD特征患者,旨在进一步提高对该病的风险诊疗水平。
1 资料与方法
1.1 临床资料
回顾性分析我院及友好医院2014年6月—2018年5月确诊的ISMAD患者45例的临床资料,并其作为观察组。观察组患者均以急性腹痛为主要症状,CT平扫无典型双腔改变,CTA或AECT确诊孤立性肠系膜上动脉夹层。
随机抽选同期我院急性腹痛患者45例患者作为对照组,对照组患者均行CT或AECT检查,排除夹层。
1.2 方法
收集基本信息作为备选危险因素,包括:性别、年龄、既往史、BMI、生活节律、饮酒史、吸烟史及普通CT检查结果,统计分析相关数据。赋值方法见表1。
1.3 统计学方法
采用SPSS 13.0统计软件统计进行数据分析。对备选危险因素进行单因素非条件Logistic回归分析,剔除标准P>0.05;将P<0.05的备选危险因素进行多因素非条件Logistic回归分析,以P<0.05为差异具有统计学意义;通过ROC曲线分析各高危因素对ISMAD诊断的敏感性和特异性,AUC值为检测效度,尤登指数法确定截断点(cut-off point)。
2 结果
2.1 两组患者的一般资料

表1 对ISMAD患者备选危险因素赋值方法
两组患者的一般资料数据,见表2所示。
2.2 危险因素分析
结果表明,饮酒、吸烟、肠系膜上动脉血管增粗、肠系膜周围脂肪密度增高、D-二聚体增高均是ISMAD的危险因素。
2.3 各危险因素及其联合的ROC分析
通过受试者工作特征曲线(ROC)进一步评估各高危因素及其联合对ISMAD预测价值。
2.3.1 各ISMAD危险因素ROC分析曲线图 通过分析发现 吸烟、饮酒、血浆D二聚体增高、肠系膜脂肪密度增高及肠系膜上动脉血管增粗或钙化对ISMAD均有预测价值(P<0.05),见图1,表4。
2.3.2 各ISMAD高危因素联合的ROC曲线图 将危险因素分为不良生活习惯(吸烟、饮酒)、CT异常(肠系膜增粗或钙化、肠系膜周围脂肪密度增高)及血浆D-二聚体三组,分别评估及联合后对ISMAD的预测价值,见图2。
研究结果表明各因素联合后其AUC值均大于各独立因素,CT异常对ISMAD的预测的敏感性82.6%,特异性60.0%,如联合血浆D-二聚体,对诊断敏感性为73.9%,但特异性增高至70.0%,如合并不良生活习惯(吸烟、饮酒)敏感性为78.3%,特异性为97.5%,见表5。
3 讨论
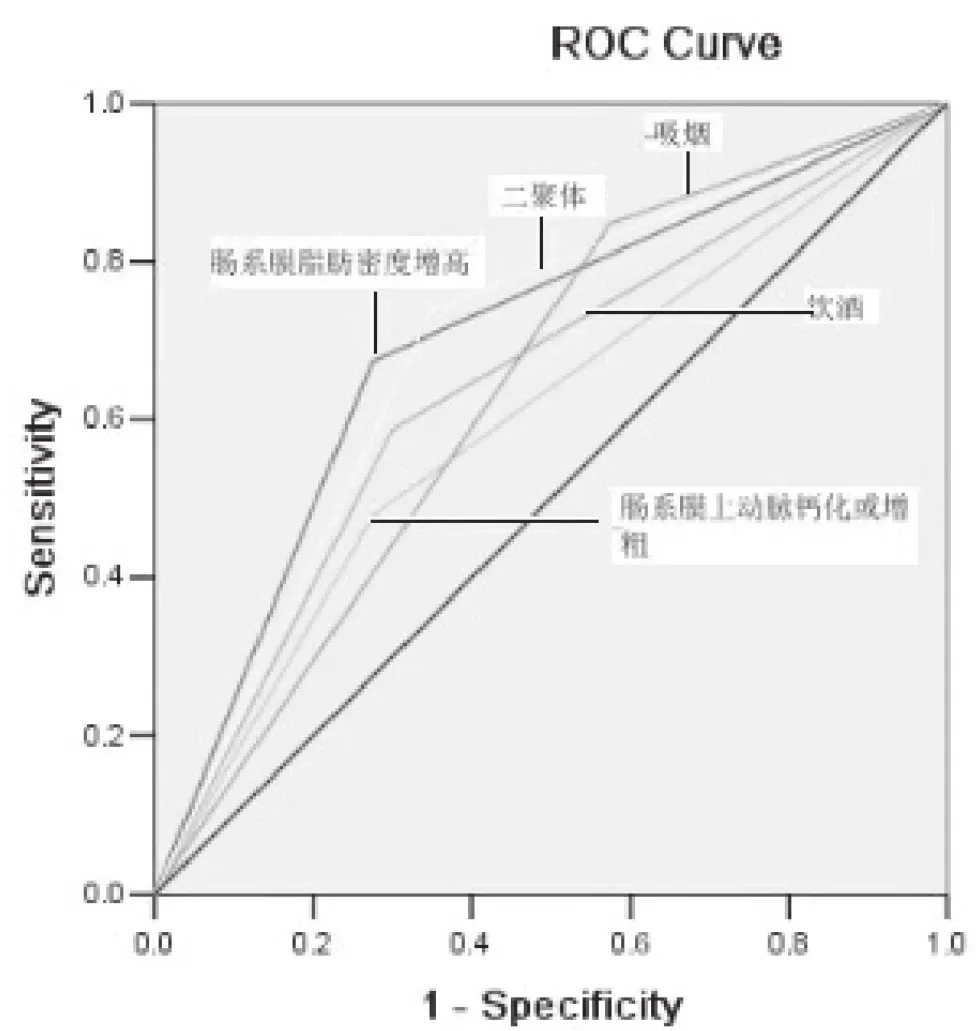
图1 SMAD危险因素独立ROC分析曲线
自发性孤立性肠系膜上动脉夹层(spontaneous isolated superior mesenteric artery dissection,SISMAD),特指非继发性的、单独出现在肠系膜上动脉的夹层[2],一般认为主动脉夹层累及内脏动脉分支相对多见,而自发性孤立性血管夹层相对少见[3],近几年来该病报道明显增多,2007—2014年,英语文献可检索到226例,日本和韩国自2005年至今已报道超过百例,中国近年病例报道总例数已超过600例[4],男性约占80%~90%,男女之比为4~5∶1,年龄中位数为50~55岁[5]。患者病变一旦发生,血管内膜和中层撕裂,血液充盈后形成假腔和血肿,该病如延误诊治,可出现肠坏死、失血性休克等严重并发症[6]。该病发病病因及机制未完全明确,影像学及生化检查缺乏特异性,临床容易误诊漏诊。目前对ISMAD大规模样本分析的文献较少,本研究分析近4年我区新发45例非特征性CT表现的ISMAD病例,旨在进一步探寻ISMAD的高危因素及其对该病风险评估的价值。
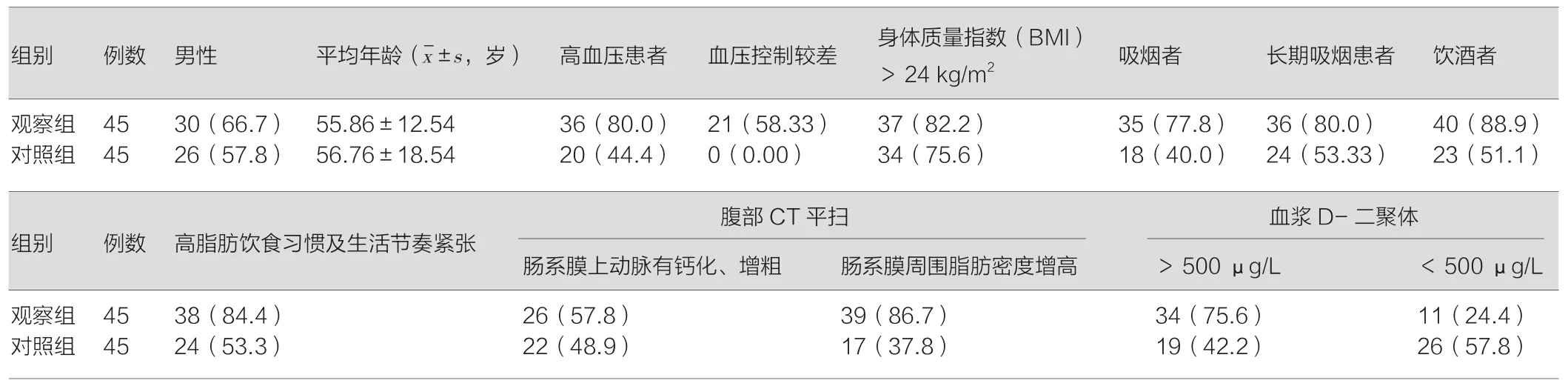
表2 两组患者的一般资料数据
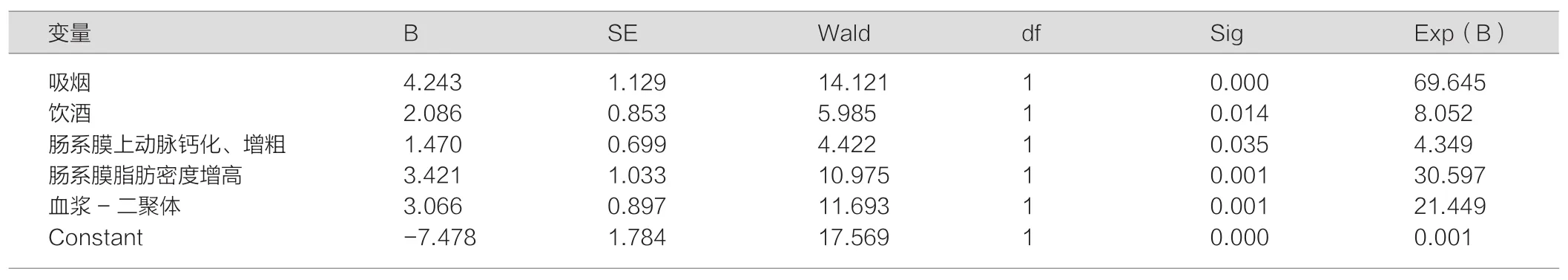
表3 ISMAD 高危因素Logistic回归分析结果
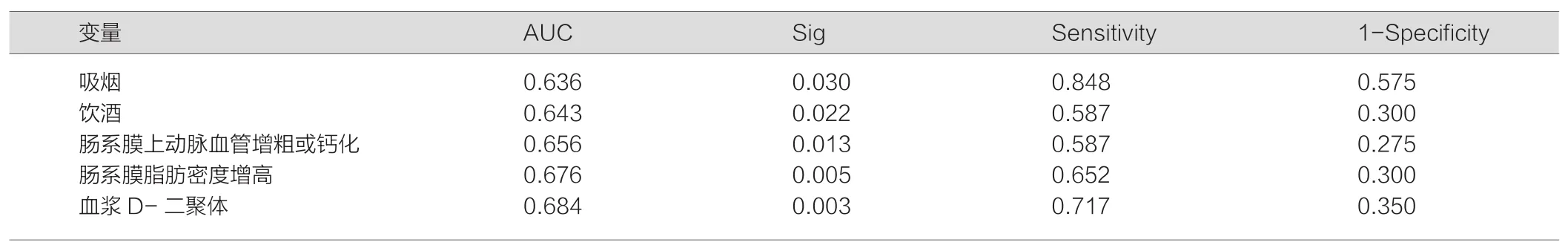
表4 各因素对ISMAD诊断的ROC分析结果
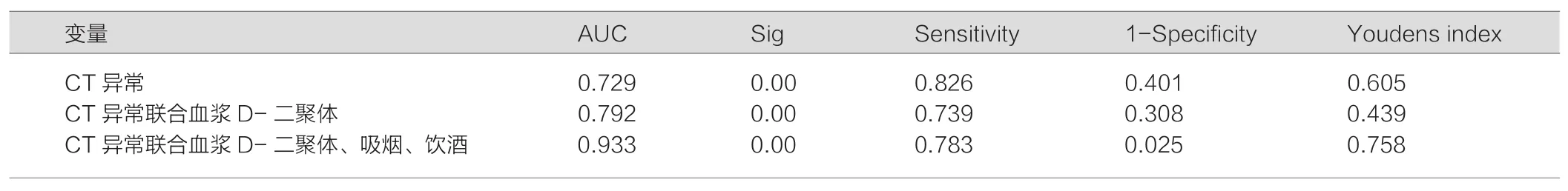
表5 多因素联合ROC结果分析
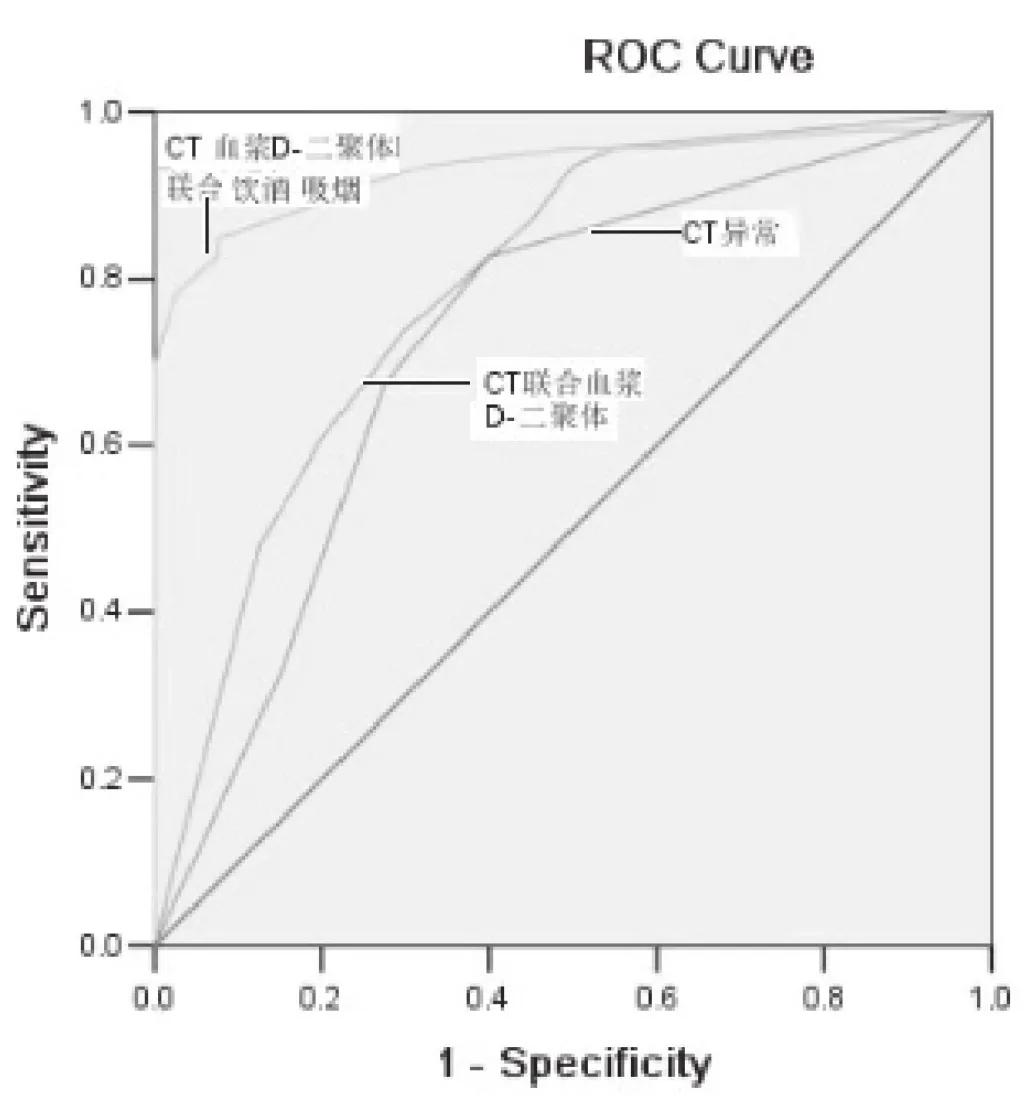
图2 ISMAD各危险因素联合的ROC曲线图
ISMAD危险因素包括:高血压病、动脉粥样硬化、动脉中层坏死或变性、创伤、妊娠、肌纤维发育不良、结缔组织疾病、自身免疫疾病、血管炎、肿瘤等,而吸烟史成为有待进一步验证的高危因素。我们研究发现男性为其发病高危人群66.7%,而吸烟及饮酒等不良生活习惯与该病发生有重要关系。男性系吸烟及饮酒大众群体,因此性别不能作为高危因素,在回归分析中被剔除。吸烟对血管损害主要表现在对血管内皮损伤并影响血管功能。张海滨等人[7]研究认为,吸烟为ISMAD的高危因素,同时其研究发现66%的主动脉夹层患者伴高血压,但只有3l% IDSMA患者伴有高血压,说明高血压与ISMAD形成之间关系并不完全相关。有文献报道[8]ISMAD典型特征为饱食或大量饮酒(平均4小时)有后锐性腹痛。一般认为少量饮酒可以提高HDL水平,增加胰岛素敏感性,对血管有一定保护作用,而长期大量饮酒可明显增高TC水平,使血HCY明显增高,造成血管损害。本研究发现长期大量饮酒与该病有关系密切,而患者发病前多有大量饮酒史。肠系膜上动脉钙化与疾病发生有重要关系,朱风叶[9]曾对30例患者研究,发现扁平斑与硬斑形的肠系膜上动脉夹层为10例,而软斑+混合斑的肠系膜上动脉夹层为8例,表明肠系膜上动脉钙化与发病有重要关系。生化检查D-二聚体可有升高,而白细胞、C反应蛋白、红细胞沉降率基本在正常范围内。我们研究发现血浆D-二聚体增高,对评估ISMAD风险重要价值[Exp(B)=21.449]。
孤立性肠系膜上动脉夹层是人类致残或死亡的危险因素,而孤立性肠系膜上动脉夹层一旦破裂会导致患者出现大出血,而引起失血性休克的危险[10]。临床以往对肠系膜上动脉夹层患者检查的主要方法是X线造影,但X线造影对患者会产生一定创伤,价格昂贵,因此在临床中的广泛应用受到了限制。目前临床中腹腔CTA检查逐渐代替血管造影,成为一项重要检查。CT 血管成像技术能够发现患者肠系膜是否存在双腔动脉和夹层情况,进而对患者做出诊断[11];对患者的假腔和真腔情况进行观察,可判断其相关比例和假腔的大小,观察患者是否存在血栓情况,便于临床对患者制定更加符合实际的治疗方案[12]。而多因素联合分析对评估非典型CT表现的ISMAD有重要价值,通过对不良生活习惯、CT异常及血浆D-二聚体增高等指标联合分析,进一步评估ISMAD的发病风险,研究发现诊断ISMAD的敏感性为73.9%~82.6%,特异性为60.0%~97.5%。
自发性孤立性内脏动脉夹层性疾病的治疗措施主要有:保守治疗、介入治疗和手术治疗[13]。保守治疗主要措施包括控制血压、禁饮水、肠外营养支持、镇痛、抗血栓等多为患者初期治疗的首选。腔内介入治疗方法主要是指内支架植入术及弹簧圈瘤体栓塞术。该类技术创伤较小,患者耐受性好,目前逐渐成为SISMAD的主要治疗手段[14]。开放手术死亡率显著高于保守及腔内治疗组(P<0.05)[15],仅当腔内治疗失败或出现肠坏死、动脉瘤破裂征象时考虑开放手术治疗[16]。

