清化方治疗痰浊内阻型非酒精性脂肪肝的临床研究*
卢 双,吕生霞,陈 阳,沈天白,李 莹
(上海中医药大学附属龙华医院 上海 200032)
非酒精性脂肪性肝病(Nonalcoholic Fatty Liver Disease,NAFLD)是一种除外饮酒史及其他明确肝损因素引起的以肝内脂肪沉积为特征的肝脏疾病,其疾病谱包括单纯性脂肪性肝病(nonalcoholic fatty liver, NAFL)、非酒精性脂肪性肝炎(nonalcoholic steatohepatitis, NASH)、NASH 相关肝硬化及肝细胞癌。在全国普通成人中NAFLD 的患病率介于6.3%-45%,其中,NASH 占10%-30%[1]。在我国浙江省宁波市非肥胖成人NAFLD 患病率和年发病率分别为7.3%和1.8%[2]。在152例经肝活组织检查证实为NAFLD的患者中,NASH 的患者约占41%;近期的一项临床研究中,101 例经肝活组织检查证实为NAFLD 的患者中,NASH 的患者占45%[2]。随着近年来我国经济、生活水平的提高,人们的饮食结构、生活方式都发生了改变,NAFLD 的影像学检出率也呈逐年上升的态势。根据临床表现与病因病机,NAFLD 可归属于“肝癖”、“肝着”、“胁痛”、“痰浊”、“湿阻”等范畴。《灵枢·卫气失常》有云,肥人可分为“肉型”、“脂型”和“膏型”,《石室秘录》亦云:“肥人多痰”。从中医角度而言,痰浊是NAFLD 的基本病理因素[3-6],所以化痰祛湿是治疗NAFLD 的基本治疗原则之一,这也与临床上脂肪肝多伴见肥胖相一致。柳琳琳等人进行了强肝胶囊治疗NAFLD 患者临床疗效的Meta 分析显示,强肝胶囊有助于降低血清丙氨酸转氨酶(alanine aminotransferase,ALT)、谷氨酰转肽酶(glutamyltranspeptidase,GGT)、天门冬氨酸氨基转移酶(aspartate aminotransferase,AST)水平,并可降低肝脾CT 比值[7]。杨群等人[8]通过Meta 证实了生活方式干预可以降低NAFLD 患者的肥胖程度,并使部分患者的肝功能好转。随着肝脏无创诊断的发展,瞬时弹性记录仪(FibroScan)在临床上的应用日趋普遍;FibroScan 可对肝脏脂肪含量进行定量检测,即受控衰减参数(Conteolled Attenuation ParamEter, CAP)[9]。近期研究表明,通过FibroScan 的CAP 值检测,能够较准确的测定肝脏脂肪变性的程度[10,11]。本研究拟通过CAP 值、肝功能和血脂等方面观察清化方对痰浊内阻型NAFLD 患者治疗的临床疗效。
1 临床资料
1.1 研究对象
1.1.1 病例选择
将76 例2016 年1 月-2018 年4 月就诊于上海中医药大学附属龙华医院且符合诊断标准和入选标准的患者,按随机数字表法分为治疗组和对照组各38 例,治疗组患者予清化方联合生活方式干预(饮食调理加运动锻炼);对照组患者予强肝胶囊[12]联合生活方式干预;完成观察病例总共72 例(治疗组和对照组各36例),两组各脱落2 例。其中治疗组男性有24 例,女性有12 例,平均年龄为(46.75±2.05)岁,平均体重指数为(25.43 ± 0.45);对照组男性21 例,女性15 例,平均年龄为(46.58 ± 7.04)岁,平均体重指数为(25.15 ±0.40)。经统计学软件分析,两组患者的年龄、性别、肝功能、血脂、CAP 值与治疗前相比,差别均无统计学意义(P>0.05),具有可比性。
1.1.2 诊断标准
①无饮酒史或饮酒折合乙醇量小于140 g/周(女性<70 g/周);②除外病毒性肝炎、药物性肝病、全胃肠外营养、肝豆状核变性、自身免疫性肝病等可导致脂肪肝的特定疾病;③肝活检组织学改变符合脂肪性肝病的病理学诊断标准。鉴于肝组织学诊断难以获得,故NAFLD 被定义为:①肝脏影像学表现符合弥漫性脂肪肝的诊断标准且无其他原因可供解;和(或)②有代谢综合征相关组分的患者出现不明原因的血清ALT和(或)AST、GGT持续增高半年以上[13]。
1.1.3 纳入标准
①年龄18-65 岁;②符合非酒精性脂肪肝的诊断标准;③血清丙氨酸氨基转移酶或谷氨酰胺转肽酶大于正常上限1.2倍且小于等于5倍正常上限;④符合非酒精性脂肪肝痰浊内阻证;⑤Fibrocsan:CAP >268 dB·m-1。
1.1.4 排除标准
①除外病毒性肝炎感染者;②除外药物(他莫昔芬、丙戊酸钠、胺碘酮、糖皮质激素、甲氨蝶呤等)、全胃肠外营养、乳糜泻、炎症性肠病、库欣综合症、甲状腺功能减退症等导致脂肪肝的特殊情况[14];③排除自身免疫性肝炎、酒精性肝病(alcoholic liver disease,ALD)、基因3 型HCV 感染、肝豆状核变性等可导致脂肪肝的特定肝病;④排除使用药物减肥者;⑤除外哺乳期妇女、孕妇或近期内准备妊娠者;⑥除外过敏体质及对多种药物、以及本药方组成成分过敏者;⑦除外明确有精神疾以及不愿意合作者。
1.1.5 辨证分型
痰浊内阻证符合以下标准[15]。主症:①胁肋胀痛;②体倦乏力;③痰多、咳嗽;④形体肥胖;⑤舌淡苔白;次症:①肝脾肿大不适;②胸部满闷、脘腹胀满;③脉弦滑;④恶心欲吐;只要具备3 项主症,或2 项主症再加2项次症,脉象基本符合的患者,可归为本证。
1.2 实验方法
治疗组予清化方(荷叶15 g,绞股蓝9 g,垂盆草15 g,丹皮12 g,泽兰15 g,炒白术12 g,玉米须9 g,丹参15 g,泽泻9 g,茯苓9 g)治疗,每日1 剂,于早晚分2次温服;对照组予强肝胶囊(石家庄东方药业有限公司生产,国药准字号Z10980012)治疗,1 日2 次,1 次5粒,每服6日需停服1日,疗程均为24周。
两组治疗前均进行饮食调养及运动锻炼的健康宣讲:①饮食清淡:饮食结构以低脂为主,多食绿色蔬菜,控制每日糖分及热量摄入;②有氧运动锻炼:按照每个患者的身体状况,建议循序渐进地进行中等强度的有氧运动,如慢跑、快速走、短距离游泳等,每日运动45-60 min,每周运动不少于5次。
1.3 观察指标
1.3.1 一般情况
患者性别、年龄、体重、身高、指数(BMI)、腰臀比(WHR)。
1.3.2 影像学指标
肝脏瞬时弹性记录仪测定CAP 值、肝脏B 超评估肝脏脂肪变性程度。
1.3.3 血液学指标
肝功能包括丙氨酸氨基转移酶、天门冬氨酸氨基转移酶、谷氨酰转肽酶,血脂包括总胆固醇(total cholesterol,TC)、甘油三酯(triglyceride,TG)。使用全自动生化分析仪(Roche Modular DP)及Roche 配套试剂进行测定。
1.4 疗效评判
疗效判定依据《非酒精性脂肪性肝病中医诊疗专家共识意见》[16],临床疗效评价参考国内目前实行的四级评定即痊愈、显效、进步、无效。
1.4.1 主要评判指标
①脏瞬时弹性超声(Fibroscan)痊愈:肝脏恢复正常,肝脏CAP 值<238;显效:减少2 个级别,从重度恢复为轻度;进步:由重度脂肪肝减轻至中度或由中度脂肪肝减轻至轻度;无效:肝脏CAP 值显示较前无变化或加重。②肝脏B 超的主要评判指标痊愈:肝脏回声正常,肝内血管状结构显示清晰;显效:肝脏B 超示从重度脂肪肝回复为轻度脂肪肝;有效:减少两个级别,脂肪肝程度由中毒恢复为中度或中度恢复为轻度;无效:肝脏B 超图像显示较前无变化或加重,未达到上述标准。
1.4.2 次要评判指标
①ALT、AST、GGT、TC 和TG;②中医证候疗效判定标准:临床痊愈:证候积分减少≥95%。显效:70%≤证候积分减少<95%;有效:30%≤证候积分减少<70%;无效:证候积分减少不足30%。注:积分减少(%)=(疗前积分- 疗后积分)/疗前积分× 100%;总有效率=(临床痊愈+显效+有效)例数/总例数×100%;(3)BMI指数及WHR指数
1.5 数据处理
使用SPSS18.0 软件进行数据分析统计,计量资料以(±s)表示,若数据符合正态分布且方差齐,采取t检验;若数据不符合正态分布,采用Wilcoxon 秩和检验;计数资料采用卡方检验。
2 结果
2.1 病例入选情况
本临床研究总计76例病人入组,其中治疗组和对照组各38 例,对照组、治疗组最终各有2 例患者失访,脱落率为5.3%。至本次研究结束时,按要求完成治疗周期的患者治疗组有36 例、对照组有36 例,共72 例。治疗组和对照组患者基线资料无显著性差异,具有可比性(表1)。
2.2 两组患者治疗前后的肝脂肪测定值比较
12 周和24 周时治疗组CAP 差值均显著大于同期对照组(P<0.05);24 周时两组CAP 差值均明显大于12 周(P<0.05)(表2)。治疗组总有效率明显高于对照组(P<0.05),表明治疗组在降低CAP 值方面明显优于对照组(表3)。
2.3 患者治疗前后的B超比较
治疗组总有效率优于对照组,经过秩和检验后提示有统计学意义(P<0.05)(表4)。
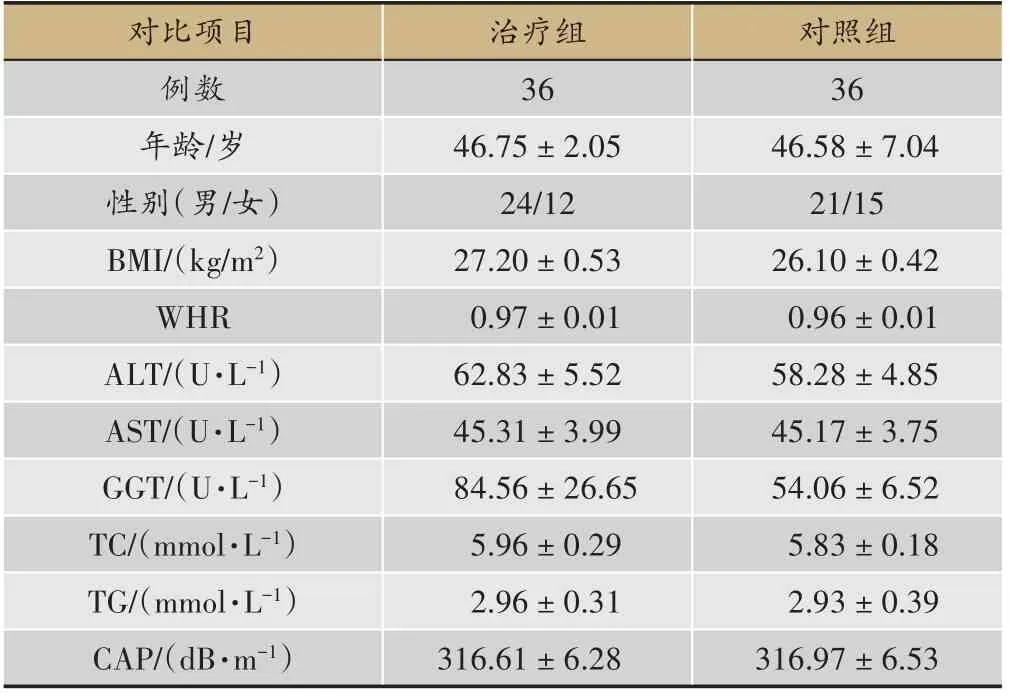
表1 NAFLD患者的一般情况

表2 治疗前后肝脂肪测定值(CAP)(dB·m-1)及差值(d值)比较

表3 治疗前后CAP值疗效评价

表4 治疗前后B超疗效评价
2.4 两组患者治疗前后的肝功能(ALT、AST、GGT)及血脂(TG、
24 周时两组ALT、AST 下降程度明显优于12 周下降程度;12 周和24 周时,治疗组ALT、AST、GGT 差值均明显大于同期对照组,治疗组优于对照组(P<0.05);24 周时两组ALT、AST、GGT 差值均明显大于12周(P<0.05)。12、24 周时,经秩和检验分析,两组TC差值无显著差异(P>0.05)。24 周时,治疗组TG 的降低水平显著大于同期对照组,且差值有统计意义(P<0.05)(表5)。
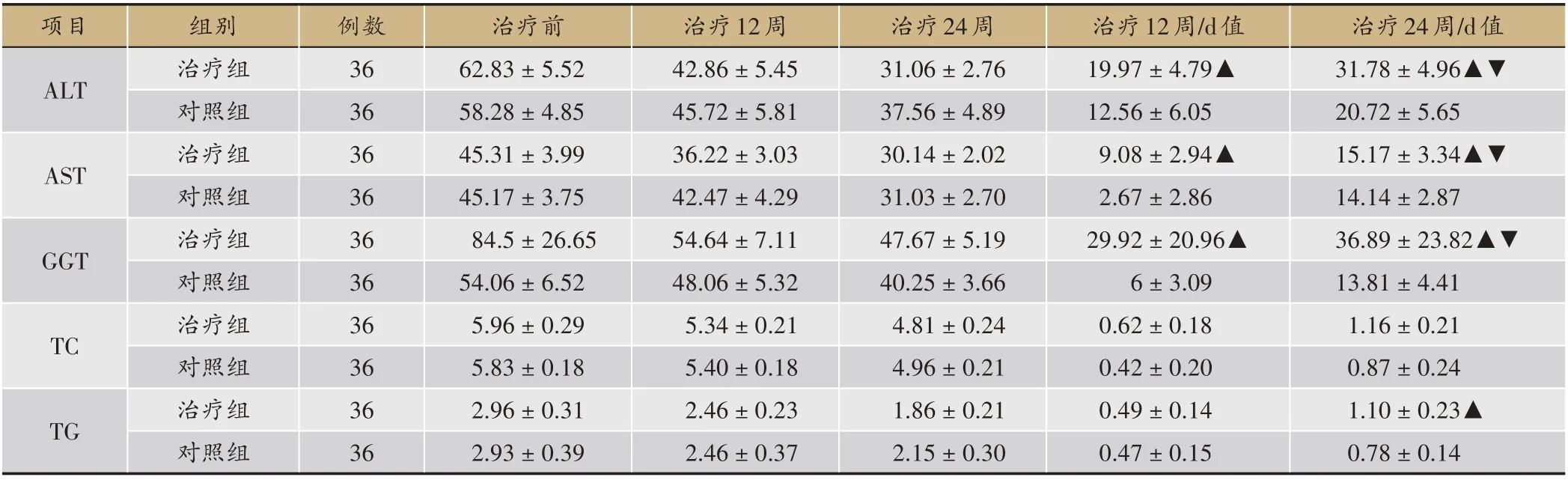
表5 治疗前后肝功能(U·L-1)血脂(mmol·L-1)及差值(d值)比较
2.5 两组患者治疗前后的中医证候积分比较
12周和24周时,治疗组差值与同期对照组差值相比,差异具有统计学意义(P<0.05);24 周时,治疗组与对照组的差值下降程度均明显高于12周,且差异具有统计学意义(P<0.05)(表6)。24周时,治疗组证候疗效的总有效率显著优于对照组(P<0.05)(表7)。

表6 治疗前后中医证候积分及中医证候积分差值(d值)比较

表7 治疗前后中医证候积分疗效评价
2.6 两组患者治疗前后的BMI指数及WHR指数比较
12周和24周时治疗组BMI差值及WHR差值均显著大于同期对照组(P<0.05);24 周时两组BMI 差值及WHR差值均明显大于12周(P<0.05)(表8)。
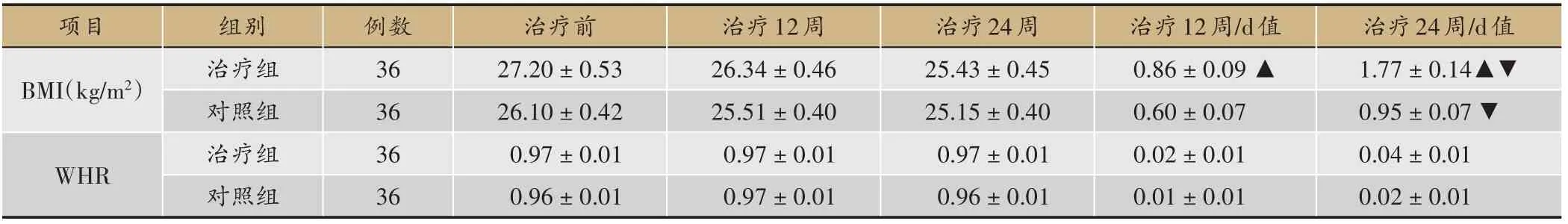
表8 治疗前后的BMI指数与WHR指数以及差值(d值)比较
3 讨论
近些年来,对NAFLD临床诊疗的中医药研究越来越多,一般认为NAFLD 是肝脏对脂肪代谢的能力下降,脂质在肝脏中过量堆积,形成了中医学认为的痰浊,痰浊内阻,气血运行不利、痰瘀互结,最终结于胁下而成。由于多数患者病程较长,极易反复发病,所以用药的时间相对较长,治疗药物更需要具有非常好的安全性,治疗脂肪肝的中药多具有很好的安全性;同时,专业中医师遵循辨证论治的原则进行处方用药,可以最大限度地避免有毒副作用或有肝肾损害药物的错误使用。《非酒精性脂肪性肝病防治指南》中指出改变按不良生活方式,如适当控制膳食热量摄入和加强锻炼的生活方式可以改善和防止NAFLD的进展,但目前仍无特效的治疗药物[17]。
痰浊内阻证是NAFLD 中医证型中的基本证型之一,临床较为多见。一般认为本病的病位在肝脾,肝失疏泄、脾失健运,化为痰浊,阻滞于内,进一步可导致气机运行失常,气化失司,痰瘀内阻,形成痞满、肥气。故痰浊内阻型患者临床症状多见形体肥胖、胁肋胀痛、体倦乏力,或咽中痰多、恶心欲吐、胸部胀闷,或脘腹痞满,泄泻等,并可见舌质淡胖或偏暗,苔白腻或黄腻,脉小弦或滑。故临床治疗多以化浊祛痰为主,前期研究发现清化方有助于减轻NASH 的临床症状,并在减轻肝细胞炎症等方面具有较好临床疗效,故本研究通过观察清化方治疗NAFLD的临床疗效,进一步探讨清化痰湿法在NAFLD 治疗中的临床疗效。清化方以荷叶、绞股蓝、玉米须、垂盆草为君药,清热解毒化湿利水,炒白术、茯苓为臣药,补气健中、燥化痰浊,泽兰、泽泻为佐,行气化湿,配以丹参、丹皮行血化瘀,共建清化痰浊之功。
有研究发现总体重下降超过10%的NASH患者和做过减肥手术的NASH患者纤维化程度更容易有所减轻[18]。293 名NASH 患者进行了减肥实验(疗程52周),结果表明,体重减少等于或超过10%的患者最易发生NASH 治愈和纤维化程度减轻的情况[19]。近期有meta分析显示,运动有助于减少肝脏内脂质[20],但有氧运动强度和次数的改变并不会对肝脂肪的减少造成显著影响[21]。中医学认为痰、浊是引发NAFLD 的基本病理因素[16],人体水液的化生与转运全靠脾胃功能的正常运行,如脾胃虚弱,或饮食不节,脾胃未能正常化生,精细物质布散异常,则易变生痰浊,一项临床128例NAFLD患者的流行病学调查结果示,痰浊内阻型所占比例为30.5%[22]。多项临床研究结果提示,中药对NAFLD 的治疗具有较好的临床疗效,同时无显著毒副作用[23-25]。张云鹏教授团队的研究结果显示,六月雪、垂盆草、龙胆草以及平地木等中药对NAFLD患者的治疗具有显著的临床疗效[26]。孟胜喜等通过动物实验发现中药复方能够显著减轻NAFLD 小鼠的体重[27]。栀子、垂盆草、五味子、甘草、茵陈等药物也均被证明有较理想的保肝降酶作用,伊朗学者的研究也证实了甘草能显著降低NAFLD 患者的ALT 和AST 活性水平[28]。此外,祁双林教授对80 例NAFLD 患者进行中医药干预研究,使用具有利湿消浊、疏肝活血的柴芩平胃散进行治疗,结果认为中药对NAFLD治疗有非常显著的临床疗效[29]。在本研究中,两组患者经24 周治疗后,主要疗效考核指标(包括CAP 值和肝脏B 超)均有较理想的改善作用,治疗组优于对照组(P<0.05);治疗组第12 周和24 周时TC、TG 水平均有明显降低;两组血清γ-GT、ATL、AST 水平在12 周和24 周时均有明显下降,且治疗组下降程度优于对照组(P<0.05);治疗组12 周及24 周时BMI 指数的下降值均优于对照组(P<0.05);治疗组对中医证候的改善情况明显优于对照组(P<0.05)。所以认为,清化方有助于降低肝脏脂肪变性的程度,减轻肝细胞炎症反应,对痰浊内阻型NAFLD患者的治疗具有较好的临床疗效。

