NKp44+NK细胞在1型糖尿病患者外周血中的表达*
薛君力,李兰芳,李琳芸,曾姣娥,张娟
(湖北省荆州市中心医院 1.内分泌科,2.检验科,湖北 荆州 434020)
1型糖尿病(type 1 diabetes mellitus, T1DM)是自身免疫性疾病[1],其主要与T淋巴细胞、B淋巴细胞及NK细胞等作用相关[2-3]。表达自然杀伤组2D+(natural killer group 2D, NKG2D+)等受体的NK细胞与1型糖尿病发生相关[4-7]。表达NKp44+受体的自然杀伤(natural killer, NK)细胞最早发现于扁桃体腺,主要分泌白细胞介素22(Interleukin-22, IL-22)等炎症因子[8]。IL-22与1型糖尿病发生密切相关[9]。NKp44+NK细胞是IL-22的重要分泌细胞,其也可能与1型糖尿病发病密切相关,本研究拟通过检测1型糖尿病患者外周血中的NKp44+NK细胞及IL-22表达,探讨其与1型糖尿病发生的可能相关机制。
1 资料与方法
1.1 研究对象
选取2014年6月—2015年12月湖北省荆州市中心医院就诊的1型糖尿病患者19例。其中,男性12例,女性7例;平均年龄(34±13)岁。募集年龄及性别相匹配的健康对照组20例。其中,男性13例,女性7例;平均年龄(32±13)岁。两组年龄、性别差异无统计学意义(P>0.05)。1型糖尿病依据中华医学会糖尿病学分会2013年版《中国1型糖尿病诊治指南》诊断。排除标准:发生酮症酸中毒未行纠正者;急慢性感染;严重的器官损害:肝、肾、心血管及肺部;严重的精神病患者;妊娠者。本研究获该院医学伦理委员会审核通过,所有受试者均获得知情同意,并签署知情同意书。
1.2 方法
1.2.1 常规生化指标及糖尿病慢性并发症筛查 两组均在清晨空腹状态下抽血采血,全自动生化分析仪检测血胱抑素c、促甲状腺激素及血脂(三酰甘油、胆固醇、低密度脂蛋白及高密度脂蛋白)等指标。高压液相法检测糖化血红蛋白,酶联免疫吸附测定(ELISA)检测谷氨酸脱羧酶抗体及胰岛素相关抗体,放射免疫法检测空腹C肽。糖尿病肾脏病变、糖尿病周围神经病变、糖尿病视网膜病变及糖尿病下肢动脉病变诊断均参照2013年版中国2型糖尿病防治指南。
1.2.2 IL-22检测 采用ELISA检测试剂盒(BMS2047 eBioscience奥地利赛默飞公司)检测血清中IL-22水平。利用试剂盒提供的标准品梯度稀释后检测获得标准曲线。将获得的血清标本按ELISA试剂盒说明书操作进行检测,利用标准曲线计算血清中IL-22浓度。
1.2.3 流式细胞仪检测NKp44+NK细胞 取受试者血液100 μl,分别依次加入PE-CD336(NKp44+)10 μl(IM3710 clone Z231,法国贝克曼公司)、ECDCD3 5μl(IM2705U clone UCHT1,法国贝克曼公司)及PC5-CD56 5μl(A07789 clone N901,法国贝克曼公司),同时每管加好同型对照(法国贝克曼公司)减少由于抗体非特异性结合所致的背景染色。室温避光孵育30 min,加入红细胞溶解液0.5 ml,迅速混匀,室温避光孵育10 min,室温3 000 r/min,离心5 min,去除上清 ,加入1.5 ml磷酸盐缓冲溶液(phosphate buffer saline, PBS)重悬细胞,室温3 000 r/min,离心5 min,移去上清液,加入300μl PBS重悬细胞,流式细胞仪(法国贝克曼公司)检测NKp44+细胞比例。NKp44+NK细胞表面标记定义为CD3-CD56+NKp44+。
1.3 统计学方法
数据分析采用SPSS 17.0统计软件,计量资料以均数±标准差(±s)表示,组间比较采用独立样本t检验。正态分布的两变量相关分析采用Pearson分析,偏态分布变量采用Spearman分析。非正态分布采用秩和检验,P<0.05为差异有统计学意义。
2 结果
2.1 1型糖尿病患者NKp44+NK细胞比例及IL-22表达
外周血中NKp44+NK细胞占外周血有核细胞比例,在1型糖尿病患者中为(0.030±0.018)%,而在对照组中的比例为(0.001±0.001)%,两者比较差异有统计学意义(t=7.285,P=0.000)(见图 1)。1型糖尿病患者外周血中IL-22浓度与对照组比较差异有统计学意义(t=4.097,P=0.000),1型糖尿病患者IL-22浓度(48.598±10.672)pg/ml较对照组IL-22浓度(35.847±7.923)pg/ml升高。
2.2 1型糖尿病患者中NKp44+NK细胞比例与IL-22相关性分析
1型糖尿病患者外周血中IL-22浓度与NKp44+NK细胞比例呈正相关(r=0.513,P=0.025)。见图2。
2.3 1型糖尿病患者NKp44+NK细胞比例及IL-22与患者实验室指标间的相关分析
利用相关性分析发现1型糖尿病患者外周血中IL-22、NKp44+NK细胞比例与年龄、病程、收缩压、舒张压、空腹血糖、谷氨酸脱羧酶抗体、胰岛素相关抗体、胰岛素生长样因子、胱抑素c、促甲状腺激素、三酰甘油、胆固醇、低密度脂蛋白及高密度脂蛋白等均无相关;NKp44+NK细胞比例与糖化血红蛋白相关(r=0.465,P=0.045)。见表 1。
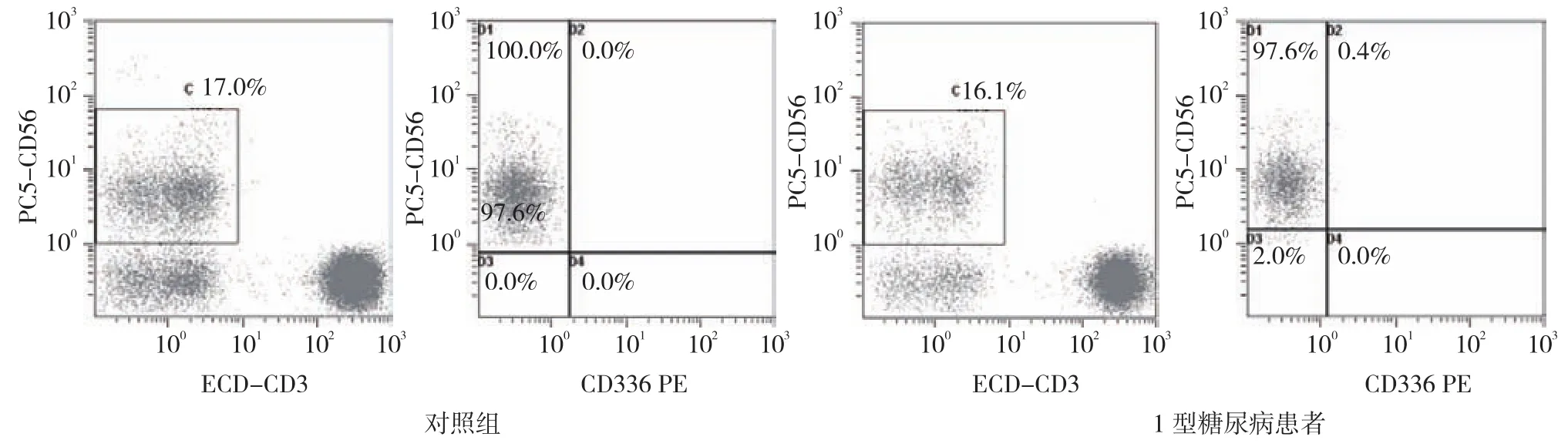
图1 1型糖尿病患者及对照组外周血NKp44+NK流式细胞仪检测结果
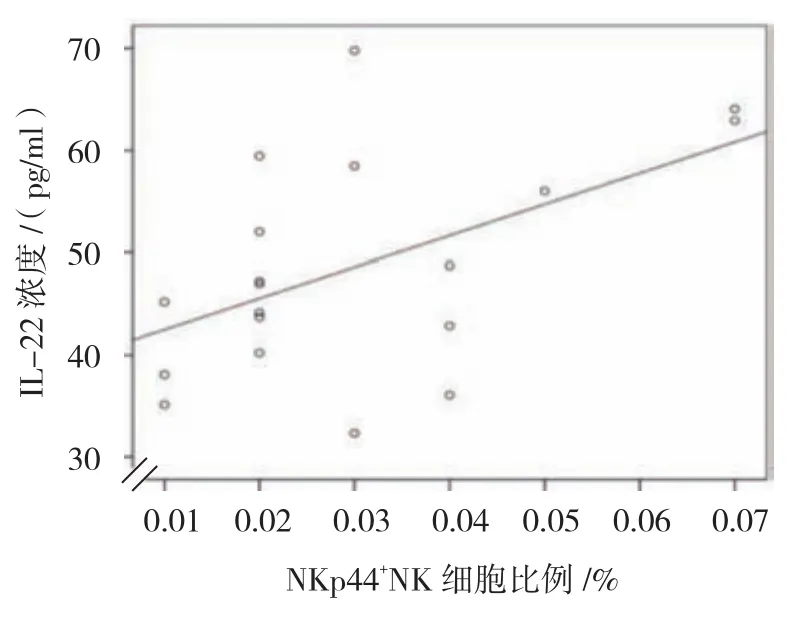
图2 NKp44+NK细胞比例与IL-22相关性分析
2.4 1型糖尿病患者NKp44+NK细胞及IL-22与糖尿病慢性并发症的关系
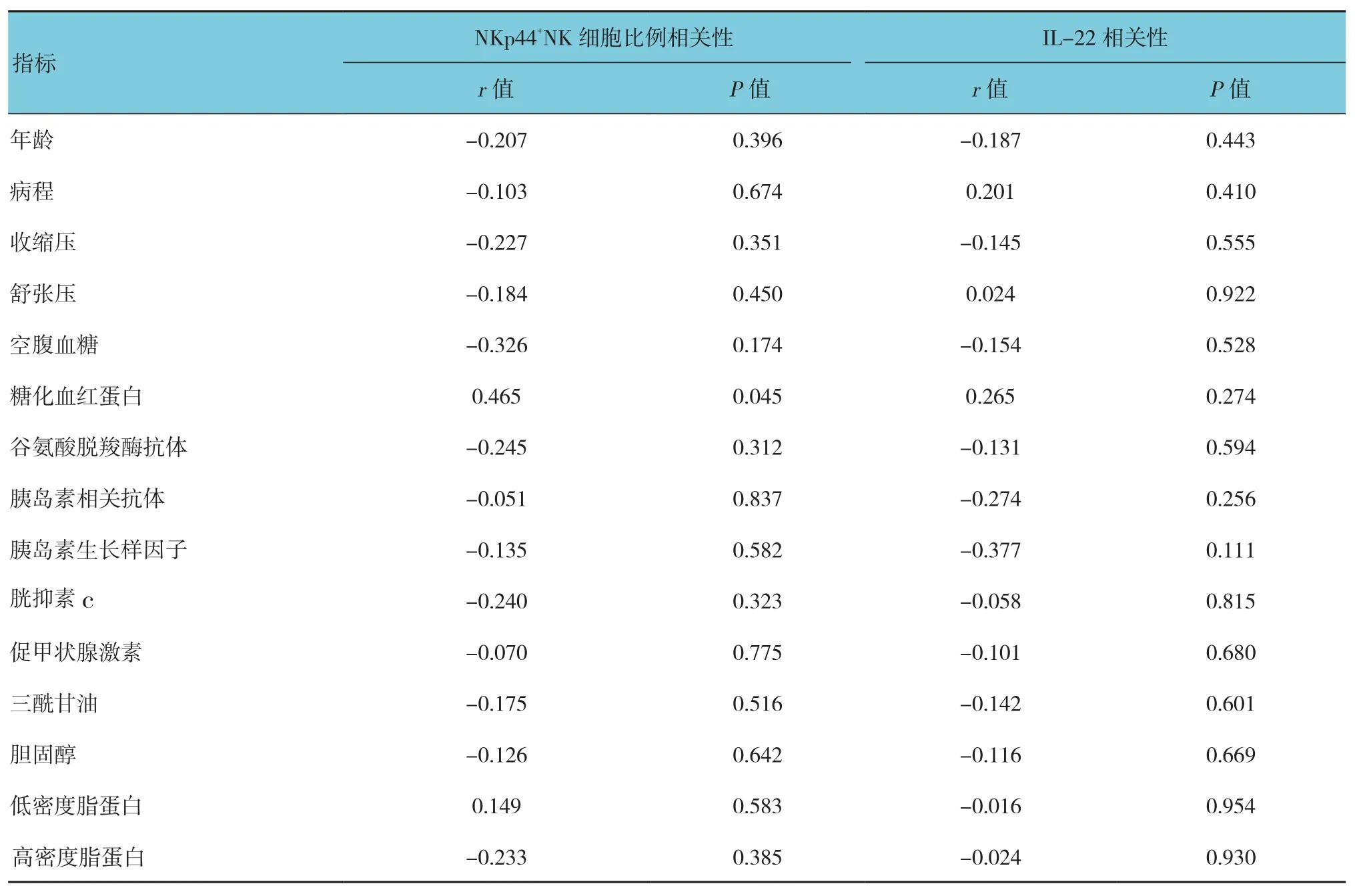
表1 1型糖尿病患者资料及相关性分析
对于1型糖尿病以有无糖尿病下肢动脉病变、糖尿病肾脏病变、糖尿病视网膜病变及糖尿病周围神经病变等并发症进行分类,分析各患者间NKp44+NK细胞比例及IL-22表达差异。结果显示在无糖尿病周围神经病变患者NKp44+NK细胞比例较糖尿病周围神经病变患者升高(t=2.970,P=0.009),NKp44+NK细胞比例在有无糖尿病下肢动脉病变、糖尿病肾脏病变及糖尿病视网膜病变患者间差异无统计学意义(P>0.05)(见表2)。IL-22表达在有无糖尿病下肢动脉病变、糖尿病肾脏病变、糖尿病视网膜病变及糖尿病周围神经病变患者间差异无统计学意义(P>0.05)(见表3)。
表2 1型糖尿病患者NKp44+NK细胞比例与慢性并发症的关系 (%,±s)
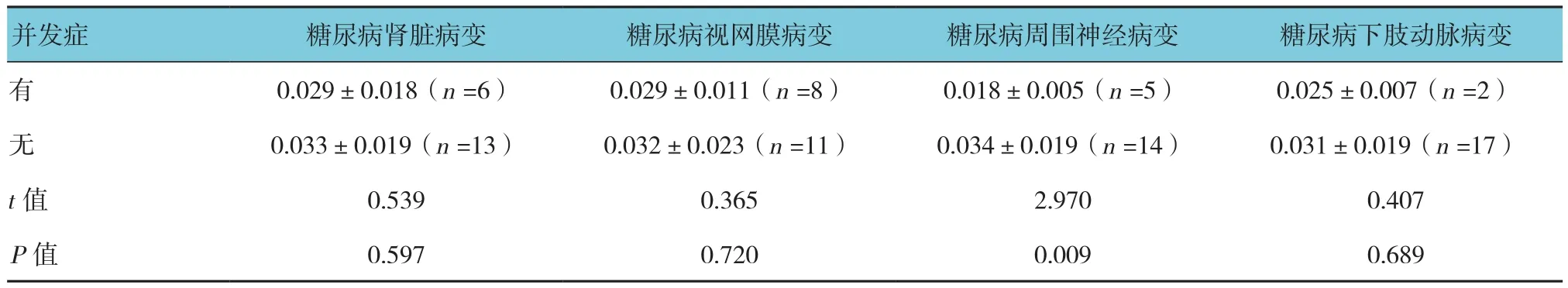
表2 1型糖尿病患者NKp44+NK细胞比例与慢性并发症的关系 (%,±s)
并发症 糖尿病肾脏病变 糖尿病视网膜病变 糖尿病周围神经病变 糖尿病下肢动脉病变有0.029±0.018(n =6) 0.029±0.011(n =8) 0.018±0.005(n =5) 0.025±0.007(n =2)无0.033±0.019(n =13) 0.032±0.023(n =11) 0.034±0.019(n =14) 0.031±0.019(n =17)t值 0.539 0.365 2.970 0.407 P值 0.597 0.720 0.009 0.689
表3 1型糖尿病患者IL-22表达与慢性并发症的关系 (%,±s)
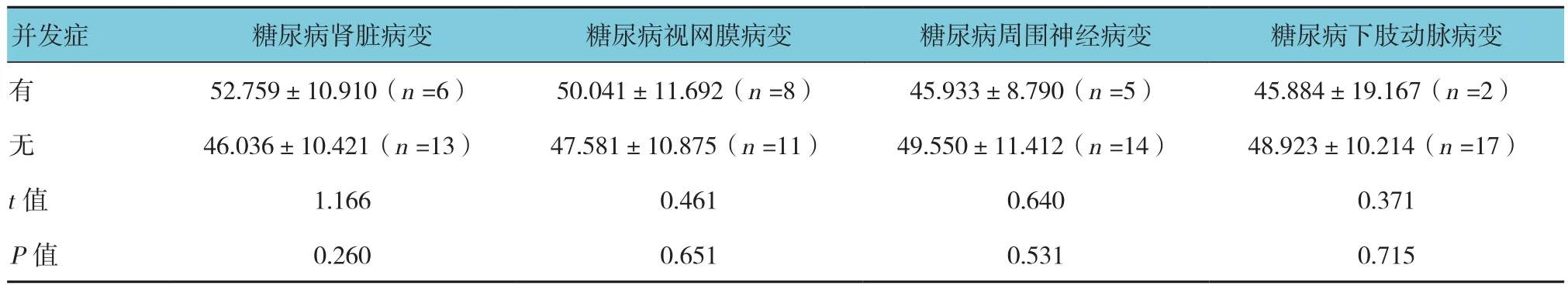
表3 1型糖尿病患者IL-22表达与慢性并发症的关系 (%,±s)
并发症 糖尿病肾脏病变 糖尿病视网膜病变 糖尿病周围神经病变 糖尿病下肢动脉病变有52.759±10.910(n =6) 50.041±11.692(n =8) 45.933±8.790(n =5) 45.884±19.167(n =2)无46.036±10.421(n =13) 47.581±10.875(n =11) 49.550±11.412(n =14) 48.923±10.214(n =17)t值 1.166 0.461 0.640 0.371 P值 0.260 0.651 0.531 0.715
3 讨论
NKp44+NK细胞以其表面表达的细胞毒性受体命名的一类NK细胞,属于CD56bright NK细胞亚类,表面表达趋化因子受体6(chemokine receptor 6, CCR6)、CD96和CD103等多种趋化因子受体,并分泌IL-22、IL-26及白血病抑制因子(leukemia inhibitory factor,LIF)等黏膜免疫相关分子[8]。研究证实,NKp44+NK细胞在强直性脊柱炎[10]及原发性干燥综合征[11]等自身免疫性疾病表达升高。在类风湿性关节炎患者外周血中NKp44+NK细胞比例增加,并通过IL-22调控滑膜细胞增殖来参与类风湿性关节炎发生[12],本研究也证实另一类自身免疫性疾病1型糖尿病患者中NKp44+NK细胞及IL-22表达升高。
1型糖尿病以胰岛β细胞破坏为主的自身免疫性疾病,其发病与人类白细胞抗原(human leukocyte antigen, HLA)复合物等遗传背景密切相关[13],但是导致1型糖尿病发生的启动因素目前仍未明确,可能包括病毒(肠道病毒、柯萨奇病毒、先天性风疹等)、环境毒素(亚硝胺类)及食物(早期暴露的牛奶、谷物、麸质等)等[14-15]。NK细胞与这些始动因素相关,非肥胖型小鼠模型中胰岛β细胞破坏与病毒感染所致NK细胞依赖的细胞凋亡有关[16]。本研究发现,1型糖尿病患者外周血中NKp44+NK细胞比例增加,同时IL-22水平明显升高,IL-22可来源于NKp44+NK细胞、Th17细胞、Th22细胞及LTi细胞等细胞,研究发现IL-22与NKp44+NK细胞呈正相关,进一步证实NKp44+NK细胞是外周血中IL-22水平升高的重要来源之一[11-12]。本研究发现,NKp44+NK细胞与糖化血红蛋白呈正相关,提示NKp44+NK细胞可能与血糖控制欠佳有关。NKp44+NK细胞与免疫损伤相关[12],但本研究并未发现NKp44+NK细胞及IL-22与胰岛β细胞破坏相关的谷氨酸脱羧酶抗体及胰岛素相关抗体等指标相关,可能与NKp44+NK细胞主要参与了细胞免疫调控有关[8]。本研究未分析NKp44+NK细胞及IL-22与胰岛功能指标空腹C肽的相关性,其原因与本研究采用的C肽检测试剂盒检测敏感性有关,其C肽下限位于0.01 ng/dl,本研究纳入受试者C肽水平均低于下限值,C肽均无具体数值,因此缺乏相关性分析。
NKp44+NK细胞与糖尿病慢性并发症相关性分析发现,NKp44+NK细胞主要与糖尿病周围神经病变相关。在合并周围神经病变组中NKp44+NK细胞在外周血有核细胞中比例下降。现关于NKp44+NK细胞与糖尿病慢性并发症尤其是周围神经病变的相关性研究尚欠佳。增高的氧化应激水平是糖尿病周围神经发病的重要机制[17],在终末期肾病患者中氧化应激能够减少NK细胞活化受体的表达NKG2D[18],推测1型糖尿病患者周围神经病变NKp44+NK细胞表达下调可能也与氧化应激有关。NK细胞能够增加热痛的阈值[19],合并糖尿病周围神经病变患者NKp44+NK细胞下降可能减少阈值来参与1型糖尿病患者周围神经病变发生,但均需进一步证实。
综上所述,目前发现在1型糖尿病患者外周血中NKp44+NK细胞比例增多,其可能通过增加IL-22的分泌来参与1型糖尿病发病,虽然纳入本研究的样本量偏少,可能会对本研究的结果产生一定程度的影响,但是对于明确1型糖尿病发病机制仍具有参考意义。

